CHAPITRE IV

1
CHAPITRE A
L
L’
’a
ap
pp
pa
ar
re
ei
il
lr
re
ep
pr
ro
od
du
uc
ct
te
eu
ur
rd
de
el
l’
’h
ho
om
mm
me
e

2
À partir de la puberté et jusqu’à la mort, les testicules d’un homme produisent des
spermatozoïdes et des hormones. Quelles sont les hormones impliquées et comment leur
sécrétion est-elle régulée ?
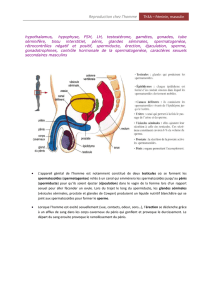
1. Anatomie du système génital de l’homme (Documents 1 et 2)
Les organes génitaux masculins comprennent :
*les deux gonades mâles ou testicules.
*des conduits génitaux :
-deux épididymes ;
-deux spermiductes ou canaux déférents ;
-l'urètre.
* des organes annexes :
-deux vésicules séminales;
-la prostate ;
-deux glandes de Cowper.
* l'organe copulateur (=organe d'accouplement) appelé verge ou pénis.
1 -Les testicules.
Les testicules sont situés dans les bourses ou scrotum à l'extérieur de l’abdomen. Cette
position leur assure une température inférieure à 37° C nécessaire au développement des
gamètes mâles.
Le testicule est formé de 200 à 300 lobules testiculaires qui contiennent chacun 3 à 4 tubes
séminifères.Entre les tubes séminifères, on trouve des amas de cellules de Leydig (cellules
interstitielles) et des capillaires sanguins. Chaque tube est limité par une fine gaine
conjonctive contre laquelle s'applique des cellules peu nombreuses, les cellules de Sertoli (=
cellules nourricières).Ces cellules sont des cellules somatiques (non reproductrices) qui
s'étendent sur toute la longueur de la paroi du tube séminifère et qui soutiennent, protègent
et nourrissent les cellules de la lignée spermatogénétique.
2 - Les voies génitales, les glandes annexes et l'organe copulateur.
Le spermiducte débute par un long tube, pelotonné sur lui-même et tout entier contenu dans
l’épididyme : c'est le canal épididymaire, relié au testicule par un système complexe de tubules
sinueux. Au canal épididymaire fait suite le canal déférent qui va de la queue de l’épididyme à
la base de la prostate. Au voisinage de celle-ci le canal déférent se renfle en une ampoule et
reçoit la vésicule séminale (sècrétrice de fructose qui sert de substrat énergétique aux
spermatozoïdes).
La prostate est une glande disposée autour de l’urètre, juste au dessous de la vessie. Après
avoir traversé la prostate, l’urètre devenu uro-spermiducte reçoit les canaux des glandes de
Cowper juste avant de pénétrer dans la verge.
Le pénis est formé essentiellement de deux tissus érectiles : les corps caverneux et le corps
spongieux. Les deux corps caverneux sont accolés vers le haut et délimitent vers le bas une
gouttière dans laquelle est logé le corps spongieux. Ce dernier entoure l’urètre et présente
un renflement à chaque extrémité : vers l’arrière le bulbe, vers l’avant le gland recouvert d'un
repli cutané : le prépuce.

3
2. Physiologie du système génital de l’homme.
a. La spermatogenèse (Document 3)
a) Particularités de la spermatogenèse
La spermatogenèse est la série d’évènements qui se déroulent dans les tubes séminifères
et qui mènent à la production des gamètes mâles haploïdes, les spermatozoïdes. Cette
spermatogenèse dure environ 74 jours.
Chez le mâle, la gamétogenèse est permanente (à partir de la puberté) et se poursuit
pendant toute la vie du sujet. Les étapes de la spermatogenèse chez les Mammifères sont
indiquées au niveau du document 5.
A l’origine, on observe des spermatogonies (2n) qui subissent des mitoses successives :
c’est la phase de multiplication. Celle-ci se fait à la périphérie du tube séminifère.
Puis certaines spermatogonies montrent la phase d’accroissement qui les transforment en
spermatocytes de 1er ordre ou spermatocytes I (2n chromosomes bichromatidiens). À
partir de chaque spermatocyte I, la méiose conduit à la formation de 2 spermatocytes II
(n chromosomes bichromatidiens), puis 4 spermatides (n chromosomes à une
chromatide) : c’est la phase de maturation.
La dernière étape de la spermatogenèse est une phase de différenciation en un gamète
morphologique spécialisé, le spermatozoïde (n chromosome à une chromatide) : on lui
réserve le nom de spermiogenèse (celle-ci dure environ deux semaines).
b) Déroulement de la spermatogenèse dans les tubes séminifères.
La multiplication des spermatogonies a lieu à la périphérie des tubes séminifères. Puis le
passage des spermatogonies aux spermatozoïdes se fait en progressant vers le centre du
tube séminifère : on parle de différenciation centripète (Documents 3 et 4).
On reconnaît les spermatocytes I à leur noyau légérement plus volumineux que ceux des
cellules adjacentes (gonies et cytes II). En gagnant la lumière du tube, on reconnaît
ensuite les spermatocytes II (à noyau plus petit et plus densément coloré), puis les
spermatides (à noyau anguleux et plus clair), puis les spermatozoïdes, en paquets, avec
leurs flagelles dirigés vers la lumière.
Un second type cellulaire participe à la paroi des tubes séminifères : il s’agit des cellules
de Sertoli. Ces cellules assurent un rôle trophique (on les appelle cellules nourricières) à
l’égard des cellules mères des gamètes et des spermatozoïdes.
(On leur attribue la sécrétion d’une hormone qui réalise un rétrocontrôle négatif sur
l’hypophyse et sur l’hypothalamus : on l’appelle l’inhibine. On leur attribue également la
fabrication d’une protéine qui par son affinité avec les androgènes assure une forte
concentration de testostérone dans la lumière du tube : cette protéine est dénommée ABP
(Androgen Binding Protein)).
g) La spermiogenèse
La spermiogenèse correspond à la différenciation des spermatides en spermatozoïdes.
Les spermatozoïdes sont des cellules flagellées très différenciées.
Le Document 4 vous montre les principales caractéristiques morphologiques des
spermatozoïdes.

4
Le spermatozoïde se divise en trois parties, la tête, la pièce intermédiaire et la queue qui
sont respectivement ses régions génétique, métabolique et locomotrice.
La tête du spermatozoïde est composée presque entièrement du noyau contenant les
chromosomes (22 + X ou 22 + Y). Elle est recouverte d’une forme adhésive élaborée par
l’appareil de Golgi appelée acrosome. Ce dernier est riche en enzymes hydrolytiques qui
permettront au spermatozoïde de pénétrer dans l’ovule (exemple d’enzyme : la
hyaluronidase).
La pièce intermédiaire est un cylindre contenant de nombreuses mitochondries qui
utilisent le fructose et le dioxygène pour fournir de l’énergie nécessaire à la locomotion du
spermatozoïde.
Le flagelle élaboré par un centriole assure la mobilité des spermatozoïdes qui se déplacent
à une vitesse de 1 à 4 mm/min.
Les mitochondries fournissent l’ATP nécessaire pour produire les mouvements en coup de
fouet de la queue du spermatozoïde.
Une température trop élevée ralentit et même peut stopper la spermatogenèse.
Les spermatozoïdes, encore immobiles au niveau du tube séminifère, sont entraînés vers
l’épididyme où ils vont acquérir une mobilité. Ils y sont recouverts d’un enduit protéique
pour devenir fécondant (capacitation). Ils sont alors stockés dans la queue de l’épididyme
et seront évacués à l’occasion d’une éjaculation avec une certaine quantité de liquide
séminal produit par les glandes annexes et riche en fructose.
d) Le tissu interstitiel
Ce tissu est formé de cellules dont l’activité endocrine est confirmée par la présence de
nombreux capillaires sanguins.
Il s’agit des cellules de Leydig (= celllules interstitielles).
La testostérone (Document 11) est une hormone stéroïde, elle se fixe sur des récepteurs
nucléaires présents dans des cellules cibles au niveau de nombreux organes.
Expériences et observations
·L’ablation des testicules pour des raisons médicales empêchent l’apparition des
caractères sexuels secondaires. Des injections de testostérone restaurent ces
caractères (avant la puberté).
·Une castration chez l’adulte fait que les caractères sexuels secondaires tendent
à s’estomper. La testostérone permet donc leur maintien.
·La testostérone a des effets sur le développement des muscles en favorisant la
synthèse de protéines d’où son utilisation pour les dopages.
Les effets de la testostérone :
Chez l’embryon, elle permet la différenciation du sexe et provoque la descente des testicules
dans les bourses chez le fœtus de 7 mois (Voir chapitre E).
A la puberté, elle est responsable de l’apparition et du développement des caractères sexuels
primaires (augmentation du volume des testicules et de la taille du pénis). On observe aussi
l’apparition des caractères sexuels secondaires : développement de la pilosité,
développement musculaire, mue de la voix …

5
Chez l’homme adulte, elle entretient l’activité des différents organes sexuels. Elle permet le
maintien des caractères sexuels primaires et secondaires. Elle stimule la spermatogenèse.
Remarque : Le testicule produit des spermatozoïdes et de la testostérone. C’est à la fois une
glande exocrine et une glande endocrine (= glande mixte = glande amphicrine).
La testostéronémie, ou taux plasmatique de testostérone, augmente dès la puberté et
devient constante chez l’homme adulte pendant une grande partie de sa vie.
Comment l’activité testiculaire est-elle contrôlée ?
Comment expliquer le maintien de la testostronémie autour d’une valeur moyenne ?
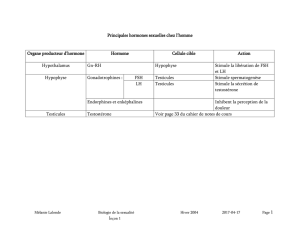
b) Régulation hormonale de la fonction de reproduction chez l’homme.
La régulation hormonale de la spermatogenèse et de la production d’androgènes testiculaires
(testostérone) fait intervenir des interactions entre l’hypothalamus, l’adénohypophyse et les
testicules.
a) Contrôle par l’hypophyse :
·l’hypophyse est une petite glande située à la base du cerveau reliée par la tige
pituitaire ou tige hypophysaire à l’hypothalamus (Document 6). L’ensemble
hypothalamus + hypophyse forme le complexe hypothalamo-hypophysaire
(CHH).
L’hypophyse est constituée de la juxtaposition de 2 lobes de nature différente :
l’antéhypophyse et la posthypophyse.
L’antéhypophyse (= adénohypophyse = hypophyse antérieure) est un lobe formé de cellules
de type glandulaire et parcouru par de nombreux capillaires sanguins.
La posthypophyse (= neurohypophyse = hypophyse postérieure) n’est pas une glande
endocrine mais plutôt un prolongement anatomique de l’hypothalamus.
Les relations vasculaires qui existent entre l’hypothalamus et l’hypophyse sont le support
morphologique des relations fonctionnelles qui existent entre eux. La vascularisation de
l’adénohypophyse repose sur l’existence du système porte hypophysaire. Le sang arrive de
l’artère hypophysaire supérieure et passe dans le réseau capillaire situé au niveau de la tige
hypophysaire puis est acheminé par des vaisseaux vers un deuxième réseau capillaire situé
dans l’adénohypophyse, d’où il rejoint la circulation générale.
Les relations fonctionnelles entre l’hypothalammus et l’hypophyse sont assurée par les
terminaisons des fibres nerveuses issues du noyau arqué de l’hypothalamus.
Le Document 7 vous montre les relations fonctionnelles entre l’hypothalamus et l’hypophyse.
·Expériences :
-L’ablation du lobe antérieur de l’hypophyse entraîne chez un rat adulte une diminution
de la masse des testicules, une diminution de la masse des glandes annexes, l’arrêt de
la sécrétion de la testostérone ainsi que la stérilité.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%