Télécharger le pdf

Revue mensuelle - 2016 - volume 135
Revue du Secteur des Sciences de la Santé de l’UCL
MAI 2016
5
Congrès UCL
de Médecine Générale
19, 20 et 21 mai 2016


Mai 2016
Sommaire
COMITÉ D’HONNEUR
J. MELIN
Vice-recteur du Secteur des Sciences
de la Santé
D. VANPEE
Doyen de la Faculté de Médecine
et Médecine dentaire
PH. HAINAUT, C. LIETAER, A. PASQUET,
G. RICHARD, E. SCHRÖDER
Bureau de la Commission
d’Enseignement Continu
M. BUYSSCHAERT
Président par intérim de l’AMA-UCL
J.M. LACHAPELLE, A. SIMONART ,
M. DE VISSCHER et J. CRABBE ,
anciens directeurs de la Revue
M. BUYSSCHAERT, J. PRIGNOT et C. HARVENGT
anciens rédacteurs en chef de Louvain Médical
RÉDACTION
Rédacteur en chef C. HERMANS
Rédacteur en chef adjoint A. PASQUET
Comité éditorial : C. HERMANS, M. BUYSSCHAERT,
O.S. DESCAMPS, J.P. FELIX, I. ISTASSE,
J.M. MALOTEAUX, A. PASQUET,
D. VANTHUYNE
Comité de lecture :
CONSEIL D’ADMINISTRATION
M. BUYSSCHAERT président
D. VANTHUYNE trésorier
O.S. DESCAMPS secrétaire
Administrateurs :
ABONNEMENTS DIX NUMÉROS PAR AN
Il vous donne accès à la revue et au site Internet
(login et mot de passe)
• Etudiants,jeunespromus,Maccs:55€ TVAC
• Médecins:110€ TVAC
COORDINATION DE L’ÉDITION
ISABELLE ISTASSE
Louvain Médical asbl,
avenueE.Mounier52/B1.52.14
1200Bruxelles
Tél.322764.52.65-Fax:322764.52.80
E-mail : [email protected]
ING •IBAN:BE91310039400476
BIC : BBRUBEBB
ISSN:0024-6956
TVABE0445.001.455
CONSEILLERS EN STATISTIQUES
J. Jamart, Fr. Zech
RÉGIE PUBLICITAIRE
JEANPIERRE FELIX Gsm:+32(0)47528.39.63
E-mail:[email protected]
Louvain Médical est également accessible sur l’internet
à l’adresse suivante :
www.louvainmedical.be
Les informations publiées dans Louvain Médical ne peuvent être
reproduites par aucun procédé, en tout ou en partie, sans autori-
sation préalable écrite de la rédaction.
Un accès personnalisé est offert aux étudiants de master ainsi
qu’aux assistants de 1re et 2e année.
ÉDITEUR RESPONSABLE
M. BUYSSCHAERT avenueE.Mounier52/B1.52.14
1200Bruxelles
COUVERTURE
MikaelDamkier-Fotolia.com
M. BUYSSCHAERT
B. BOLAND
Y. BOUTSEN
CH. BROHET
E. COCHE
I. COLIN
CH. DAUMERIE
L. DELAUNOIS,
O. DESCAMPS
O. DEVUYST
S.N. DIOP
J. DONCKIER
A. FERRANT
J.L. GALA
A. GEUBEL
P. GIANELLO
M. GRAF
PH. HANTSON
V. HAUFROID
M.P. HERMANS
F. HOUSSIAU
J. JAMART
P. LALOUX
M. LAMBERT
J. LEBACQ
CH. LEFEBVRE
B. LENGELÉ
J. LONGUEVILLE
A. LUTS
D. MAITER
J.M. MALOTEAUX
L. MAROT
J.L. MEDINA
D. MOULIN
R. OPSOMER
D. PESTIAUX
V. PREUMONT
C. REYNAERT
PH. SELVAIS
E. SOKAL
C. SWINE
D. TENNSTEDT
J.P. THISSEN
B. TOMBAL
D. VANPEE
D. VANTHUYNE
G. VERELLEN
J.C. YOMBI
O.S. DESCAMPS
D. DU BOULLAY
C. HERMANS
M. LAMBERT
J. MELIN
R.J. OPSOMER
A. PASQUET
D. VANPEE
D. VANTHUYNE
FR. ZECH
Bulletin mensuel du Secteur des Sciences de la Santé,
de l’Association des Médecins anciens étudiants,
du Cercle médical Saint-Luc et de la Commission
d’Enseignement Continu Universitaire
www.louvainmedical.be
www.louvainmedical.be
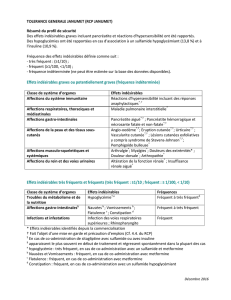
ThérapeuTique
Les anticoagulants oraux directs
Ph. Hainaut ............................................................. 253
Nouveautés 2016 en dyslipidémie
O.S. Descamps .......................................................... 259
Du bon usage clinique des immunosuppresseurs
F.A. Houssiau ............................................................ 271
pédiaTrie
Examen clinique en orthopédie pédiatrique : ce que le médecin
généraliste doit savoir
M Mousny, A Renders ................................................... 275
endocrinologie
Pubertés précoces
V. Beauloye ............................................................. 279
SympoSium SaTelliTe
« De l'identification de l'hypercholestérolémie familiale à son traitement par
anticorps monoclonaux »
Hypercholestérolémie familiale
O.S. Descamps .......................................................... 283
Les inhibiteurs de PCSK9 : une nouvelle classe d’hypolipémiants
O.S. Descamps .......................................................... 291

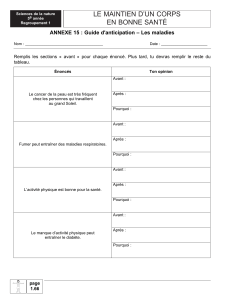
VOIR SAINTLUC À TRAVERS SA LUCRNE
Lettre d’information à destination des médecins généralistes et spécialistes, la Luc@rne est une fenêtre sur l’actualité des Cliniques
universitaires Saint-Luc. Innovations, projets de recherche et évènements scientifiques y sont relatés à travers des articles rédigés
en collaboration avec des spécialistes de Saint-Luc. La Luc@rne comprend également les comptes rendus des réunions avec des
représentants des médecins généralistes, des vidéos et les nouveaux médecins engagés à Saint-Luc.
Pour recevoir la Luc@rne, envoyer un mail à [email protected]
Mai 2016
Sommaire
le genou
L’Examen Clinique du Genou
A. Deltour. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 299
SorTie de l’hôpiTal
La réhabilitation améliorée ou le “Fast-Track” après chirurgie
colorectale : 10 ans plus tard…
A. Hartman, D. Leonard, R. Bachmann, N. Abbes Orabi, Ch. Remue, A. Kartheuser
AunomdugroupeintermétiersFast-Track .................................
305
pneumologie
BPCO : de vraies nouveautés ?
E. Marchand ............................................................ 315
diagnoSTicS en urgence
Docteur, je suis essoufflé : la physiologie respiratoire au service du
médecin généraliste
F. Verschuren ........................................................... 321
« Docteur, j’ai mal de tête »
A.Jeanjean ............................................................. 329

Nov-2015-double A4 ad ELIQUIS FR.indd 1 30/10/15 09:32
Date de préparation: février 2016 Code matériel: 160214/432BE16PR01973
A4 ad ELIQUIS with SmPC02-2016-FR 1 24/02/16 10:10
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
1
/
104
100%