27/02/15 DROUILLY Marie L3 CR: INGHILTERRA Jérôme

SYSTEME CARDIOVASCULAIRE – Régulation de la circulation
27/02/15
DROUILLY Marie L3
CR: INGHILTERRA Jérôme
Système cardiovasculaire
Pr Yves Jammes
18 pages
Régulation de la circulation
Ce qui est régulé est le débit cardiaque et les résistances vasculaires périphériques.
• Le débit cardiaque (Qc) est le produit de la fréquence cardiaque par le volume d'éjection systolique
VES.
Qc = FC x VES
Le système nerveux végétatif va réguler de manière indépendante la FC et le VES.
• Les résistances vasculaires périphériques (= tonicité des muscles lisses de la paroi des artères et des
artérioles) correspondent au quotient de la pression par le débit.
Rvasc= P / débit
3 phénomènes contrôlent la pression et le débit :
–le système nerveux végétatif qui agit directement sur la tonicité des muscles lisses de la paroi des
artères et artérioles
–des facteurs humoraux locaux : substances libérées par l’endothélium vasculaire et le muscle lisse qui
contrôlent directement les résistances vasculaires périphériques
–des hormones: contrôle directement les résistances vasculaires périphériques et la volémie
(remplissage)
En gros, pour réguler la circulation, le système nerveux végétatif SNV, les facteurs locaux (humoraux) et les
hormones vont agir sur le débit cardiaque (FC, VES) et les résistances vasculaires périphériques
(vasoconstriction, vasodilatation).
1/18
Plan
A. Régulation nerveuse de la circulation
I. Généralités
II. Innervation du cœur
III. Les neurotransmetteurs
IV. Régulation pas le système nerveux de la circulation
B. Régulation humorale de la circulation
I. Généralités
II. Métabolites et organes en jeu
III. Actions vasomotrices des produits du métabolisme cellulaire
IV. Actions des hormones
C. Deux exemples de régulation de la circulation
I. Réponse circulatoire à l'hémorragie
II. Réponse circulatoire au changement de position

SYSTEME CARDIOVASCULAIRE – Régulation de la circulation
A. Régulation nerveuse de la circulation
I. Généralités
Elle dépend du SNV qui est divisé en 2 sous-systèmes :
- parasympathique
- sympathique
Anatomiquement ils n'ont pas la même localisation.
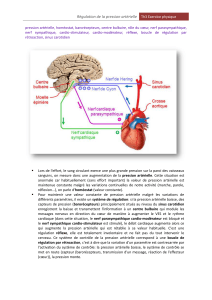
Pour la circulation sanguine, c'est le système parasympathique crânien qui vient des centres bulbaires
et du mésencéphale. Le nerf essentiel est le nerf vague (X) qui a un rôle important dans le contrôle de l'activité
cardiaque.
Le système parasympathique se distribue au cœur mais pas aux vaisseaux.
Le système sympathique qui naît des métamères ou neuromères de la moelle épinière va innerver le
cœur et tous les vaisseaux ( du tronc, des membres, du crâne).
Il n'y a pas d'émergence du sympathique au niveau de la moelle cervicale mais il y a des remontées au niveau
du cou qui forment des ganglions sympathiques supérieur, moyen et inférieur qui innervent le crâne et les
membres supérieurs.
Ce système végétatif transmet des informations électriques qui s'expriment à la périphérie par des
neurotransmetteurs (NT). Ils ont des actions opposées, quand l'un stimule, l'autre inhibe.
Le parasympathique (crânien ou sacré) a pour NT l'acétylcholine (Ach). L'Ach s'exprime au niveau du
cœur par des récepteurs muscariniques (la plupart des médicaments qui agissent sur le cœur sont des
antagonistes ou des agonistes de ces récepteurs). Le système parasympathique synthétise également autre
chose: les NT non adrénergiques non cholinergiques (NANC), ça peut être des molécules complexes, des
peptides ou des choses extrêmement simples comme l'adénosine ou le NO.
Le système sympathique qui naît de la moelle va avoir pour NT terminal principal la noradrénaline NA
qui va agir sur le cœur et sur les vaisseaux. Les neurones du système sympathique synthétisent aussi des NT
NANC différents de ceux du système parasympathique.
L'innervation de la circulation est plus complexe que l'innervation somatique de la peau et des muscles, il y a
plusieurs NT et plusieurs récepteurs qui les reçoivent. Le système NANC joue a priori surtout un rôle en
pathologie ; en physiologie on a encore des doutes.
II. Innervation du cœur
Pour l'Homme, il y a la colonne parasympathique et sympathique. La sympathique est simple, elle se distribue
aux cavités droites et gauches et à toutes les structures du cœur (tissu nodal et fibres myocardiques) de manière
homogène. Ce n'est pas le cas du parasympathique. Le vague droit est le plus important chez l'homme car il
innerve le nœud sinusal qui initie le rythme cardiaque normal. Le nerf vague gauche va le négliger et va
innerver le nœud atrio-ventriculaire donc il va jouer un rôle secondaire par rapport au droit. Une lésion du X
droit est plus importante qu'une lésion du X gauche. C'est une particularité des Hommes et des primates.
2/18

SYSTEME CARDIOVASCULAIRE – Régulation de la circulation
Le sympathique et le parasympathique ont des effets opposés.
→ Le système sympathique : il augmente l'activité cardiaque :
–augmente la fréquence cardiaque (chronotrope +),
–augmente la force de contraction du myocarde (donc le VES) (inotrope +)
=> Il augmente la FC et le VES donc le débit cardiaque.
→ Le système parasympathique : il diminue l'activité cardiaque :
–diminue la fréquence cardiaque (chronotrope -), il peut même arrêter le cœur quelques secondes
–diminue la force de contraction du cœur (inotrope -)
Les deux systèmes sont actifs en même temps. Le parasympathique prédomine au repos,
l'orthosympathique domine en cas de stress (effort ou lutte contre le chaud ou froid, émotions).
Au niveau des vaisseaux de la circulation générale, c'est plus simple, le parasympathique n'a pas d'action,
c'est le sympathique qui les contrôle en contractant les vaisseaux, en augmentant le tonus des fibres musculaires
lisses des parois des vaisseaux. Il y a en permanence une vasoconstriction. Il produit également une veino-
constriction (beaucoup moins important).
Une stimulation du sympathique avec libération de NA va diminuer le diamètre des vaisseaux et donc
augmenter les résistances. Une inhibition du sympathique va relaxer les vaisseaux. C'est le facteur essentiel
qui contrôle la pression artérielle diastolique. Toute élévation de la diastolique va résulter d'une stimulation
trop importante du sympathique.
Chez l'Homme, on peut enregistrer l'activité du sympathique par micro-neurographie (on perce la peau, ça
fait mal) et on voit qu'en normoxie, l'activité du sympathique est faible. Si on fait une hypoxie ou une ischémie
(en posant un garrot) on augmente son activité. Cette activité est par bouffées. On ne le fait pas en clinique
pour l'exploration des patients mais uniquement dans le cas de la recherche.
3/18

SYSTEME CARDIOVASCULAIRE – Régulation de la circulation
III. Les neurotransmetteurs
a) L'acétylcholine (Ach)
NT du système parasympathique.
L'Ach :
- diminue la fréquence de la contraction des myocytes entraînant une bradychardie
- diminue le VES
=> réduction du débit cardiaque
L'Ach active les récepteurs muscariniques M2 qui déclenchent au niveau du tissu nodal des actions
inhibitrices. Les médicaments qui miment l'action du vague sur le cœur sont des agonistes du M2.
L'Ach a également une action vasomotrice (qui est contestée) mais le prof n'en a pas parlé à l'oral.
b) La noradrénaline (NA)
La NA :
- Tachycardie
- Augmentation du VES
=> Augmentation du débit cardiaque.
Au niveau du cœur, elle active des récepteurs adrénergiques β1. Elle va stimuler la GMPcyclique, et l'action
des pompe Ca2+/Na+. Les médicaments cardiotoniques sont des agonistes du β1.
4/18

SYSTEME CARDIOVASCULAIRE – Régulation de la circulation
- augmente la pression artérielle dans la grande circulation, la systolique et la diastolique. Action
vasoconstrictrice sur les circulations cutanées et musculaires (par augmentation des résistances). Les fibres
musculaires lisses contiennent des récepteurs particuliers α1. Les médicaments hypertenseurs sont des
agonistes des α1. Ce n'est pas le cas pour les circulations coronaire, pulmonaire et cérébrale, qui contiennent
des récepteurs α2.
c) NANC
On ne les connaissait pas avant les années 80. Il y a une trentaine de NT. Pour certains on connaît leurs actions,
pour d'autres pas encore.
- Neuropeptide Y: molécule volumineuse d'une trentaine d'acides aminés. Il a une action vasoconstrictrice.
C'est le seul NT vasoconstrictif. Il semble doubler l'action de la NA.
- NO (monoxyde d'azote), VIP (vasoactive "intestinal" peptide, NT de tout le système circulatoire et pas
seulement intestinal) et Adénosine (ATP) sont des NT des systèmes sympathique et parasympathique et ont une
action vasodilatatrice puissante et prolongée car l'organisme n'a pas les moyens d’inhiber leurs actions, ils
faut attendre qu'elles se dégradent.
Les circonstances de mise en jeu de ces NM sont mal connues, on les connaît en pathologie, pas en physiologie.
Normalement ces NM existent au niveau des bronches, ils sont inhibiteurs et relâchent le muscle lisse
bronchique. Dans l'asthme génétique, les sujets n'ont quasiment pas de système NANC au niveau bronchique et
donc ils n'ont pas de vasodilatation. L'adénosine a une action cardiaque, elle est libérée par le vague au niveau
du cœur : elle a une action inhibitrice sur le cœur et une action vasodilatatrice à la périphérie.
IV. Régulation par le système nerveux de la circulation
a) Généralités
Cette régulation est basée sur l’existence au niveau du bulbe rachidien de deux amas de neurones situés à
proximité (quelques centaines de microns) qui ont des actions opposées : l'aire pressive et l'aire dépressive.
L'aire pressive: c'est des neurones qui descendent au niveau de la moelle et qui vont stimuler les neurones
sympathiques qui naissent de la moelle épinière. Rôle facilitateur, stimulant.
L'aire dépressive: diminue la pression artérielle et l'activité cardiaque. Ces neurones vont directement au contact
du cœur, ce sont les neurones du nerf vague. Rôle inhibiteur.
Ces neurones n'ont pas d'activité permanente spontanée importante. Leur activité va être augmentée ou
diminuée par des actions périphériques ou centrales.
Les messages centraux sont les moins importants :
- L'activité respiratoire module la décharge de l'aire pressive et dépressive.
- Le sang qui perfuse le cerveau et le bulbe contient de l'O2 et du CO2. Dans l'hypoxie ou l'hypercapnie, il va y
avoir une stimulation de l'aire pressive avec augmentation de l'activité cardiaque.
5/18
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%