PROPHYLAXIEInfos Numéro Spécial

John Spencer – Hypersensibilité dentinaire: présentation de patients
et point de vue de dentistes sur sa prise en charge
Mark Wolff – Solution contre l’hypersensibilité dentinaire
pour vous et vos patients
Raffaella Docimo – Efficacité d’un traitement à domicile
basé sur la technologie Pro-ArginTM – Données cliniques
Numéro Spécial Hypersensibilité 2010
PROPHYLAXIE
Infos
Informations pratiques sur la prévention en hygiène bucco-dentaire
Pro-Argin_France_2010.qxp 29.07.2010 8:58 Uhr Seite 1

Éditorial
Cher Confrère,
Au nom de GABA Laboratoires,
je suis heureuse de vous présenter
ce numéro spécial de notre maga-
zine professionnel «PROPHYLAXIE
Infos».
Ce numéro est consacré à
l’hypersensibilité dentinaire et à la
nouvelle technologie Pro-Argin™
de Colgate (distribuée en France
par les Laboratoires GABA), dont la capacité à soulager
instantanément et durablement l’hypersensibilité denti-
naire a été démontrée. Cette nouvelle technologie
exclusive a été intégrée dans deux nouveaux produits.
La pâte à polir désensibilisante Colgate®Sensitive
Pro-Relief (Pro-Apaisant™ en France) permet d’apporter
à vos patients un soulagement immédiat et durable de
l’hypersensibilité dentinaire en une seule application
réalisée au cabinet dentaire. Elle peut être appliquée
avant ou après des actes dentaires, comme le nettoyage
et le détartrage; elle rend les actes dentaires plus con-
fortables et moins stressants pour vous et vos patients.
Le deuxième produit désensibilisant doté de la tech-
nologie Pro-Argin™ est le dentifrice Colgate®Sensitive
Pro-Apaisant™ conçu pour l’hygiène quotidienne des
dents sensibles; il permet de soulager durablement
l’hypersensibilité dentinaire. Il s’agit du premier denti-
frice dont la capacité à apporter un soulagement immé-
diat de l’hypersensibilité dentinaire a été démontrée
dans le cadre d’études cliniques; il suffit d’appliquer
directement le produit sur la dent sensible avec le bout
du doigt et de masser doucement pendant une minute.
La technologie Pro-Argin™ a fait l’objet de nombreu-
ses études; ses effets bénéfiques sur la santé bucco-den-
taire ont été scientifiquement et cliniquement prouvés.
Outre les articles publiés dans ce numéro de la revue
PROPHYLAXIE Infos, l’on peut citer trois autres numéros
spéciaux de revues scientifiques: deux numéros du
Journal of Clinical Dentistry (2009 XX N 2 et 2009 XX N
4) et un numéro de l’American Journal of Dentistry
(2009, Vol. 22, numéro spécial A).
Nous espérons que vous trouverez cette dernière
édition utile et intéressante; nous vous encourageons à
nous faire part de votre avis.
Bien cordialement,
Dr Marianne Le Reste
Directeur Affaires Scientifiques
GABA France
02 Numéro Spécial 2010 PROPHYLAXIEInfos
Mentions légales/Sommaire/Éditorial
Sommaire
Hypersensibilité dentinaire: présentation de patients
et point de vue de dentistes sur sa prise en charge 3
Prof John Spencer, Adélaïde, Australie
Prise en charge de l’hypersensibilité dentinaire dans
la pratique dentaire omnipratique 7
Prof Nicola X. West, Bristol, Royaume Uni
Traitement des patients souffrant d’hypersensibilité
dentinaire dans un cabinet dentaire 12
Prof Birgitta Söder, Huddinge, Suède
Qualité de vie liée à la santé orale chez les patients
présentant des collets denudés et hypersensibles 14
Dr Katrin Bekes, Halle, Allemagne
Prof Christian Hirsch, Leipzig, Allemagne
Une solution contre l’hypersensibilité dentinaire pour
vous et vos patients 17
Prof Mark S. Wolff, New York, USA
Pâte à polir désensibilisante professionnelle utilisant
la technologie Pro-Argin™ de Colgate®19
Dr Kaj Stoltze, Copenhagen, Danemark
Informations récentes sur la réduction
de l’hypersensibilité dentinaire 21
Prof Raffaella Docimo, Rome, Italie
Colgate®Sensitive Pro-Apaisant™ avec la technologie
Pro-Argin™ 24
Comment la technologie Pro-Argin™
bloque-t-elle la douleur? L’arginine provoque
l’obturation des canalicules dentinaires,
ce qui empêche la transmission des stimuli
à l’origine de la douleur. Cette obturation
reste intacte, même après une exposition aux
acides.
Éditeur (Responsable en vertu du droit de presse):
GABA Laboratoires
60 avenue de l’Europe · 92270 Bois-Colombes
Directeur Affaires Scientifiques: Marianne Le Reste
Directeur Marketing: Marie-Agnès Richard
PR & Communication: Dr Stefan Hartwig
Conception:
eye-con Medienagentur
Lechenicher Str. 29 · 50374 Erftstadt · Allemagne
L’opinion des auteurs ne reflète pas nécessairement
celle de l’éditeur. La reproduction et la publication
d’extraits sont autorisées sous réserve de citation de
la source.
Pro-Argin_France_2010.qxp 29.07.2010 8:58 Uhr Seite 2

PROPHYLAXIEInfos Numéro Spécial 2010 30
En Australie, environ un patient sur 10 consultant
un généraliste souffre d’hypersensibilité dentinaire.
L’hypersensibilité dentinaire est accompagnée de
douleur et d’anxiété; son impact social est étonnam-
ment important par rapport aux autres diagnostics
dentaires. Les facteurs prédisposants et déclen-
cheurs, ainsi que la biologie sous-jacente du méca-
nisme douloureux associé à l’hypersensibilité denti-
naire pris en compte par les dentistes australiens,
expliquent les différentes stratégies de prise en
charge de l’hypersensibilité dentinaire. Les attentes
quant aux résultats du traitement entrent également
en jeu dans l’explication de ces différentes straté-
gies. Ces points de vue peuvent être utilisés pour
décrire la thèse dominante de prise en charge de
l’hypersensibilité dentinaire, qui à son tour définit le
contexte dans lequel toute nouvelle approche ou
tout nouvel agent thérapeutique sera évalué par les
dentistes avant d’être adopté.
Introduction
La santé bucco-dentaire des adultes connaît une
époque de transition. L’idée selon laquelle la plupart
des individus perdraient la majorité de leurs dents au
cours de leur existence n’a plus cours; aujourd’hui, il est
admis au contraire, qu’ils conserveront la majorité de
leurs dents. Cette transition épidémiologique est asso-
ciée à certaines conséquences paradoxales. La plupart
des dents que l’on arrive aujourd’hui à conserver ont eu
de nombreuses caries et/ou des antécédents de mala-
die parodontale. Ces dents sont également sujettes à
de nouveaux problèmes, la plupart étant des maladies
dégénératives chroniques. Parmi ces affections, l’on
peut citer l’attrition, l’abrasion, les fractures et fissures
cuspiennes de la couronne ou de la racine. Para-
doxalement, cette situation est à l’origine d’un nouveau
fardeau de maladies et d’affections et potentiellement
d’un accroissement de symptômes comme la douleur
et des sensations désagréables qui aboutissent à des
consultations chez le dentiste.
L’hypersensibilité dentinaire est l’une des causes
possibles de tels symptômes. L’hypersensibilité denti-
naire se caractérise par une douleur brève et aiguë
émanant de la dentine exposée en réaction à des sti-
muli de nature thermique, tactile, liée à l’évaporation,
osmotique ou chimique, que l’on ne peut imputer à
aucune autre forme de défaut ou de pathologie den-
taire (Canadian Advisory Board on Dentine Hyper-
sensitivity 2003). Il est probable que la prévalence de
l’hypersensibilité dentinaire augmentera du fait de la
transition épidémiologique vers la conservation des
dents. Les dentistes seront de plus en plus souvent
confrontés à ce type de diagnostic, ainsi qu’à la prise
en charge de ce trouble.
La sensibilisation des dentistes à l’hypersensibilité
dentinaire par leurs patients et les différentes stratégies
de prise en charge façonneront leur implication dans ce
domaine de la dentisterie. Cet article a pour objectifs
(1) de documenter la prévalence, l’étendue et l’impact
de l’hypersensibilité dentinaire chez les patients de
dentistes en Australie, (2) de définir, à partir de l’avis de
ces dentistes, les facteurs prédisposants, les déclen-
cheurs et la biologie sous-jacente du mécanisme
douloureux associé à l’hypersensibilité dentinaire et (3)
de donner l’avis de ces dentistes sur la prise en charge
de l’hypersensibilité dentinaire dans leurs cabinets et
par leurs patients à domicile.
Prévalence, étendue et impact de
l’hypersensibilité dentinaire
La prévalence de l’hypersensibilité dentinaire varie
selon les articles. Cette variation semble résulter des
différentes méthodologies utilisées pour documenter la
prévalence. Les études ne portent pas toutes sur la
même population (population/groupes de patients
d’hôpital universitaire, de clinique ou de cabinet privé),
le mode d’identification des cas n’est pas identique
(symptômes spontanément signalés/tests biomécani-
ques de tous les participants avec une gamme de sti-
muli), les participants sont d’âge et de sexe différents.
Néanmoins, la prévalence de l’hypersensibilité denti-
naire obtenue dans les cabinets privés où le signale-
ment spontané des symptômes par les patients donne
lieu à un diagnostic différentiel reflète le mieux la réa-
lité pour la plupart des dentistes australiens.
En Australie, deux études distinctes ont porté sur
la prévalence de l’hypersensibilité dentinaire chez les
patients de dentistes. Dans la première étude réalisée
en 2001-02, un échantillon aléatoire de dentistes de la
région sud de l’Australie a enregistré le principal dia-
gnostic de problèmes dentaires de leurs patients un
jour donné et ont transmis un questionnaire à chaque
patient concernant la nature, la gravité et la durée des
symptômes (Brennan & Spencer 2004). L’hypersensi-
bilité dentinaire était le principal diagnostic de 3,5%
des patients. Le critère de diagnostic principal explique
le niveau inférieur de la prévalence par rapport au chif-
fre généralement donné dans la littérature, à savoir
15%, avec une plage de 10–30% (Bartold 2006; West
2000).
Dans la seconde étude, un échantillon aléatoire
de dentistes australiens, membres de l’association
«Australian Dental Association», ont été interrogés
en 2006–07. Ces dentistes ont consigné le nombre de
patients reçus au cours d’une semaine de travail, ainsi
que les détails de tous les patients souffrant d’hyper-
Numéro Spécial Hypersensibilité
Hypersensibilité dentinaire: présentation de patients
et point de vue de dentistes sur sa prise en charge
Prof John Spencer, School of Dentistry, University of Adelaide, Australie
Pro-Argin_France_2010.qxp 29.07.2010 8:58 Uhr Seite 3

04 Numéro Spécial 2010 PROPHYLAXIEInfos
sensibilité dentinaire, qu’il s’agisse ou non du diagnos-
tic principal (Amarasena et al. en cours publication).
Quelque 295 dentistes ont reçu 12.692 patients au
cours de la semaine de référence; 1.149 patients (9,1%)
présentaient une hypersensibilité dentinaire. Cette esti-
mation de la prévalence est plus proche de la plage
donnée par les autres études. Il est indispensable de
comprendre que ces estimations reflètent un diagnostic
effectué suite au rendez-vous de patients présentant
des symptômes et non au cours d’un dépistage, par
exemple en utilisant des facteurs de déclenchement
comme l’air ou l’eau, de tous les patients ayant rendez-
vous au cours d’une journée ou d’une semaine.
Dans la première étude réalisée dans la région Sud
de l’Australie, tous les patients devaient remplir un
questionnaire comprenant l’échelle européenne de
qualité de vie (Euro QOL 5D+) ou EQ 5D+. L’échelle
EQ-5D+évalue six domaines de la santé (mobilité,
soins de soi, activités usuelles, douleur/inconfort,
anxiété et dépression) sur une échelle en trois points,
pas de problème, problèmes modérés ou problèmes
sévères. Les patients devaient indiquer si leur affection
dentaire principale diagnostiquée était à l’origine des
problèmes dans chacun des six domaines, ainsi que la
gravité et la durée de ces problèmes.
Les patients dont le principal diagnostic était
l’hypersensibilité dentinaire ont indiqué une durée
des symptômes de 21 semaines. 55% de ces patients
ont signalé une douleur ou un inconfort pendant 21%
du temps. Une anxiété a été signalée par 27% de ces
patients, présente pendant 28% du temps. Aucun des
patients dont le diagnostic principal était l’hypersen-
sibilité dentaire n’a fait état d’impact dans d’autres
domaines.
Le fait que l’hypersensibilité dentinaire n’a pas
d’impact dans d’autres domaines montre que cette
affection n’a pas d’influence notable sur la «santé» des
patients. Cette étude a, en revanche, permis de classer
l’impact de l’hypersensibilité dentinaire par rapport
à l’impact d’autres diagnostics principaux. Ces résultats
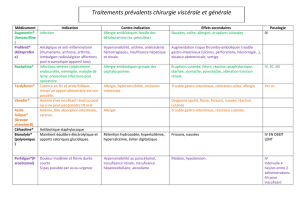
sont présentés dans le tableau 1.
Si la durée moyenne des symptômes associés à
l’hypersensibilité dentinaire était courte, les prévalen-
ces de la douleur/inconfort et de l’anxiété étaient éle-
vées, ces deux impacts étant présents pendant un
pourcentage non négligeable du temps. Il est possible
de donner une mesure synthétique de l’impact total de
chaque diagnostic principal sur l’individu grâce à l’éva-
luation complète EQ 5D+. On calcule ainsi le poids de
l’incapacité. Ce chiffre montre que l’hypersensibilité
dentinaire se situe au troisième rang pour le poids de
l’incapacité, ce qui montre que sa présence génère
moins de problèmes pour les patients que la pulpite,
une affection similaire aux caries, mais plus que la plu-
part des autres diagnostics principaux (Brennan &
Spencer 2004).
Un diagnostic d’hypersensibilité dentinaire réalisé
suite au signalement de symptômes concerne environ
un patient sur dix consultant un dentiste. L’hypersensi-
bilité dentinaire est associée à une prévalence élevée
de douleur et d’anxiété, présentes pendant un pour-
centage non négligeable du temps sur plusieurs semai-
nes; l’impact cumulé sur le bien-être des patients est
élevé.
Numéro Spécial Hypersensibilité
Domaines de l’état de santé*
Douleur/inconfort Anxiété
Diagnostic Durée des % % Poids de Classement
principal symptômes Prévalence temps Prévalence temps l’incapacité du poids
(semaines) obtenu par de
EuroQol 5D+l’incapacité
Caries 81 38 42 19 34 0,044 2
Fracture dentaire 27 35 28 18 20 0,014 7
Problème dentaire 66 38 33 22 34 0,026 4
Échec de restauration 15 27 29 10 23 0,019 6
Maladie parodontale 49 35 32 32 28 0,023 5
Pulpite 31 63 46 22 41 0,069 1
Usure 69 40 9 30 33 0,011 8
Hypersensibilité
dentinaire 21 55 21 27 28 0,040 3
Esthétique 118 27 5 9 5 0,002 9
Tableau 1: Comparaison entre l’impact de l’hypersensibilité dentinaire et celui des autres principaux diagnostics sur l’état de santé
et l’incapacité
Pro-Argin_France_2010.qxp 29.07.2010 8:58 Uhr Seite 4

ou des stimuli cités par un faible pourcentage de
dentistes. Le chaud a été moins souvent cité comme
stimulus de l’hypersensibilité dentinaire.
Plus de 80% des dentistes pensent que l’écoule-
ment de fluide dans les canalicules dentinaires est à
l’origine de l’influx nerveux et de la douleur ou de
l’inconfort. Certains dentistes indiquent que la stimula-
tion directe de processus odontoblastiques dans la den-
tine exposée est un mécanisme de la douleur en cas
d’hypersensibilité dentinaire. Ce dernier mécanisme
possède une explication sous-jacente, mais les preuves
manquent encore. Quel que soit le mécanisme de la
douleur, l’exposition des canalicules dentinaires due à
l’action continue de facteurs prédisposants et la pré-
sence de déclencheurs ont défini le contexte de la prise
en charge de l’hypersensibilité dentinaire.
La prise en charge de
l’hypersensibilité dentinaire
Les dentistes australiens ayant participé à l’enquête
la plus récente ont également été invités à indiquer
l’importance d’un éventail de stratégies de prise en
charge. Ces informations montrent le caractère con-
ventionnel de la prise en charge courante de l’hyper-
sensibilité dentinaire par les dentistes. L’opinion des
dentistes sur le mode de prise en charge de l’hyper-
sensibilité dentinaire influence leur réceptivité à des
produits nouveaux ou innovants susceptibles d’être
utilisés pour contrôler l’hypersensibilité dentinaire.
Points de vue sur les facteurs
prédisposants, les déclencheurs et
les mécanismes de la douleur
Dans une étude australienne plus récente sur
l’hypersensibilité dentinaire réalisée auprès des cabi-
nets privés, des dentistes ont été invités à répondre à
différentes questions sur les facteurs prédisposants
(Tableau 2), les déclencheurs et le mécanisme de la
douleur associés à l’hypersensibilité dentinaire.
Tableau 2: Facteurs prédisposants de l’hypersensibilité
dentinaire
Tous les facteurs inclus dans des questions fermées
ont été identifiés comme facteurs prédisposants dans la
littérature. Les dentistes ont indiqué l’importance rela-
tive de l’ensemble des facteurs répertoriés. L’abrasion,
la récession gingivale, l’érosion, l’attrition et le blanchi-
ment des dents ont été les facteurs les plus souvent
identifiés comme facteurs prédisposants absolument
ou probablement importants. L’abrasion et la récession
gingivale sont associés au brossage des dents et à l’uti-
lisation de dentifrice abrasif. Ces deux affections mon-
trent les effets pervers d’un excès de zèle en matière
d’hygiène bucco-dentaire. Si l’on ajoute l’utilisation de
produits de blanchiment dentaire, trois des cinq princi-
paux facteurs prédisposants sont associés à une utilisa-
tion inadéquate de produits d’hygiène bucco-dentaire.
L’érosion peut être due à de nombreux facteurs,
certains associés à des habitudes alimentaires, mais
d’autres masquant des affections médicales. L’érosion
et l’attrition sont fréquemment associées. Des facteurs
iatrogènes, comme la chirurgie parodontale et les trai-
tements restauratifs, ont été moins souvent cités
comme facteurs prédisposants importants de l’hyper-
sensibilité dentinaire.
Le tableau 3 indique les déclencheurs et stimuli de
l’hypersensibilité dentinaire cités par les dentistes. Il
s’agit des déclencheurs les plus souvent cités par leurs
patients. L’air et le froid ont été cités comme stimuli
très fréquents ou fréquents de l’hypersensibilité denti-
naire. Les liquides ou aliments acides et le toucher, par
exemple le brossage des dents, sont des déclencheurs
PROPHYLAXIEInfos Numéro Spécial 2010 50
Numéro Spécial Hypersensibilité
Facteurs considérés comme
absolument ou proba-
blement importants %
Abrasion 96,0
Récession gingival 92,9
Érosion 90,6
Attrition 73,4
Blanchiment des dents 70,4
Chirurgie parodontale 66,4
Accumulation de plaque 53,3
Traitement de restauration 49,5
Declencheur % cité très souvent ou souvent
Froid 96,4
Air 86,4
Acide 52,5
Toucher 50,8
Chaud 26,6
Tableau 3: Déclencheurs de l’hypersensibilité dentinaire
Stratégie % cité comme
très souvent ou
souvent utilisé
Agents désensibilisants pour utilisation
à domicile 89,4
Modification des facteurs prédisposants 89,8
Restauration superficielle 42,9
Application de vernis fluoré 49,8
Application d’agents désensibilisants 39,7
Traitement endodontique 1,9
Chirurgie parodontale 2,2
Tableau 4: Utilisation déclarée des différentes stratégies
de prise en charge de l’hypersensibilité dentinaire
Pro-Argin_France_2010.qxp 29.07.2010 8:58 Uhr Seite 5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%