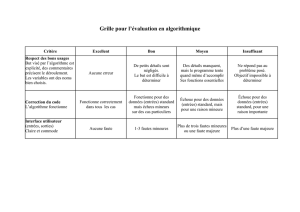
0609_CM12-Dossier-respon:Mise en page 1

609
LE CONCOURS MÉDICAL. Tome 130 - 12 du 24-06-2008
L’ homme de savoir, quel que soit son domaine d’in-
tervention, médecin, pharmacien, architecte,
avocat, notaire, ou autre, est responsable et doit à
ce titre répondre de ses actes dommageables.
Toutefois, l’évolution des progrès scientifiques conduit à
plus d’exigence, ne serait-ce que parce qu’elle donne
l’espoir de toujours repousser davantage l’inéluctable.
Face à ces avancées scientifiques, toute faille, qu’elle soit
technique ou humaine, apparaît insupportable.
UN CONTEXTE FAVORABLE À L’INDEMNISATION
DES VICTIMES
Ce sentiment s’inscrit dans un contexte favorable à
l’indemnisation des victimes qui implique un accroisse-
ment de la responsabilité des professionnels de santé,
véritable crise de la responsabilité médicale. Certes, jus-
qu’à la loi Kouchner du 4 mars 2002, les juges défor-
maient les concepts classiques de la responsabilité, ceux
de faute ou de causalité, dans le seul souci d’une
meilleure indemnisation des victimes d’accidents médi-
caux. C’est ainsi que sur une période de dix ans, on a pu
constater une augmentation de 280 % des demandes en
réparation des dommages causés par l’activité médicale
et paramédicale (tableau 1).
Cependant, depuis les années 2000, on constate une
tendance inverse puisque l’augmentation du nombre de
demandes pour la période 2000-2005 est seulement de
5 %. Plusieurs raisons expliquent ces modifications.
Tout d’abord, on soulignera que la loi du 4 mars 2002
relative aux droits des malades et à la qualité du système
de santé est venue apporter un frein aux actions en
responsabilité des professionnels de santé, en limitant la
mise en jeu de leur responsabilité à l’existence d’une
faute. Le patient n’est pas pour autant placé dans une
situation délicate puisque la loi lui offre la possibilité
d’obtenir une indemnisation en l’absence de faute du
médecin lorsque survient un risque accidentel inhérent à
un acte médical de prévention, de diagnostic ou de soins
qui ne pouvait être maîtrisé.
Ensuite, la diminution sensible du nombre de deman-
des peut également s’expliquer par le fait que, depuis
l’entrée en vigueur de la loi du 4 mars 2002, les juridic-
tions ne sont plus seules à connaître du contentieux rela-
tif à la responsabilité médicale, le législateur ayant en
effet institué un nouveau dispositif administratif d’in-
demnisation des victimes leur permettant de saisir dans
certaines conditions, les commissions régionales de
conciliation et d’indemnisation (CRCI). Celles-ci peu-
vent en effet rendre des avis constatant l’existence d’une
faute du professionnel de santé en vue de la proposition
Responsabilité du médecin
La notion de faute est mieux cernée
CONSULTATIONS DOSSIER VIE PROFESSIONNELLE LU POUR VOUS INDUSTRIE INTERNET
RESPONSABILITÉ
Sommaire
609 Responsabilité du médecin. La notion de faute
est mieux cernée. Anne Laude
615 Responsabilité pénale. La notion de faute
caractérisée. Caroline Carreau
618 Prescription hors AMM. Responsabilité au
regard du risque accepté par le patient,
dûment informé. Jérôme Peigné
621 Le refus de soins. Tout faire pour l’éviter !
Diane Rousseau
623 Infection nosocomiale. Responsabilité de plein
droit pour les établissements de santé. Agnès
Ballereau-Boyer
625 Au sein de l’équipe médicale. Émergence
d’une responsabilité civile statutaire. Sophie
Hocquet-Berg
En limitant la mise en jeu de la responsabilité
des médecins à l’existence d’une faute, la loi Kouchner
du 4 mars 2002, a permis de freiner les actions en
responsabilité des professionnels de santé. Toutefois,
la distinction entre faute et aléa thérapeutique
est parfois difficile, comme le montre l’analyse
de la jurisprudence.
Anne Laude
Professeur à l’université Paris-Descartes, codirecteur
de l’institut Droit et Santé, Paris
0609_CM12-Dossier-respon:Mise en page 1 18/06/08 14:38 Page 609

RESPONSABILITÉ
par l’assureur d’une offre d’indemnisation à la victime
(tableau 2).
Certes l’analyse des avis rendus par les CRCI ayant
retenu la faute du médecin ou ayant conclu à un partage
entre la faute et l’aléa traduit inévitablement une évolu-
tion depuis la mise en place du système. Toutefois, cette
évolution est très loin d’atteindre celle mentionnée pour
la période 1990-2000.
Désormais, aux quatre juges compétents, civil, admi-
nistratif, pénal et disciplinaire, il convient d’ajouter les
instances administratives que sont les CRCI.
Toutefois, le patient a le choix de l’action qu’il souhaite
engager. Il peut préférer obtenir la seule réparation du
dommage subi, et agir à ce titre en responsabilité civile,
ou agir sur le terrain de la condamnation de l’auteur de
l’accident médical au prononcé d’une sanction pénale ou
disciplinaire.
DE LA FAUTE MÉDICALE À LA RÉPARATION
L’action en responsabilité visant à obtenir des domma-
ges et intérêts par le patient victime d’une faute de la part
d’un professionnel de santé peut être intentée devant les
juridictions, mais aussi, depuis la loi du 4 mars 2002 rela-
tive aux droits des malades, devant les commissions régio-
nales d’indemnisation des victimes d’accidents médicaux,
d’affections iatrogènes et de maladies nosocomiales
(CRCI). De surcroît, dans la mesure où nous disposons en
France de deux ordres de juridiction distincts, l’action en
responsabilité pourra être engagée devant le juge civil
lorsque le médecin exerce son activité à titre libéral ou au
sein d’un établissement privé, ou devant le juge adminis-
tratif dans l’hypothèse où le médecin exerce son activité
dans un établissement public de santé.
Toutefois, que l’action soit entreprise devant les juridic-
tions civiles, administratives ou devant les CRCI, l’appré-
ciation de la mise en jeu de la responsabilité du profession-
nel de santé repose désormais sur un principe identique
lorsqu’il s’agit d’un acte individuel de prévention, de dia-
gnostic ou de soins, à savoir l’existence d’une faute.
Une faute, même légère, engage l’hôpital
Néanmoins, en l’absence de définition de cette notion
par le législateur, on soulignera que les tribunaux consi-
dèrent que la faute ne présente ici aucune spécificité par
rapport à la responsabilité pour faute de droit commun.
Ainsi, une faute simple suffit, et aucun caractère de gra-
vité n’est exigé, en dehors de l’hypothèse où la loi a
expressément imposé la constatation d’une faute carac-
térisée (1). De surcroît, même dans le cadre de la respon-
sabilité administrative, le Conseil d’État admet depuis
1992 que toute faute médicale, même légère, justifie
l’engagement de la responsabilité hospitalière et n’exige
plus la preuve d’une faute lourde. La réparation est alors
mise à la charge de l’établissement de santé, sauf dans
l’hypothèse d’une faute considérée comme détachable
de l’exercice des fonctions, le praticien en assumant
alors lui-même la responsabilité.
Faute technique : manquement aux recommandations
La faute est désormais appréhendée de manière iden-
tique aussi bien par le juge civil que par le juge adminis-
tratif et les CRCI. Elle peut ainsi consister en la viola-
tion d’une disposition légale, mais elle peut également
consister en une faute technique, ce qui est le cas
notamment lorsque le médecin donne à son patient des
soins non conformes aux données de la science. Ainsi, le
Conseil d’État a considéré, par un arrêt du 12 janvier
2005, que le médecin pouvait être fautif dès lors qu’il
n’avait pas tenu compte « pour dispenser ses soins à ses
patients, des données acquises de la science, telles qu’elles résul-
tent notamment des recommandations de bonne pratique, éla-
borées par l’Agence nationale pour le développement de l’éva-
luation en médecine, puis par l’Anaes, en s’abstenant de
prescrire le dépistage systématique du cancer du col utérin chez
ses patientes âgées de 25 à 65 ans » (2). L’intérêt de cette
610
LE CONCOURS MÉDICAL. Tome 130 - 12 du 24-06-2008
TABLEAU 1 ÉVOLUTION DES DEMANDES EN RÉPARATION
DES DOMMAGES CAUSÉS PAR L’ACTIVITÉ MÉDICALE
OU PARAMÉDICALE FORMÉES AU FOND ET EN RÉFÉRÉ
DEVANT LES JURIDICTIONS CIVILES 1990-2005
Tableau réalisé d’après les chiffres du ministère de la Justice. Source : S/DSED
RGC-DACS cellule Études et recherches.
Années Cours d’appel TGI TI
1990 237 1074 168
1991 250 1065 187
1992 251 1483 171
1993 363 2132 217
1994 376 2408 139
1995 346 2842 151
1996 433 3186 176
1997 468 3547 123
1998 534 4295 165
1999 607 4458 182
2000 672 4798 205
2001 686 5275 174
2002 730 5208 163
2003 739 5196 154
2004 751 4982 122
2005 751 5048 167
TABLEAU 2 ISSUE DES AVIS RENDUS PAR LES CRCI
2003 2004 2005
Faute (assureur) 21 232 389
Aléa (ONIAM) 24 201 401
Partages 1 28 101
0609_CM12-Dossier-respon:Mise en page 1 18/06/08 14:38 Page 610

ENTRETIEN MISE AU POINT CONSULTATIONS DOSSIER VIE PROFESSIONNELLE LU POUR VOUS INDUSTRIE INTERNET
décision est ainsi non seulement de souligner l’impor-
tance des recommandations professionnelles ou des
bonnes pratiques, voire plus généralement des normes
comme élément d’appréciation du comportement fautif
du médecin, mais aussi de donner une force juridique
aux actes de prévention.
Tout accident n’est pas fautif
L’analyse de la jurisprudence montre que l’unicité de la
notion de faute n’est pas encore vraiment atteinte et qu’il
existe en effet des divergences d’appréciation de la faute
entre les juridictions civiles et administratives. Ainsi,
lorsque, au cours d’une opération, le chirurgien sec-
tionne malencontreusement un organe avoisinant celui
qu’il doit opérer, alors que le juge administratif considère
par exemple que la lésion du nerf pendant l’intervention
ne suffit pas à elle seule à établir la faute médicale (3), la
Cour de cassation considère, en revanche que, dès lors
que l’intervention n’impliquait pas l’atteinte du nerf et
qu’il a été endommagé, cela suffit à établir la faute du pra-
ticien. Ce faisant, la position du juge administratif nous
semble plus conforme à l’orthodoxie des textes qui consi-
dèrent que toute faute peut être invoquée par le patient
devant les juridictions, sous réserve qu’il en rapporte la
611
LE CONCOURS MÉDICAL. Tome 130 - 12 du 24-06-2008
Le Sou médical groupe – MACSF assure plus de
115 000 médecins (libéraux et salariés) de toutes
spécialités. La sinistralité globale (nombre
d’accidents corporels déclarés par an et pour
100 sociétaires) est restée relativement stable
(tableau 1). Toutefois, le nombre de déclarations
adressées par des sociétaires médecins en
l’absence de plainte ou de réclamation de leurs
patients mais lorsqu’ils estimaient qu’un de leurs
actes ne s’était pas déroulé comme ils l’auraient
souhaité (« déclarations de prudence ») s’est
effondré, passant de plus de 30 % de l’ensemble
des déclarations il y a quinze ans à moins de 5 %
actuellement. Autrement dit, la sinistralité des
dernières années ne correspond qu’à des
personnes insatisfaites (malades ou proches). La
sinistralité des médecins libéraux (toutes spécialités
confondues) est plus élevée (tableau 2). En effet,
les médecins salariés, sociétaires du Sou médical –
groupe MACSF ne déclarent pas à leur assureur
personnel l’ensemble des plaintes dont ils sont
l’objet. La raison en est qu’un certain nombre de
leurs sinistres sont pris en charge, selon la loi, par
l’assureur de leur employeur. Environ 8 % des
déclarations sont des plaintes pénales, 12 % des
plaintes ordinales, 29 % des assignations en référé
et 37 % des réclamations amiables. Le reste est
représenté par des saisines des CRCI apparues en
2003 (5 %) et ayant atteint un maximum en 2005
(18 %) pour revenir à 14 % en 2006.
Le pourcentage de condamnations devant les
juridictions civiles n’a cessé d’augmenter depuis
vingt-cinq ans. Inférieur à 40 % durant les
années 1980, il atteignait 46 % entre 1995 et
1999, mais dépasse actuellement 60 % (tableau 3),
et même 70 % si l’on considère les décisions
concernant les chirurgiens.
L’évolution du coût moyen d’un sinistre fautif a été
encore plus « explosive » puisqu’il a plus que
doublé au cours de ces cinq dernières années, de
l’ordre de 255 000 € en 2006. Parmi les
10 décisions ayant entraîné, la même année, les
indemnisations les plus élevées, de 1,5 à 7 M €
(provisions comprises), un seul dossier concerne un
accident survenu chez un adulte (radiothérapie).
Les 9 autres mettent en cause 6 obstétriciens (dont
2 pour le non-dépistage échographique de
malformation fœtale), 1 radiologue (pour le même
motif que précédemment), 1 médecin généraliste
(enfant âgé de 3 mois) et 1 pédiatre (enfant âgé de
5 ans et demi). Ces constatations expliquent les
difficultés rencontrées actuellement dans
l’assurabilité de certaines spécialités médicales et
celles qui sont à craindre dans l’avenir.
L’expérience du Sou médical – groupe MACSF
TABLEAU 1 MÉDECINS - TOUS EXERCICES ET SPÉCIALITÉS CONFONDUS
2003 2004 2005 2006
Déclarations
Accidents corporels 2 010 2 080 2 125 2 104
Total sociétaires 115 914 115 925 116 778 117 697
Sinistralité (%) 1,74 1,79 1,82 1,78
TABLEAU 2 MÉDECINS - EXERCICE LIBÉRAL TOUTES SPÉCIALITÉS
CONFONDUES
2003 2004 2005 2006
Déclarations
Accidents corporels 1 728 1 836 1 870 1 823
Total sociétaires
médecins 71 770 71 158 71 163 69 626
Sinistralité (%) 2,41 2,58 2,63 2,62
TABLEAU 3 MÉDECINS - TOUTES SPÉCIALITÉS CONFONDUES
2003 2004 2005 2006
Décisions de justice civile 226 377 400 450
Condamnations 129 188 252 280
(%) 57 50 63 62
0609_CM12-Dossier-respon:Mise en page 1 18/06/08 14:38 Page 611

RESPONSABILITÉ
612
LE CONCOURS MÉDICAL. Tome 130 - 12 du 24-06-2008
preuve, le seul fait qu’il ait subi un dommage à la suite
d’actes médicaux ne permettant pas de l’établir.
Le défaut d’humanisme
La responsabilité du médecin peut également être
engagée sur le fondement de la faute d’humanisme
consistant au manquement du professionnel de santé
au devoir inhérent à son ministère, à la violation du
respect de la personne humaine et de sa dignité, plus
généralement donc à la violation du devoir de cons-
cience. Cette idée figurant initialement dans le code de
déontologie médicale (4) est reprise aujourd’hui par le
code de la santé publique qui dispose que le patient « a le
droit de recevoir les soins les plus appropriés et de bénéficier
des thérapeutiques dont l’efficacité est reconnue et qui
garantissent la meilleure sécurité sanitaire au regard des
connaissances médicales avérées ». Les obligations décou-
lant de ce devoir d’humanisme sont nombreuses. Il
s’agit non seulement d’obligations d’ordre moral,
déontologique, mais aussi, depuis la loi du 4 mars 2002
relative aux droits des malades et à la qualité du sys-
tème de santé, de l’ensemble des obligations consa-
crées par le code de la santé publique découlant du
respect des droits des personnes malades et des usagers
du système de santé.
C’est ainsi que, selon la cour d’appel de Paris, manque
à son devoir d’humanisme le médecin qui omet de signa-
ler à son patient la possibilité d’un faux positif au test de
dépistage du virus HIV compte tenu de son manque de
fiabilité à l’époque des faits (1987) (5). Le jeune homme a
cru qu’il était malade pendant huit ans, jusqu’à la révéla-
tion de sa séronégativité en 1995.
A contrario, pèche par défaut d’humanisme le médecin
qui fait procéder à un test de dépistage HIV de son patient
sans l’en informer et sans lui révéler les résultats positifs,
qu’il découvrira à la faveur de la lecture d’un rapport d’ex-
pertise. Ce patient aurait dû recevoir la préparation et le
soutien psychologique que son médecin lui devait (6).
En ce sens également, la cour d’appel d’Aix-en-Pro-
vence a estimé qu’un anesthésiste manquait à son devoir
d’humanisme en interrompant une analgésie péridurale,
sur fond de querelle avec l’obstétricien en charge de l’ac-
couchement (celui-ci ayant décidé de sortir déjeuner),
alors que l’analgésie était efficace, que le travail se dérou-
lait normalement et que la dilatation était régulière. En
ne bénéficiant pas, sans raison médicale, de la continuité
des soins entrepris, la parturiente n’a pas eu l’assistance
qu’elle était en droit d’attendre de l’équipe médicale (7).
La faute déontologique en responsabilité civile
De surcroît, alors que traditionnellement la jurispru-
dence était hostile à ce que le juge puisse considérer la
seule méconnaissance d’une disposition du code de
déontologie médicale comme constitutive d’une faute
civile, elle admet désormais que cette situation, dès lors
qu’elle a causé un préjudice à un tiers, puisse être la
source directe de la responsabilité civile du médecin (8).
Plus spécifiquement, la faute du professionnel de santé
peut être retenue par les juridictions civiles, indépen-
damment du fait que les juridictions disciplinaires ont
pour un même acte, considéré qu’il n’y avait pas lieu à
sanction disciplinaire. En effet, comme l’a souligné la
Cour de cassation, « la méconnaissance des dispositions du
code de déontologie médicale peut être invoquée par une partie
à l’appui d’une action en dommages intérêts dirigée contre un
médecin, et il n’appartient qu’aux tribunaux de l’ordre judi-
ciaire de se prononcer sur une telle action, à laquelle l’exercice
d’une action disciplinaire ne peut faire obstacle » (9).
FAUTE OU ALÉA THÉRAPEUTIQUE ?
Une distinction parfois difficile
Si la notion de faute peut ainsi être mieux cernée, il
n’en demeure pas moins que la distinction entre faute et
risque, ou faute et aléa, est parfois difficile à appréhender.
En effet, le législateur a en 2002 considéré qu’un accident
médical directement imputable à des actes de prévention,
de diagnostic ou de soins, ayant eu pour le patient des
conséquences anormales au regard de son état de santé
comme de l’évolution prévisible de celui-ci et présentant
un caractère de gravité fixé par décret, apprécié au regard
de la perte de capacités fonctionnelles et des conséquen-
ces sur la vie privée et professionnelle mesurées en tenant
notamment compte du taux d’incapacité permanente ou
de la durée de l’incapacité temporaire de travail, pouvait
ouvrir droit à réparation au titre de la solidarité nationale.
Anesthésie péridurale.
La cour d’appel d’Aix-en-Provence a estimé qu’un anesthésiste manquait à son devoir
d’humanisme en interrompant une analgésie péridurale, sur fond de querelle avec
l’obstétricien en charge de l’accouchement (celui-ci ayant décidé de sortir déjeuner),
alors que l’analgésie était efficace.
FOTOLIA
0609_CM12-Dossier-respon:Mise en page 1 18/06/08 14:39 Page 612

613
LE CONCOURS MÉDICAL. Tome 130 - 12 du 24-06-2008
Toutefois, l’aléa thérapeutique ne sera pas retenu lorsque
le caractère accidentel est lié à l’état antérieur ou à l’évo-
lution prévisible de l’état de santé du patient.
Les risques des nouvelles techniques
Cependant, il est parfois difficile de déterminer si un
dommage caractérise un accident médical, une faute ou
n’entre pas dans l’une ou l’autre de ces catégories. En
effet, comme on l’a souligné, « certaines atteintes survien-
nent à l’occasion de traitements innovants permettant de
dépister et de traiter plus efficacement ou plus simplement cer-
taines affections tout en engendrant des risques spécifiques. À
titre d’exemple, le recours à des explorations et interventions
sous endoscopie ou cœlioscopie, tout en évitant une chirurgie
ENTRETIEN MISE AU POINT CONSULTATIONS DOSSIER VIE PROFESSIONNELLE LU POUR VOUS INDUSTRIE INTERNET
Ordre judiciaire
Civil
Vocation Tous les conflits Toutes les violations Tous les conflits Tous les manquements
à connaître entre particuliers à une norme de conduite mettant en présence au code de déontologie
définie par le Code pénal une administration médicale
Pénal
L’ORGANISATION JURIDICTIONNELLE
Ordre administratif
Administratif Disciplinaire
Responsabilité
civile Responsabilité
pénale Responsabilité
administrative Responsabilité
disciplinaire
1re instance Tribunal de grande Tribunal Tribunal Cour Tribunal Conseil régional
instance de police correctionnel d’assises administratif de l’Ordre (section
(contraventions) (délits) (crimes) disciplinaire)
cour d’appelAppel Cour administrative
d’appel Conseil national de l’Ordre
(section disciplinaire)
Cassation Cour de cassation
Anaïs Mazenod, membre de l’IDS, Paris
Conseil d’État
Sanctions Réparation Peine d’emprisonnement Réparation des dommages Sanction disciplinaire :
des dommages + et/ou peine d’amende + et sanction disciplinaire • avertissement
dommages-intérêts dommages-intérêts (pour l’agent public) • blâme
(en cas de préjudice causé • suspension
au patient) • interdiction temporaire
d’exercer la médecine
(trois ans max.)
• radiation du tableau
de l’Ordre
Prescription dix ans à compter dix ans pour les crimes, dix ans à compter
de l’action de la consolidation trois ans pour les délits, de la consolidation
du dommage un an pour les contraventions du dommage
0609_CM12-Dossier-respon:Mise en page 1 18/06/08 14:39 Page 613
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%