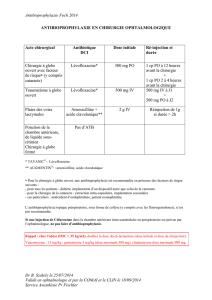
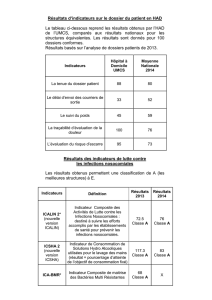
Evaluation des Pratiques Professionnelles (EPP)
publicité

Evaluation des Pratiques Professionnelles (EPP) D.U d'Hygiène Hospitalière mars 2012 EPP Contexte de développement Des enjeux professionnels, règlementaires et conjoncturels Enjeux professionnels (1) Outil d’amélioration de la qualité des soins • Constat – – – – – – 20 à 35% des prescriptions d’antibiotiques non conformes 50 à 70% de patients ASA1 ayant un bilan pré-opératoire 25% des coloscopies avec indication non conforme 30% des journées d’hospitalisation non pertinentes 20% des admissions non pertinentes Variation du taux d’amygdalectomies de 1 à 12 entre hôpitaux de la même région des USA – 44% des patients atteints d’AVC bénéficient d’un traitement par AAP conforme aux recommandations Limiter la variabilité non justifiée des pratiques Enjeux professionnels (2) Outil d’amélioration de la qualité des soins Lomas 1989 recommandations sur césariennes - 90% disent connaître les recommandations - 84% disent être d’accord - 67% répondent juste quand on les interroge - 30% font réellement ce qui est recommandé Ce que je devrais faire Ce que je crois faire Ce que je fais Enjeux professionnels (3) Outil d’amélioration de la qualité des soins • Constat – Evolution rapide des techniques : 80% des médicaments utilisés par un médecin n’existaient pas lors de sa formation initiale (Durieux, 1998) – Importance de la littérature : 40 000 revues, 2 000 000 d’articles par an, 19 articles à lire par jour pour un interniste (Sackett, 1996) Limiter le décalage entre les résultats de la recherche et les pratiques Aspects réglementaires (1) • Apparition progressive – Loi n°91-748 du 31 juillet 1991 portant réforme ho spitalière • « Les établissements de santé, publics ou privés, développent une politique d'évaluation des pratiques professionnelles… » – Ordonnance n°96-346 du 24 avril 1996 portant réfor me de l'hospitalisation publique et privée • Création de l’ANAES et de la procédure d’accréditation – Code de déontologie • « Tout médecin participe à l'évaluation des pratiques professionnelles » – Loi n°2004-810 du 13 août 2004 relative à l ’assuran ce maladie • « L'obligation de formation médicale continue est satisfaite notamment par tout moyen permettant d'évaluer les compétences et les pratiques professionnelles » Aspects réglementaires (2) • Loi Hôpital, Patients, Santé, Territoire (HPST) du 21 juillet 2009 – Remplacement de la FMC par le DPC : développement professionnel continu – Obligatoire pour les médecins, pharmaciens, préparateurs en pharmacie, chirurgiensdentistes, sage-femmes et l’ensemble des auxiliaires médicaux (IDE, kinés…) – Obligation individuelle qui s’inscrit dans une démarche permanente Aspects réglementaires (3) • DPC : décret du 30 décembre 2011 – Le développement professionnel continu comporte l’analyse, par les auxiliaires médicaux, les aides-soignants et les auxiliaires de puériculture, de leurs pratiques professionnelles ainsi que l’acquisition ou l’approfondissement de connaissances ou de compétences Aspects réglementaires (4) • DPC : décret du 30 décembre 2011 – Les professionnels satisfont à leur obligation annuelle de DPC dès lors qu’ils participent à un programme de DPC collectif annuel ou pluriannuel – Programme • conforme à une orientation nationale ou à une orientation régionale de DPC • comporte une des méthodes et des modalités validées par la Haute Autorité de santé • mis en œuvre par un organisme de DPC enregistré Aspects conjoncturels • Contraintes économiques – Constat • Consommation médicale totale de 80 à 178 milliards d’€ courants entre 1990 et 2010 nécessité de maîtriser l’utilisation des ressources disponibles • Consumérisme médical (médias, associations…) – exigences sur information, qualité des soins… • Problèmes d’assurabilité des professionnels et des institutions Qu’est-ce que l’EPP ? Définition • Analyse de la pratique professionnelle – destinée à identifier des écarts – en référence à des recommandations (pratique considérée comme optimale : CC, RPC...) • Selon une méthode validée comportant – une mesure – l’analyse des écarts – la mise en oeuvre d’actions d’amélioration des pratiques – et le suivi de ces actions (efficacité) Finalité • Améliorer la qualité des soins – efficacité – sécurité – efficience – pertinence – délais… • Améliorer le service rendu au patient par les professionnels de santé Les modalités de l’EPP en établissement de santé Place de l’EPP dans la certification EPP en établissement de santé • Une obligation individuelle pour tout professionnel de santé (DPC) • Une obligation collective et pluri-professionnelle dans le cadre de la certification (HAS) • Une incitation pour les activités à risque dans le cadre de l’accréditation des médecins (HAS) Place de l’EPP dans la certification • Certification v2010 : structuration et déploiement – Critère 1f : politique et organisation de l’EPP (PEP) • Stratégie, structuration, organisation, accompagnement et formation, suivi des démarches et de leur impact – Critère 28a : mise en œuvre des démarches d’EPP • Déploiement dans l’ensemble des secteurs, et mesure d’impact • Obligation de revues de mortalité-morbidité (RMM) en chirurgie, anesthésie-réanimation et cancérologie • Obligation de réunions de concertation pluridisciplinaire (RCP) en cancérologie Place de l’EPP dans la certification • Certification v2010 – Critère 28b : pertinence des soins • pertinence des hospitalisations, pertinence des admissions aux urgences, pertinence du mode d’hospitalisation (hospitalisation complète versus prise en charge ambulatoire), pertinence de la prescription d’examens d’imagerie médicale, pertinence de la prescription des produits hors GHS – Critère 28c : EPP liées aux indicateurs de pratique clinique • Utilisation d’indicateurs de pratique clinique (indicateurs de processus ou de résultat, développés par HAS, sociétés savantes ou en interne) Accréditation des médecins • Dispositif volontaire pour les médecins – Déclaration des événements considérés comme porteurs de risques médicaux (EPR) concernant leur activité – Mise en œuvre les recommandations résultant de l’analyse des événements – Participation aux programme d’amélioration de la sécurité des pratiques de leur spécialité • 21 spécialités (chirurgies et médecines interventionnelles) • Aide d’un organisme agréé par spécialité ou activité • Avantage financier – Diminution de la prime de RCP Accréditation des médecins • Exemples d’EPR à déclarer – Programme inter-spécialités • Défaillance dans la prise en charge d'un patient sous anticoagulant ou antiagrégant plaquettaire – Orthorisq (orthopédie-traumatologie) • Préparation inadaptée du site opératoire – AFU (urologie) • Gestion inadaptée de la prostatite après ponction biopsie de la prostate – Vascurisq (chirurgie vasculaire) • Antibioprophylaxie périopératoire inadaptée Mise en place d’une démarche d’EPP Le choix des thèmes d’EPP : critères • Critère lié aux recommandations – Existence d’un texte de référence reconnu (national et/ou local) • Critères liés à la pathologie / situation clinique – Fréquence de la pathologie / situation clinique – Variabilité des pratiques (fréquence des écarts à la référence) – Gravité des écarts à la référence – Coûts engendrés par les écarts à la référence – Potentiel d’amélioration des pratiques – Faisabilité et acceptabilité des actions correctrices – Lien avec la politique locale ou nationale Choix du texte de référence • Recommandations professionnelles – Récentes – Acceptées de tous (haut niveau de preuve) – Type : conférences de consensus, recommandations pour la pratique clinique, recommandations professionnelles non médicales, consensus formalisé d’experts • Textes de loi Les textes de référence Où les rechercher ? • Haute Autorité de Santé (http://www.has-sante.fr/) – 191 recommandations – 85 guides ALD • BMLweb (http://www.bmlweb.org/consensus.html) – Classement par date, spécialité… • Sites de sociétés savantes • National Guideline Clearinghouse (http://www.guideline.gov/) • Bases de données informatisées – Medline, Embase, Cur. Contents, Nosobase, BDSP, Cochrane… Les méthodes d’évaluation des pratiques professionnelles Les étapes communes à toute démarche d’EPP • • • • Choix de la thématique Choix ou élaboration de la pratique de référence Choix de la méthode d’évaluation Identification des écarts entre la pratique réelle et la pratique de référence • Analyse des causes des écarts • Mise en œuvre d’un plan d’amélioration pour réduire ces écarts • Mise en œuvre d’un suivi avec mesure et maintien des résultats Méthodes : 4 types d’approche • Approche par comparaison – Comparer la pratique réelle à la pratique idéale (référentiel) • Approche par processus – Optimiser ou améliorer une prise en charge ou un processus donné Audit clinique Revue de pertinence des soins Analyse de processus Chemin clinique • Approche par problèmes – Analyser et traiter un dysfonctionnement, des événements indésirables Méthode d’analyse des causes Revue de mortalité-morbidité • Approche par indicateur – Surveiller un phénomène important et réagir en fonction du résultat Mise en place d’indicateurs L’audit clinique Définition (ANAES) • Méthode d’évaluation qui permet à l’aide de critères déterminés de comparer les pratiques de soins à des références admises, en vue de mesurer la qualité de ces pratiques et des résultats de soins avec l’objectif de les améliorer • L’audit répond aux questions suivantes: – Y a-t-il des écarts entre les pratiques (observées ou tracées) et la référence ? – Quelle est l’importance de ces écarts? Préparation de l’audit • Choix du thème • Recherche des textes de référence • « Traduction » des recommandations en 8 à 20 critères d’évaluation (éléments concrets permettant de porter un jugement sur la qualité des soins) • Elaboration de la grille de recueil des données permettant de répondre à la question : le critère est-il conforme ? De la recommandation au critère • Recommandations CCLIN Sud-Ouest 2001 sur la préparation cutanée de l’opéré – « Il est impératif d’ôter les bijoux et vernis à ongles » – « Il est nécessaire d’informer et d’éduquer le patient sur l’importance de cette préparation cutanée » – « Il faut réaliser la détersion de la zone opératoire avec un savon antiseptique en commençant par la ligne d’incision » • Critère d’évaluation – Le patient ne porte ni bijoux ni vernis à ongles au bloc (observation) – Le patient a été informé de l’importance de la préparation cutanée (enquête auprès du patient) ou L’information donnée au patient est tracée dans le dossier (audit du dossier) – La détersion est pratiquée avec une solution moussante antiseptique suivie d’une désinfection large du site opératoire (observation) Préparation de l’audit (2) • Ecriture du protocole – Objectifs – Champ d’application (services…), critères d’inclusion et d’exclusion – Type d’étude • prospective : observation directe des pratiques, questionnaires • rétrospective : analyse de supports écrits (dossier) – Modalités de recueil de données (qui, quoi, où, quand) – Taille de l’échantillon – Période d’évaluation • Information des personnes concernées Recueil des données • Sur une grille de recueil standardisée • Durant une période courte • Respect de la confidentialité des données • Contrôle de la qualité des données • Saisie des données Analyse des données • Le plus près possible de la phase de recueil • Traitement statistique – description de la population – taux de conformité pour chacun des critères retenus • Objectifs – Identifier les points forts – Mettre en évidence les points d’amélioration (en fonction des seuils fixés : écart non acceptable entre la valeur observée et la valeur souhaitée) Analyse des données Proposition d’axes d’amélioration • Définition du plan d’amélioration – Fixer des actions sur les points à améliorer – Planifier ces actions – Nommer un responsable – Communiquer sur les actions décidées – Mettre en œuvre les actions d’amélioration • Rédaction du rapport d’audit et communication aux personnes concernées Réévaluation de la situation • Soit par un 2ème tour d’audit – Si nombreux écarts : même grille à utiliser – Si écarts sur quelques critères seulement : grille réduite • Soit par un suivi d’indicateurs, à définir suite au résultats du premier audit (voire au préalable) • Visualisation des progrès et communication aux personnes concernées Exemple d’un audit clinique : Antibioprophylaxie • Objectifs – Améliorer la maîtrise du risque infectieux du site opératoire du patient hospitalisé dans le cadre d’une intervention chirurgicale programmée, grâce à la prescription d’une antibioprophylaxie • Référence – SFAR 1999. Pratique de l’antibioprophylaxie • Mesure dans 6 établissements de la région – patients de 18 ans et plus hospitalisés dans l’établissement pour une intervention chirurgicale programmée Exemple d’un audit clinique : Antibioprophylaxie • Critères d’évaluation – L’antibioprophylaxie est réalisée si nécessaire – L’antibiotique prescrit est conforme à la référence (notamment en cas d’allergie) – L’antibioprophylaxie est administrée par la voie préconisée – La dose de la première injection est conforme – La première injection est faite entre 30 et 60 minutes avant l’incision – La durée de l’antibioprophylaxie est adaptée à la durée de l’intervention – Conformité globale Exemple d’un audit clinique : Antibioprophylaxie • Résultats – Nombre de dossiers analysés 799 – Proportion des patients ayant eu une antibiothérapie lorsqu'elle était justifiée 92,0% – Conformité de l’antibioprophylaxie (415 patients) Exemple d’un audit clinique : Antibioprophylaxie • Actions d’amélioration proposées – Réactualisation des protocoles d’antibioprophylaxie – Information des différents acteurs – Affichage des protocoles en salle de pré-anesthésie – Utilisation d’ordonnances pré-imprimées (exemple : ordonnance avec arrêt automatique de l’antibioprophylaxie après X heures) – Kits d’antibioprophylaxie par intervention – Réflexion sur le délai d’injection – … • Mesure de suivi en cours Audit clinique en hygiène • Circulaire du 13 décembre 2004 (PNLIN) – « outil indispensable de l’évaluation des pratiques en vue de l’amélioration de la qualité des soins » – 75% au moins des ES réalisent des audits de bonnes pratiques en 2008 (32% en 2004) • Incitations nationales à l’audit – Protocoles « clés en main » (GREPHH) : • Hygiène des mains (2005) • Préparation cutané de l’opéré (2007) • Cathéters veineux périphériques (2008) – Possibilité d’augmentation du score ICALIN Audit clinique en hygiène • Thèmes possibles – GREPHH : Hygiène des mains, Préparation cutané de l’opéré, Cathéters veineux périphériques – Pose d’une sonde urinaire (RFCLIN-RéQua 2007) – Isolement septique – Information donnée aux patients – Hygiène des mains en EHPAD (RFCLIN-RéQua 2010) • Intérêts – Méthode simple, participation des professionnels, actions correctives souvent facile à déduire • Limites – Temps nécessaire (audit observationnel notamment) La revue de pertinence des soins Définition • Méthode d’amélioration de la qualité des soins qui consiste à vérifier l’adéquation entre les besoins des patients et la prise en charge réalisée • Objectif médico-économique : favoriser l'utilisation optimale des ressources et éviter les sur-consommations Méthode • Méthode très similaire à l’audit clinique – Choix du thème – Recherche des recommandations – Elaboration des critères de pertinence en fonction des recommandations – Rédaction du protocole et élaboration des outils de recueil – Recueil et analyse des données – Mise en place des actions d’amélioration – Réévaluation Champ d’application • Hospitalisations – Admission – Journée d’hospitalisation – Type de prise en charge (ambulatoire vs complète • Actes – Actes invasifs (DMI…) ou à risque (endoscopie, sondage…) • Prescriptions médicamenteuses – Choix de la molécule, mode d’administration, durée • Prescriptions d’examens complémentaires – Explorations radiologiques, biologiques, fonctionnelles… Algorithme de Gyssen : classement en 6 classes Pertinence de l’antibiothérapie Données suffisantes ? Oui Classe VI : non évaluable Non Antibiothérapie indiquée ? Oui Classe V : ATB non indiquée Non Classe IV : alternative préférable Molécule adaptée ? Non Oui IVc : moins chère - IVd : spectre moins large Durée adaptée ? Oui Classe III : durée inadaptée Non Administration adaptée ? Oui Prescription OK IVa : plus efficace - IVb : moins toxique IIIa : trop longue - IIIb : trop courte Classe II : administration inadaptée Non IIa : Posologie - IIb : Intervalle - IIc : Voie Exemple : Pertinence de l’antibiothérapie 12 établissements de Franche-Comté, IU et IR ES 1 ES 2 ES 3 ES 4 ES 5 ES 6 ES7 ES8 ES 9 ES 10 ES 11 ES 12 Région (12 ES) Nombre de prescriptions 43 13 64 64 56 56 74 38 25 82 44 40 599 Justification prescription AB 95 100 98 80 84 95 97 100 100 83 100 90 92 Adéquation initiale si probabiliste 20 50 64 41 44 65 73 39 67 84 83 100 64 Adéquation initiale si documentée (nombre faible) 50 67 42 24 0 80 55 64 86 0 91 100 58 Durée adéquate 54 23 40 80 68 64 54 79 60 74 88 97 66 Administration adéquate 78 77 91 92 96 87 96 100 88 88 94 100 91 Conformité totale prescription 12 15 17 22 27 34 38 45 48 51 82 88 39 Exemple : Pertinence de l’antibiothérapie • Actions possibles – Guides de prescription (réseau régional d’antibiologie PRIMAIR) – Aide à la prescription • Référent antibiothérapie • Fiche d’aide à la prescription (rôle du dossier informatisé) – Aide au choix • Coût sur les fiches de prescription et antibiogrammes • Toxicité sur l’environnement (développement durable) – Contrôle pharmaceutique Exemple : Pertinence de l’antibiothérapie • Kit de 8 indicateurs de suivi – Définis au niveau régional (RéQua-RFCLIN-PRIMAIR) • Consommation globale d’antibiotiques (DDJ) • Consommation de fluoroquinolones (DDJ) • Consommation de carbapénèmes (DDJ) • Adéquation des consommations d’antibiotiques pour les infections urinaires (Nitrofur + Fosfomycine / Norflo) • Adéquation des consommations d’antibiotiques pour les infections pulmonaires (Macrolides / FQ) • Réévaluation du traitement antibiotique à 72h • Taux de Pseudomonas aeruginosa résistants • Taux de Escherichia Coli résistants Exemple : Pertinence de l’antibiothérapie L’analyse des causes profondes Définition • Objectifs : après un évènement indésirable (ou presqu’accident) – Identifier les dysfonctionnements survenus lors de la prise en charge – Identifier la (les) cause(s) immédiate(s) – Identifier les causes latentes ou profondes – Définir les barrières à mettre en place pour éviter la reproduction de l’évènement • Multiples noms ou variantes : – analyse des causes latentes, analyse des causes racines ou analyse des causes souches ou root cause analysis ou RMM ou méthode REMED ou méthode ALARM ou méthode JCAHO ou méthode ENEIS ou méthode de résolution de problèmes ou CREX Évènement indésirable associé aux soins • Définition – Évènement clinique ou paraclinique non désiré, source de dommages pour le patient – Associé aux soins réalisés lors d’investigations, de traitements ou d’actions de prévention ou à leur organisation, ce qui comprend • les omissions (défaut d’acte ou de stratégie) • les commissions (mauvais choix d’acte ou de stratégie) – Grave si associé • • • • • • à un décès à la survenue d’une menace vitale à une incapacité en fin d’hospitalisation à un transfert imprévu en réanimation à une réintervention chirurgicale imprévue à une prolongation de l’hospitalisation (> 1 jour) Dynamique de survenue d’un EIG • La cascade d’erreurs: le modèle de Reason – Pour chaque plaque : il existe des risques inhérents Défaut d’information Défaut de connaissances Défaut de communication Protocole inadapté Matériel indisponible Définition responsabilités Politique inadéquate Préparation de la séance d’analyse • S’assurer – de la volonté des responsables • Chef du service, cadre de santé, médecin responsable du patient – de la participation des professionnels concernés • médecins et soignants présents lors de l’EIG, médecins et soignants d’autres services, spécialistes du thème abordé, professionnels à activité transversale (pharmaciens, vigilants, hygiénistes), gestionnaire de risque • Désigner – un rapporteur (médecin responsable) pour présenter le cas – une personne chargée de mener une revue de la littérature sur le thème de l’EIG La séance d’analyse • Rappel des règles de ce type d’analyse – il faut apporter un regard critique sur ses pratiques, mais il ne s’agit en aucun cas d’un tribunal : pas de recherche d’un coupable, pas de mise en cause individuelle – confidentialité sur les propos tenus lors de la réunion • Présentation du cas à analyser – par le rapporteur précédemment désigné (et préparé) • chronologique (depuis l’admission du patient jusqu’à l’évènement, sa prise en charge et ses conséquences immédiates et au jour de l’analyse • factuelle (éviter à ce stade les interprétations) – complétée par un tour de table Bonjour et bienvenue à cette réunion d’analyse !! Les étapes de l’analyse 1. Recherche de la (les) cause(s) immédiate(s) 2. Identification des dysfonctionnements Puis, pour chaque dysfonctionnement identifié 3. Recherche des causes latentes 4. Recherche de l’évitabilité 5. Recherche des barrières à mettre en place 1. Recherche des causes immédiates • En général simple à mettre en évidence… mais pas toujours à formuler • Typologie habituelle – Erreur dans le choix d’une prise en charge • Mauvaise évaluation diagnostique • Prescription d’un traitement ou d'un examen inapproprié… – Non réalisation d’une prise en charge indiquée • Non réalisation d’un acte indiqué • Non réalisation d’examens de surveillance… – Délai de mise en œuvre d’une prise en charge • Retard dans la mise en place d’un traitement • Retard dans la surveillance des effets d’un traitement… – Défaut dans la réalisation d’une prise en charge • Défaut de préparation ou de dose médicamenteuse • Défaut lors d’un acte (préparation ou technique)… – Aléa thérapeutique 2. Identification des dysfonctionnements Quels sont les pointsclés, les moments-clés où une défaillance est survenue ? Quelles barrières prévues n’ont pas fonctionné ? Quelles pratiques sont susceptibles d’être améliorées ? Qu’est-ce qui était changé par rapport à la pratique habituelle ? Si vous vous retrouviez dans une même situation, comment réagiriez-vous ? 3. Recherche des causes profondes • Ce sont des facteurs qui ont entraîné un dysfonctionnement, et ont contribué ainsi à la survenue de l’EIG • Ils peuvent concerner toutes les « plaques » du modèle de Reason – le patient, le personnel, la coordination, l’activité de soins, l’environnement, l’organisation, le contexte institutionnel • A partir des dysfonctionnements, plusieurs outils de classification peuvent aider à leur recherche – Les 5 M (ou 7 M) – L’outil ALARM 3. Recherche des causes profondes • ALARM (Association of Litigation And Risk Management) – Facteurs individuels (personnel) – Facteurs d'équipe • • • • • • – – – – – Mauvaise composition de l’équipe au moment de l’EIG Défaut de communication interne orale Défaut de communication interne écrite Difficulté dans la recherche d’information auprès d’un personnel Conflits, mauvaise ambiance au sein de l’équipe Défaut de supervision Facteurs liés aux tâches à effectuer Facteurs liés à l'environnement de travail Facteurs liés au patient Facteurs organisationnels et de gestion Contexte institutionnel Vincent C, Taylor-Adams S, Chapman EJ et al. How to investigate and analyse clinical incidents: clinical risk unit and association of litigation and risk management protocol. BMJ 2000;320:777–81 4. Recherche de l’évitabilité • Un EI est dit évitable si – Cet EI n’était pas survenu si les soins prodigués avaient été conformes à la prise en charge considérée comme optimale au moment de la survenue de l’EIG • Complexe échelle – – – – – – certaine très probable assez probable peu probable très peu probable exclue 5. Mise en place de barrières préventives • A déduire des causes immédiates ou profondes – mesures de prévention (diminution de la probabilité de survenue) – mesures d’interception ou de détection (diminution de la probabilité de la gravité) – mesures de récupération (diminution de la gravité) • Hiérarchisation parfois nécessaire – soit après pondération des causes – soit en fonction de l’acceptabilité et de la faisabilité (temps, coût…) Les indicateurs de qualité des soins Définition • Une mesure quantitative valide et fiable – reflétant un processus ou un résultat – exprimée sous forme d'événement ou de ratio – permettant des comparaisons dans le temps et/ou l'espace (benchmarking) – lié à un ou plusieurs domaines de la qualité (efficacité, continuité, sécurité…) • « Révélateur » : toute variation significative entre deux valeurs doit entraîner la recherche d’une explication L’indicateur idéal • Un bon indicateur doit être à la fois – valide – pertinent – opérationnel – fiable L’indicateur idéal • Indicateur valide – mesure bien ce qu'il est censé mesurer (la qualité des soins et non pas une autre réalité : nécessité d’ajustement) • mortalité après chirurgie cardiaque • Indicateur pertinent – permet de repérer directement les causes du dysfonctionnement et les actions correctrices ont un impact fort sur les résultats • conformité globale de l’antibioprophylaxie L’indicateur idéal • Indicateur opérationnel – mesurable en pratique (base de données existantes, sinon enquête ad hoc prévue et faisable) • tenue du dossier patient • Indicateur fiable – donne des résultats constants lorsque l'indicateur est appliqué de façon répétitive sur une même réalité • satisfaction du patient hospitalisé Les indicateurs en hygiène • Tableau de bord LIN du Ministère (2010) – ICALIN : Indice Composite des Activités de Lutte contre les Infections Nosocomiales (2ème version) – ICSHA.2 : Indice de Consommation de solutions hydroalcooliques (2ème version) – ICATB : Indice de Consommation d’antibiotiques – SARM : Indice triennal de Staphylococcus aureus résistants à la méticilline pour 1000 j d’hospitalisation – SURVISO : Déclaration des infections du site opératoire (et pas ISO) – Score agrégé Les indicateurs en hygiène • Tableau de bord LIN du Ministère (2010) Les indicateurs en hygiène • Evolutions futures – Encore plus exigeants, centrés sur les événements graves et évitables, plus spécifiques : • ICSHA, ICALIN, ICATB : version 2 • SURVISO : ICA-LISO indicateur composite de prévention des ISO • ICA-Dialyse : indicateur composite de prévention des IN en dialyse • ICA-BMR : indicateur composite de prévention des BMR • Indicateurs de résultats (en cours de réflexion) Taux d’infections du site opératoire • Intérêt certain – 10 à 15 % de toutes les IN et 2 à 5 % des interventions – Considérées comme potentiellement évitables – Médiatisation forte • Mais comment bien interpréter un taux d’infections du site opératoire ? Taux d’infections du site opératoire • Premier biais : définition et modalités de recueil – Définition communément admise : « infection survenant dans les 30 jours suivant l'intervention, ou, s’il y a mise en place d’une prothèse ou d’un implant, dans l’année qui suit l’intervention » Nécessité d’un suivi après l’hospitalisation… – Recueil continu (charge de travail) ou discontinu (effet Hawthorne) Taux d’infections du site opératoire • Deuxième biais : Quel échantillon choisir ? – Recueil sur toutes les interventions • Rôle du case-mix de l’établissement car niveau de risque non homogène entre interventions et entre patients (ASA, NNIS) – Ciblé à une intervention • Limitation à quelques interventions « traceuses » • Problème de la taille d’échantillon faible, même sur un an (15 % des ES font au moins 100 cholécystectomies par an) Taux d’infections du site opératoire • Troisième biais : variation statistiquement significative ? – Passage de 0 à 4 cas d’ISO sur 100 : pas de différence statistiquement significative à 95% (p=0,06) – Passage de 2 à 9 cas d’ISO sur 100 : pas de différence statistiquement significative à 95% (p=0,06) – Passage de 10 à 19 cas d’ISO sur 100 : pas de différence statistiquement significative à 95% (p=0,07) Taux d’infections du site opératoire • Quatrième biais : où se situe la faille en cas d’augmentation ? – Modification du case-mix de l’établissement – Préparation cutanée déficiente – Antibioprophylaxie déficiente – Hygiène des mains déficiente – Problème d’environnement au bloc… Problème des indicateurs de résultat reflétant des procédures complexes Limite des indicateurs • Janvier 2007, publication dans l’Express d’un nouveau classement : « Hygiène, infections, maladies nosocomiales : le classement 2007 des hôpitaux les plus sûrs » • Méthodologie – Classement des établissements (par taille) – D’après deux indicateurs du tableau de bord des IN • D’abord le score ICALIN (en 6 classes de A à F) • Puis la consommation de solutions hydro-alcooliques (en proportion de l’objectif à atteindre) Limite des indicateurs Exemple des CH de moins de 300 lits Limite des indicateurs • Quels sont les biais possibles ? – – – – Mode déclaratif (10 % vérifiés pour ICALIN) Délai de publication (données 2005 en 2007) Classement sur ICALIN puis sur SHA ICALIN en classes • Classe B de 79,5 à 88,5 • Classe C de 62,5 à 79,5 ICALIN=80 et SHA=0 % > ICALIN=79 et SHA=100 % – SHA : classement meilleur si 130 % de l’objectif au lieu de 100% – Indicateurs pertinents ? Limite des indicateurs • Le « cas » du CH d’Arcachon Limite des indicateurs Limite des indicateurs Limite des indicateurs V2010 : cotation du critère « Maîtrise du risque infectieux » = cotation du score agrégé…