États d`agitation

États d’agitation
Urgence psychiatrique
• Spécificité par rapport à l’urgence médicale ou chirurgicale
– Diagnostic n’est souvent que syndromique
– Prise en compte de l’entourage et de la situation
– Symptomatologie fluctuante
• D’un moment à l’autre
• En fonction des lieux
• En fonction des interlocuteurs
Agitation
• Urgence psychiatrique la plus fréquente
– Mais ce n’est qu’un symptôme
• Hyperactivité psychomotrice désordonnée
• Logorrhée
• Instabilité émotionnelle
– Cris, rires larmes
Agitation : lieux
• Lieux les plus fréquents
– Domicile du patient
– Lieu social
• Professionnel, institution
– Lieu communautaire
• Foyers …
Agitation
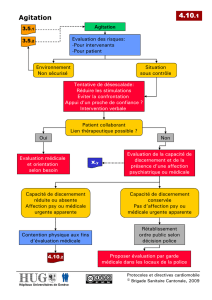
• évaluation rapide des critères d’urgence et de dangerosité
– Détermination de la conduite à tenir
• Maintien à domicile + traitement adapté
• Transfert hospitalier avec SAMU
• +/- Forces de l’ordre
– Dans un second temps : recherche étiologique
Sur le lieu de vie du patient
• Se donner les moyens d’intervenir le plus rapidement possible
– Pour ne pas favoriser une escalade surtout lorsque l’agitation est relationnelle
• Prendre les informations concises et précises sur la situation
– Par les proches au téléphone avant l’intervention
– Sur place avant d’être en présence du patient

• Afin de ne pas décupler l’agitation du malade qui peut interpréter négativement et de façon persécutive les contacts
entre les proches et le médecin
Sur le lieu de vie du patient
• Éloigner l’entourage
– Surtout si l’agitation est relationnelle
• Se présenter clairement comme médecin
• Évaluation rapide des critères de dangerosité
– Opposition à toute relation
– Impulsivité ou absence de contrôle pulsionnel
– Majoration des troubles du fait de l’intervention du médecin
– Violence après l’éloignement des proches
– Fureur ou agitation clastique
– Intoxication associée (alcool ou drogues)
– Délire avec ou sans hallucinations
Sur le lieu de vie du patient
• Apprécier l’utilité de tiers si agitation clastique
– Dangerosité potentielle
• SAMU
• Forces de l’ordre
• Personnes en nombre suffisant
– Menaces d’armes : forces de l’ordre
• Eloigner du patient tout objet dangereux
• Médicaliser la relation
– Examen somatique, TA, se positionner en tant que soignant
Sur le lieu de vie du patient
• Etablir une relation sécurisante et dédramatisante
– Écoute bienveillante mais non complice
– Expression des problèmes générant l’angoisse du patient
• Au terme de cette évaluation : 3 orientations thérapeutiques
Etiologies psychiatriques
• Manie
• Attaque de panique
• Délire
– BDA, délire paranoïaque, paranoïde
• Hystérie
• Psychopathie
– Agitation clastique, alcool, rixes, TS, dépression à l’emporte pièce
• Alcool
– Ivresses pathologiques, DT
• Toxicomanies
– Intoxication aiguë, manque
Étiologies non psychiatriques

• Confusion mentale
• Démence
• Iatrogénie
– Corticoïdes
– Opiacés
– Digitaliques
– Antiparkisoniens anticholinergiques
– Antituberculeux (izoniazide)
Étiologies
• Manie
– HDT, Loxapac ou Tiapridal 2 Amp IM
• Mélancolie
– HDT, Nozinan ou Tercian 100 mg
• Confusion
– Perplexité, onirisme
– Cause organique ++ Ttt de la cause ou NLP
• Démence
– Tiapridal
• Ivresse
– Tiapridal 200 mg IM
• Toxicomanie
– Nozinan ou Tercian
• Délire
– Tercian +/- Clopixol ASP ou Solian
• Psychopathie
– Loxapac
• Réactionnelle
– BZD
Orientations thérapeutiques (1)
• Traiter à domicile
– La relation a diminué l’agitation
– Le patient est accessible et exprime par ses mots sa détresse
• Sédation nécessaire
• BZD d’assimilation rapide
– Valium 10 mg, Xanax 1 mg, Lexomil 6 mg,
– Parfois BZD IM (effet placebo) : Tranxène 50,
– NLP IM : Loxapac 1 à 2 ampoules
Orientations thérapeutiques (2)
• Orientation vers l’hôpital général
– Quand une étiologie somatique est évoquée (intoxication)
– Transport médicalisé souhaitable après sédation
– SAMU indispensable pour compléter la sédation et surveillance des effets pendant le
transport

Orientations thérapeutiques (3)
• Orientation vers un service de psychiatrie
– Si la clinique de l’agitation est en faveur d’une pathologie psychiatrique aiguë
• Bouffée délirante aiguë
• Épisode maniaque
• Épisode floride d’une schizophrénie
• Paranoïa
A l’hôpital
• Urgences les plus préoccupantes après intervention du SAMU ou des FO
– Bénéfice de la distance avec le milieu de vie du patient pour limiter l’escalade de
l’agitation relationnelle
– Mais nécessité de joindre
• Proches et généraliste ( ATCD du malade )
– Entendre les proches à part, à distance de l’agité
A l’hôpital
• Se présenter au malade, lui présenter les autres soignants
• Parfois contention
• Réevaluer les critères de dangerosité potentielle
– Absence de contrôle du malade
– Opposition à toute relation
– Fureur et agitation clastique
– Alcoolisation ou drogues
A l’hôpital
• Isoler le malade (chambre adaptée)
• Examen médical
– Éliminer une cause organique
• Traumatisme crânien
• Pathologie vasculaire ou tumorale cérébrale
• Décompensation d’une pathologie organique
– Diabète, déshydratation
• Intoxication médicamenteuse, alcoolique ou sevrage
• Prise de drogue
A l’hôpital
• Ne pas retarder une prise de décision médicale
– Les hésitations de toute l’équipe soignante majorent l’agitation du patient qui cherche
à cliver
• Attention au diagnostic psychiatrique hâtif

– HSD
– Hémorragie méningée
– Coma diabétique
– Épilepsie temporale
A distance de l’accès
• Reprendre avec le patient le souvenir de son état d’agitation
• Apprécier avec lui les conséquences familiales et sociales de cette agitation
• Mettre en place un traitement et une prise en charge adaptée à l’étiologie de
la pathologie
1
/
5
100%