Tendinites trochanteriennes

Service de Rhumatologie du Professeur Olivier MEYER
Congrès Sport et Appareil Locomoteur
Quinzième Journée de Bichat
Organisée Par le Dr Thierry BOYER
Retour au sommaire
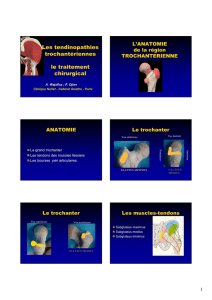
Les tendinopathies trochantériennes
Th. Boyer, P. Djian, D. Flinais, Ph. Thelen - Clinique Nollet, 21 rue Brochant,
75017 Paris
Les douleurs de la région trochantérienne sont très fréquentes, surtout chez les
femmes. Le diagnostic étiologique est difficile. Les principales causes sont les
coxopathies, les radiculalgies, les douleurs sacro-iliaques, les bursites
trochantériennes. Plus rarement peuvent se rencontrer des fractures de fatigue et des
lésions osseuses traumatiques, tumorales ou infectieuses.
Il est classique de considérer que le diagnostic de tendino-bursite est porté par excès.
Pourtant, l'imagerie moderne par échographie et IRM nous montre fréquemment des
lésions et on peut s'interroger sur la réelle fréquence de ces affections pour expliquer
les douleurs trochantériennes.
Anatomie
Les principaux tendons qui s'insèrent sur le grand trochanter sont les fessiers et
particulièrement le gluteus medius (moyen fessier) et le gluteus minimus (petit
fessier). Le tenseur du fascia lata est en rapport direct avec ces tendon. Des bourses
séreuses améliorent le glissement entre ces structures. Il faut retenir celle du moyen
fessier, entre ce tendon et le grand trochanter, celle du grand fessier entre ce muscle et
le tendon du fascia lata d'une part et l'insertion du gluteus medius d'autre part, et enfin
celle du petit fessier à l'insertion de ce tendon (9). Il existe de nombreuses analogies
anatomiques entre les tendons trochantériens et la coiffe des rotateurs. La hanche
comme l'épaule possède un rotateur interne puissant (le psoas-iliaque et le
subscapularis). Le gluteus medius est l'équivalent du subscapularis et le gluteus
minimuscelui du supra-épineux. Bunker (2) pousse l'analogie en rapprochant le
tendon de la longue portion du biceps et le tenseur du fascia lata.

Clinique
La douleur est l'élément principal. Elle touche surtout la femme d'âge moyen, mais
peut toucher les sportifs. Le début est rarement brutal. La douleur a un siège externe
ou postéro-externe. Elle irradie volontiers vers la cuisse, voire la jambe et vers la
région inguinale. Elle est souvent aggravée par la marche, la montée des escaliers,
l'abduction forcée, mais surtout par l'appui en décubitus latéral du côté atteint.
L'examen (1) trouve :
une douleur à la pression locale qui n'a de valeur que si elle reproduit
nettement la douleur spontanée et si elle ne s'accompagne pas de douleurs à la
palpation des autres reliefs osseux. Cet examen est au mieux réalisé en
décubitus latéral, jambe demi-fléchie ;
une douleur à l'abduction contrariée qui peut être recherchée à différents
degrés de flexion de la cuisse ;
une douleur en fin de rotation externe ou en flexion-adduction. Les autres
mouvements de la hanche sont indolores, ce qui permet en principe de faire le
diagnostic avec les coxopathies (7).
Une forme aiguë hyperalgique correspond à la migration spontanée d'une calcification
tendineuse dans une des bourses.
Imagerie
La difficulté à préciser l'origine des douleurs trochantériennes ou péri-
trochantériennes est susceptible de motiver une exploration dans un but étiologique, et
dans certains cas dans un but thérapeutique.
Anatomie radiologique
L'insertion des fessiers est au mieux étudiée à partir des vues IRM, frontales et
axiales.
L'insertion du gluteus minimus se fait sur la facette antérieure du trochiter : ce
tendon large, étalé, est parfaitement bien repérable. Sa limite antérieure borde la
cavité articulaire. En arrière, la séparation est nette avec le gluteus medius. Il existe
une petite bourse entre le bord supérieur et antérieur du massif trochantérien et la face
profonde du tendon (clichés 1A et 1B).

Insertion du gluteus minimus sur la facette
antérieure (coupe axiale) T2FS.
Vue frontale antérieure T1.
L'insertion du gluteus medius (clichés 2A et 2B) est légèrement différente des
descriptions classiques, ce qui peut expliquer les images pathologiques. Le gros
contingent des fibres tendineuses convergent sur la partie postéro-supérieure du
massif trochantérien, bien repérable sous la forme d'une structure en hyposignal T1 et
T2, ovalaire sur les coupes axiales. Cette portion tendineuse se poursuit en avant
(comme le montrent les coupes axiales) par une lame aponévrotique plus fine,
latérale, légèrement sinueuse, qui va recouvrir la partie latérale du massif
trochantérien. La limite antérieure de cette lame reste bien distincte du gluteus
minimus, séparé par une crête osseuse marquant la limite entre facette antérieure et
latérale. Quelques fibres antérieures du gluteus medius, non distinguables, vont
recouvrir l'insertion du gluteus minimus. La portion antérieure et inférieure de
l'insertion de cette lame latérale du gluteus medius semble juxtaposée à l'insertion du
vaste latéral : sur les vues coronales, on retrouve une certaine continuité de ces deux
structures avec un nœud commun. Cet aspect est comparable à celui du tendon
d'Achille et de l'aponévrose plantaire. La bourse du gluteus medius se projette entre le
tendon principal et le pourtour du massif trochantérien, voire s'étale vers la facette
latérale entre le plan osseux et le tendon.
L'imagerie IRM nous a appris à reconnaître cependant en plus une bourse de
glissement s'interposant, en regard de la facette latérale, entre la surface de
l'expansion latérale du gluteus medius et la lame tendineuse du fascia lata
superficiellement.
La partie postérieure du massif trochantérien, libre d'insertion, reste par contre séparée
des fibres musculaires du grand fessier par une large bourse, bien individualisée,
appelée bourse rétro-trochantérienne ou bourse du gluteus maximus.

Anatomie du gluteus medius avec une portion
arrondie, postérieure, principale et une lame
latérale plus fine. Vue axiale.
Vue frontale postérieure.
La radiologie standard
Le cliché de bassin de face s'avère souvent insuffisant, surtout chez les sujets maigres
ou à l'inverse chez l'obèse : il est trop fréquent de "griller" cette région péri-
trochantérienne. De plus, la région trochantérienne possède 4 facettes distinctes,
s'étalant globalement sur un arc de cercle de 180°. Comme pour l'épaule, pour
dégager le trochanter, il est utile de compléter le bilan classique par des clichés
réalisés en décubitus, avec compression, en diverses rotations afin de dérouler le
massif trochantérien. Les clichés numérisés sont, dans ce contexte, d'une aide utile,
permettant de travailler sur plusieurs filtres afin de bien visualiser à la fois les
structures osseuses et les parties molles.
On s'attachera à repérer :
des calcifications de type hydroxy-apatite, soit unique soit multiples ;
des ossifications péri-articulaires, témoin d'enthésopathie ou de pathologies
rhumatismales (SA, PR…) ;
des anomalies des contours osseux du massif trochantérien, irrégularités
corticales, voire parfois un aspect éburné du bord supérieur du trochanter ;
Enfin, dans tous les cas, une analyse de la structure osseuse, de l'interligne
articulaire… apparaît indispensable afin de ne pas se faire "piéger" par les
diagnostics différentiels régionaux.
L'IRM (3, 6, 8)
Il s'agit bien de la technique la plus démonstrative, à condition de réaliser une étude
en haute résolution et avec une antenne spécifique. Le diagnostic de pathologie
inflammatoire peut se faire à partir d'une imagerie corps entier : les anomalies de
signal attirent bien l'attention sur les régions trochantériennes, sans pour autant
apporter de diagnostic précis. Trop souvent on se contente d'imagerie approximative,

ne permettant pas la distinction entre bursite isolée, tendinopathie isolée ou associée à
une bursite réactionnelle, désinsertion ou rupture tendineuse (cliché 4).
Comme habituellement, le diagnostic IRM repose sur la confrontation des séries
frontales et axiales, en EST1 et T2FAT SAT ou Inversion Récupération. Dans le plan
axial, on peut préférer l'imagerie Rho FAT SAT en place du T2 FAT SAT, car elle est
souvent plus démonstrative et visualise mieux les lames aponévrotiques et les
structures tendineuses. Les coupes axiales en EST1 sont très utiles sur le plan
anatomique, compte tenu de l'importance des espaces graisseux intermusculaires
souvent plus difficiles à apprécier en FAT SAT. L'injection de Gadolinium peut se
discuter : sans être systématique, elle permettra parfois de mieux distinguer une
réaction inflammatoire d'une bursite avec épanchement.
Les bursites les plus représentatives sont la bursite rétro-trochantérienne ou du gluteus
maximus, et la bursite s'interposant entre fascia lata et le gluteus medius pouvant être
isolée et rencontrée notamment en pathologie sportive : elle est distincte des autres
bursites classiques et apparaît, lorsqu'elle est isolée, possiblement en rapport avec un
conflit équivalent à un syndrome de la balayette du genou. Les bursites du gluteus
medius ou minimus sont plus petites, rarement hyper-développées et l'épanchement
liquidien y est plus rare.
Les tendinopathies intéressent essentiellement la partie latérale du moyen fessier.
Dans notre expérience, c'est la partie étalée, fine, de cette lame tendineuse qui
s'épaissit, réalisant un aspect feuilleté dans le plan frontal, pseudo-nodulaire dans le
plan axial, démarrant au-dessous ou au niveau du bord supérieur du grand trochanter,
se poursuivant jusqu'à la portion inférieure et antérieure de la facette latérale
trochantérienne. Toute pathologie fissuraire ou à type de désinsertion de sa face
profonde va s'accompagner d'une perte de l'hyposignal en T1, d'un épaississement, et
surtout d'hypersignal plus ou moins important selon le degré inflammatoire en T2
FAT SAT. L'hypersignal intéresse les 2 faces de la lame tendineuse s'intercalant entre
le plan osseux et la lame, et plus superficiellement entre cette dernière et le fascia lata.
Une réaction inflammatoire peut diffuser plus bas, au-dessus de l'origine du vaste
latéral, mais également au-dessus et remonter dans le muscle le long de la lame
tendineuse, traduisant l'extension des lésions dans le muscle même. La rupture
complète de l'insertion de cette lame latérale peut s'accompagner précocement d'une
rétraction tendineuse, d'une collection liquidienne hématique sus-trochantérienne. A
terme, la rupture va favoriser une amyotrophie musculaire, voire une dégénérescence
graisseuse avec quasi-disparition de toute structure musculaire (cliché 3).
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%