Revue Médicale Suisse

1
Revue Médicale Suisse
Evaluation et prise en charge du pied
diabétique
Auteur : C. Pin B. Peter-Riesch J. Philippe
Numéro : 2440
Sujet: Diabète
L’augmentation mondiale de la prévalence du diabète de type 2 a comme
conséquence une augmentation de l’incidence d’ulcères du pied chez le patient
diabétique. Le pied diabétique est un problème économique majeur,
particulièrement lorsqu’une amputation est nécessaire, car il implique un
traitement et une hospitalisation prolongée, une réhabilitation dans des centres
de convalescence ainsi que l’intervention des services sociaux. D’autre part,
l’amputation implique un impact négatif, non négligeable, sur le plan
psychologique. Un grand nombre d’études prouvent qu’on peut réduire les
amputations de 50% si on suit une stratégie de prévention (inspection régulière
des pieds, chaussures adaptées, suivi des patients ayant présenté des ulcères
des pieds, à haut risque de récidive, diagnostic précoce d’une maladie
vasculaire périphérique…). L’objectif de cet article est de donner des critères
d’évaluation du pied diabétique pour déterminer le risque d’ulcérations et
d’amputations. Un programme éducationnel à transmettre aux patients
diabétiques est proposé.
Introduction
Le diabète est une maladie chronique secondaire, à la fois, à des facteurs héréditaires et
de l'environnement. En 1996, la prévalence mondiale du diabète était de 120 millions de
personnes atteintes, et la prédiction pour 2025 est un doublement à 250 millions ; cette
épidémie est due à une augmentation de la population âgée, de la prévalence de
l'obésité, de la sédentarité et aux changements des modèles diététiques.1 Nombreuses
sont les complications qui atteignent les diabétiques, comme les maladies
cardiovasculaires, l'insuffisance rénale et les problèmes oculaires, mais les complications
au niveau des pieds sont parmi les plus fréquentes et redoutées. 40% des amputations
des membres inférieurs sont en relation avec le diabète. La Déclaration de St Vincent,2
signée en 1990 par l'OMS, la Fédération internationale du diabète et d'autres
organisations nationales, avait comme objectif de réduire le pourcentage des
amputations de 50% en cinq ans, par dépistage et éducation des patients à risque.
Néanmoins, l'impact pratique d'une telle Déclaration est resté limité.
Les 85% d'amputations des membres inférieurs chez les diabétiques sont précédés d'un
ulcère des pieds. Les facteurs de risque les plus importants sont la neuropathie
périphérique, les traumatismes mineurs et les déformations du pied (tableau 1).

2
Le pied diabétique : un facteur pronostique
Sur les 250 000 diabétiques en Suisse,3 10% souffrent d'un ulcère et deux tiers doivent
être amputés (plus de 1000 amputations/ année).
Environ 50% des patients diabétiques ont des facteurs de risque pour un ulcère du pied,
et plus de 5% ont déjà un antécédent d'ulcère.4 La morbidité et la mortalité de ces
patients sont importantes. En effet, l'amputation conduit à une péjoration ultérieure du
pronostic global :5
I 50% de tous les diabétiques précédemment amputés sont à nouveau amputés dans les
cinq ans, fréquemment aussi du membre controlatéral.
I Seuls 25 à 50% de tous les diabétiques amputés survivent dans les trois ans qui
suivent l'amputation.
L'incidence et la prévalence des ulcères du pied et des amputations dans la population
diabétique varient selon les pays (tableau 2) ; elles sont en relation avec le niveau socio-
économique du pays, le système de santé et les programmes de prévention et
d'information des patients.
En outre, les conséquences économiques sont importantes (tableau 3).6 Une enquête
représentative auprès des patients diabétiques en Suisse a montré que 42% d'entre eux
n'avaient jamais eu un examen des pieds.7

3
Physiopathologie
Les facteurs qui contribuent au développement des ulcères des pieds chez les patients
diabétiques sont nombreux. Trois mécanismes, diversement associés, peuvent être
impliqués.
1. La neuropathie périphérique est le mécanisme le plus important :

4
I les troubles de la sensibilité superficielle (thermique, tactile et algique) et profonde, qui
entraînent une non-reconnaissance de la douleur et ainsi de l'ulcère ;
I le déficit moteur est responsable d'une atrophie musculaire intrinsèque avec un
déséquilibre entre les muscles extenseurs et fléchisseurs du pied, qui provoque un
changement dans l'architecture du pied, avec des déformations telles que les orteils en
marteau et en griffe qui entraînent une charge biomécanique anormale avec surcharge
sous les têtes métatarsiennes et des troubles de la marche ;
I l'atteinte végétative autonome, source de sécheresse cutanée (par anomalies de la
sudation avec formation des fissures et des callosités), d'œdèmes (par troubles
fonctionnels de la microcirculation : défaut de vasoconstriction posturale et perméabilité
augmentée) et de troubles vasomoteurs ( shunts artério-veineux, perte de la
vasomotricité des capillaires).
La neuropathie est très fréquemment à l'origine des lésions du pied car elle entraîne une
perte de la sensibilité, des zones de frottements et d'hyperpression et des troubles de la
statique conduisant, à l'extrême, à l'ostéoarthropathie diabétique avec constitution d'un
pied de Charcot.
Le mécanisme de défense naturel consiste en l'apparition de callosités aux lieux
d'hyperpression. Les callosités exerçant une pression supplémentaire sur les tissus mous
sous-jacents, on observe des saignements sous-cutanés qui finissent par s'extérioriser en
formant un ulcère (fig. 1).
2. L'insuffisance vasculaire est un autre facteur important :
I l'ischémie résulte essentiellement de la macroangiopathie. Non seulement
l'artériopathie des membres inférieurs chez les diabétiques se distingue par une
prévalence plus élevée par rapport aux non-diabétiques, mais par une atteinte plus
distale (infra-poplité dans deux tiers des cas) et plus diffuse. 57% des diabétiques
atteints d'une insuffisance artérielle sont asymptomatiques, en raison de la neuropathie
sensitive périphérique ;
I l'absence de microangiopathie occlusive a été démontrée in vivo ;
I les autres FRCV (tabac, HTA, dyslipidémie) sont des facteurs aggravants.

5
3. L'infection peut être superficielle mais le risque est lié à une atteinte profonde pouvant
menacer les tissus, tendons, et surtout les structures osseuses. L'infection est très
souvent polymicrobienne chez le diabétique et d'évolution rapide. Elle est favorisée par le
déséquilibre glycémique qu'elle aggrave. Il en est de même des mycoses.
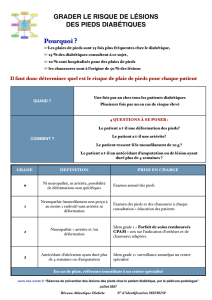
Prévention
L'inspection des pieds chez les patients diabétiques doit être systématique à chaque
consultation. Une fois les patients à risque dépistés, ces patients doivent bénéficier d'une
éducation et d'une surveillance ciblée et régulière destinée à prévenir l'apparition des
troubles trophiques.
Dépistage des patients à risque
Les patients diabétiques à haut risque de développer une lésion du pied sont ceux qui
présentent :
I des antécédents d'ulcération du pied ou d'amputation (orteils, ...) ;
I une neuropathie périphérique ;
I une artériopathie des membres inférieurs ;
I des déformations du pied.
Le dépistage de la neuropathie est essentiellement clinique :
Signes fonctionnels (douleurs, crampes ou paresthésies nocturnes) ;
hypoesthésie ;
sensibilité superficielle : thermique et douloureuse (test toucher-piquer) (fibres de petit
calibre) ;
sensibilité superficielle : tactile (Semmes-Weinstein monofilament) (fig. 2), sensibilité
profonde de position et vibratoire (diapason gradué 128 Hz) : < 4/8 blessures non
ressenties, < 2/8 pieds anesthésiés (fibres de gros calibres, myélinisées) ;
signes moteurs : faiblesse musculaire, aréflexie ostéo-tendineuse ;
critères électrophysiologiques.
Le dépistage de l'artériopathie est basé sur l'interrogatoire, l'inspection du pied, la
palpation des pouls et la recherche des souffles vasculaires. L'anamnèse d'une
claudication intermittente est peu sensible (9%) mais très spécifique (99%). La présence
d'un souffle fémoral superficielle est très spécifique (95%). Par contre, seuls 17% des
patients dont on ne palpe pas les pouls pédieux ont une insuffisance artérielle.8 Les
pressions aux chevilles sont mesurées à l'aide d'un doppler, mais leurs valeurs peuvent
être faussement élevées en cas de médiacalcinose rendant les artères peu ou non
compressibles (tableau 4).
Le dépistage de déformations doit être précoce, car la présence de zones d'hyperpression
permet d'identifier les patients à risque et de les adresser chez un podologue pour leur
conseiller des chaussures et semelles orthopédiques adaptées.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%