Féminin/masculin - Professeur Noyau

Corps humain et
santé : Devenir Homme
Femme

objectif 1: comprendre comment
s'établit le phénotype sexuel ?
L’observation de la population humaine montre
l’existence de deux sexes, qui peuvent être définis à
divers niveaux : génétique, phénotypique, cérébral
ou encore social.
Divers caractères phénotypiques
distinguent les femmes des
hommes. Ces caractères
constituent le phénotype sexuel,
qui se construit progressivement
au cours d’une période qui va de
la fécondation à la puberté en
passant par le développement
embryonnaire et fœtal.
Comment caractériser un
individu de sexe féminin ou de
sexe masculin ?
Quelles sont les étapes de la
mise en place du phénotype sexuel ?
Quels sont les mécanismes qui gouvernent cette
mise en place ? Comment le sexe génétique
intervientil dans cette mise en place ?
1 le dimorphisme sexuel :
Le dimorphisme sexuel désigne le degré de différences
morphologiques s entre mâles et femelles. Il peut être nul
(excepté les organes génitaux) comme chez le chat, le
rouge-gorge ou la mouche, ou très important comme
chez le gorille, le paon, l'éléphant de mer.
Cela dépend en fait du mode d'interaction social de
l'espèce : espèces avec mâle dominant + harem = mâle
grand, costaud, agressif ;
espèces avec couples stables partageant les soins des
jeunes (au moins en période de reproduction) = mâles et
femelles égaux physiquement ;
espèces où seule la femelle s'occupe des jeunes = elle
est souvent plus grande que le mâle (araignée, crapaud),
mais c'est moins évident.
Le dimorphisme peut être lié à la concurrence dans le
choix des partenaires (paon, merle, canard colvert, tous
plus « beaux » que les femelles).
Chez l'humain il existe un dimorphisme assez net mais
pas exagéré (plus franc que chez les chimpanzé, moins
fort que le gorille).
2 anatomies
le site www.ikonet.com propose une bonne illustration
des données anatomiques. On peut donc s'en servir pour
bien repérer les différents organes.
Chez l'homme : deux gonades : les testicules
produisant les spermatozoïdes (spz) et les
hormones androgènes (principalement la
testostérone). deux épididymes, sortes de silos
à spz qui débouchent sur les canaux déférents.
Ceux-ci se rejoingent au niveau de la prostate
qui, avec les glandes séminales produit le
liquide spermatique.
L'urètre est le canal qui conduit le sperme vers
la sortie (éjaculation).
Chez la femme : deux gonades, les ovaires
produisant les hormones féminisantes et les
follicules (= ovocyte enveloppés d'une couche
+- épaisse de cellules nourrices). Accolés aux
ovaires, les pavillon des trompes de fallope qui
sébouchent dans l'utérus.
Le col de l'utérus sépare celui-ci du vagin.
L'entrée du vagin est protégé par la vulve
(petites et grandes lèvres) surmontée du
clitoris, organe érectile hyper sensible et
bizarrement absent des légendes d'ilustrations
"pédagogiques".
3 caryotypes et génotypes : la détermination
génétique du sexe

Au niveau chromosomique, la distinction masculin/
féminin se fait par les paires de chromosomes sexuels
XX (femelle) et X Y(mâle),
Des caryotypes « bizarres »
permettent de comprendre l'impact de
ces chromosomes :
•XO syndrome de
Turner = un seul chr X détermine un
phénotype féminin, alors que XXY
(syndrome de Klinfelter) détermine un
phénotype masculin => le chromosome Y fait la
différence.
•Le syndrome de Swyer :
Voici un cas rapporté chez deux sœurs âgées de 20 et
25 ans :
•phénotype : Organes génitaux externes féminins
normaux, seins peu développés, pas de règles. Ovaires
atrophiées Trompes et utérus normaux mais de petite
taille.
•caryotype : 46 chromosomes XY
•histologie : Les gonades ne présentent pas de signe de
différenciation, elles sont restées au stade prégonades
embryonnaires
•génétique : L'analyse (comparaison et traduction) d'un
gène nommé SRY, montre la présence d'une version
mutée.
Dans ce cas, on peut supposer que l'effet Y n'a pas
fonctionné, ce qui est confirmé par la présence sur Y
d'un gène SRY non fonctionnelle (mutation faisant
apparaître un codon stop). Donc en l'absence du gène
SRY, le phénotype est féminin.
Il existe aussi des cas de personne XX avec des
phénotypes masculins : elles possèdent en fait, sur un
de leur X un fragment de chr Y..
en résume : S'il y a le chr Y et ses gènes (fonctionnels)
, le corps se développe en masculin. Sinon la tedance
est aux féminin.
4 La formation du phénotype sexuel chez l'embryon
Entre la sixième et la dixième semaine de gestation,
l'embryon humain « construit » ses organes génitaux à
partir d'un ensemble d'organes embryonnaires.
1 description des transformations .
- À la sixième semaine, des gonades indifférenciées
sont en place ainsi que deux paires de canaux (c. dde
Wolff et C ; de Muller) débouchant sur un orifice
commun avec le canal urinaire. Une petite
excroissance, le tubercule génital surmonte cet orifice.
Chez les embryons mâles : les gonades deviennent
testicules, puis les c. de Muller régressent et les C. de
Wolff se développent et forment les canaux déférents,
la prostate et les vésicules séminales ; le tubercule
génital devient
pénis.
Chez les embryon
femelle, les
gonades deviennent
ovaires, les c. de
Wolff régressent,
les c. de Muller
forment les
trompes, l'utérus et
le vagin, , le
tubercule devient
clitoris.
Qu'estce qui orientent les
transformation ?
Un gène présent sur le chromosome Y, nommé Sry,
s'exprime vers la sixième semaine, entraînant la
transformation des gonades embryonnaires en
testicules.
Le testicule produit alors des hormones androgènes :
testostérone et hormone anti mullerienne (HAM), la
première contrôle le dvpt des c. de Wolff et du tubercule,
et la seconde fait régresser les c. de Muller.
En absence de chromosome Y et/ou de gène SRY
fonctionnel, les gonades se transforment spontanément
en ovaires, produisant des hormones féminisantes
(dans certains cas, la transformation en ovaire est
partielle, les rendant peu actifs)
2 liens avec les syndromes de Turner,
Kinfelter et Swyer.
Absence de Y = absence de SRY = féminisation (XX ou
X0)
absence de SRY = féminisation (Swyer)
présence de Y = masculinisation (XY ou XXY)
la chronologie de la différenciation
sexuelle (en plus détaillée) :
●Le jeune embryon est phénotypiquement indifférencié

Durant les 6 premières semaines de gestation l'appareil
génital a le même aspect dans les deux sexes. Il est
formé des crêtes génitales (futures gonades) et d'un
double système de canaux (canaux de Wolff et de
Müller).
●Le sexe génétique induit le sexe gonadique
- Au cours de la 7e semaine, le gène SRY (Sex-
determining Region of Y chromosome) du chromosome
Y permet la synthèse de la protéine SRY qui, à son tour,
contrôle l'expression de plusieurs gènes permettant la
différenciation des crêtes génitales en testicules
(différenciation des cellules de Sertoli et de Leydig).
- En l'absence du gène SRY les crêtes génitales se
différencient en ovaires à partir de le 8e semaine. Les
cellules ovariennes se multiplient puis se différencient en
follicules primordiaux dont le stock définitif est constitué
avant la naissance.
●Le sexe gonadique induit le sexe phénotypique
À partir de la 9e semaine de gestation le testicule produit
deux hormones :
- les cellules de Sertoli produisent l'hormone anti-
müllerienne (AMH) qui provoque la dégénérescence des
canaux de Müller ;
- les cellules interstitielles (cellules de Leydig) produisent
de la testostérone qui permet canaux de Wolff en voies
génitales internes (organes génitaux externes
masculins.
canaux de Müller sont à l'origine des voies génitales
internes féminines (trompes, utérus et partie haute du
vagin) et les organes génitaux externes féminins se
différencient.
●La puberté marque le début du fonctionnement de
l'appareil génital
La production d'hormones sexuelles, quasi inexistante
chez l'enfant, débute généralement entre 8 et 13 ans
pour les filles et 10 et 14 ans pour les garçons (c'est à
dire de manière très décalée par rapport à la
différenciation intra-utérine des organes génitaux). Elle
entraîne :
- le développement des caractères sexuels primaires et
secondaires ;
- l'apparition d'un comportement sexuel.
- la production de gamètes.
objectif 2 comprendre le
fonctionnement du système
reproducteur
Des organes au fonctionnement différent
1 du côté des mâles :
Les testicules produisent des spermatozoïdes, stockés
dans l'épididyme qui débouche dans le canal déférent.
Les deux canaux déférents reçoivent les sécrétions de
la prostate et des vésicules séminales puis rejoignent
l'urètre.
L'appareil reproducteur masculin a un
fonctionnement continu
- Le testicule est formé de tubes séminifères
(2x800m) dont la paroi contient des cellules
germinales (reproductrices). Ces dernières
se divisent en permanence (mitoses puis
méiose) et produisent des spermatozoïdes
entraînés dans les voies génitales.
- Entre les tubes séminifères se trouvent des
cellules interstitielles (cellules de Leydig) qui
produisent une hormone : la testostérone.
2 Du côté des filles :
Chez la femme les ovaires produisent des ovocytes
collectés par les trompes (pavillon + oviducte). Celles-ci
débouchent dans l'utérus (organe de gestation). C'est un
muscle creux, le myomètre, tapissé intérieurement d'une
muqueuse, l'endomètre. Il s'ouvre dans le vagin (organe
d'accouplement).
L'appareil reproducteur féminin a un fonctionnement
cyclique
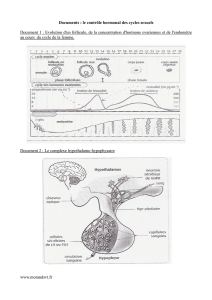
Le cycle utérin
Les règles correspondent à l'élimination d'une partie de
la muqueuse utérine, ou endomètre. Elles marquent le
début d'un cycle (et durent environ 5 jours).
Immédiatement après, l'endomètre débute sa
reconstitution (épaississement, puis formations de
creux, développement de vaisseaux) qui s'achève au
21e jour. Il a alors l'aspect d'une dentelle très irriguée,
insdispensable à la nidation d'un éventuel embryon et
persiste jusqu'au 28e jour.
Le cycle ovarien
L'ovaire contient un stock de follicules (ovocyte +
cellules folliculaires) immatures.
- À chaque cycle, une dizaine de follicules (sur environ

500 en activité depuis 2 mois) précavitaires poursuivent
leur développement tandis que les cellules folliculaires et
de la thèque produisent des hormones œstrogènes. Une
cavité (antrum), se forme au sein de la granulosa (stade
follicule cavitaire). À partir du 6e jour, seul le follicule
dominant poursuit son développement jusqu'au stade
follicule mûr (follicule de de Graaf), les autres
dégénèrent. Vers le 14e jour (mais c'est très variable) il
libère son ovocyte qui est capté par la trompe. C'est
l'ovulation qui marque la fin de la phase folliculaie (ou
pré-ovulatoitre).
- La phase lutéinique (ou post-ovulatoire ou lutéale) dure
environ 14 jours. Après l'ovulation, ce qu'il reste du
follicule dans l'ovaire évolue en corps jaune formé de
cellules lutéales qui produisent deux hormones : des
œstrogènes et de la progestérone. S'il n'y a pas
fécondation, le corps jaune dégénère (à partir du 25e
jour).
L'appareil génital masculin a pour activité unique de
produire des gamètes, ce qui permet un fonctionnement
continu.
L'appareil génital féminin a une double activité :
produire des gamètes (phase folliculaire) ;
assurer une grossesse éventuelle (phase lutéinique).
Ces deux activités ne peuvent pas se produire en même
temps, ce qui impose un fonctionnement alterné
(cyclique).
Contrôle neuroendocrinien du fonctionnement des
appareils reproducteurs
●Le complexe hypothlamohypophysaire contrôle
les gonades
L'hypothlamus, situé à la base de l'encéphale, reçoit et
intègre des informations provenant de l'environnement
externe et interne. Il y répond en produisant, une neuro-
hormone : la gonadolibérine ou GnRH (gonadotropin
releasing hormone) qui agit sur deux populations de
cellules cibles de l'hypophyse libérant chacune une
gonadostimuline dans la circulation générale :
- soit l'hormone lutéinisante ou LH (luteinizing hormone)
;
- soit l'hormone folliculostimulante ou FSH ( follicle-
stimulating hormone ou folliculostimuline).
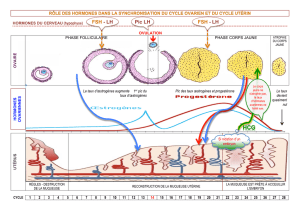
●Effet des gonadostimulines sur les testicules
La LH stimule les cellules de Leydig productrices de
testostérone qui est l'hormone masculinisante
nécessaire au développement des caractères sexuels
secondaires, à la spermatogénèse et à la libido.
La FSH, stimule les cellules de Sertoli dont le rôle
nourricier est nécessaire à la spermatogénèse.
Toute élévation du taux plasmatique de testostérone
inhibe la production de GnRH, LH et FSH ce qui
entraîne une diminution de la production de
testostérone. La testostérone exerce un rétrocontrôle
négatif sur le complexe hypothalamo-hypophysaire, ce
 6
6
 7
7
 8
8
 9
9
1
/
9
100%