Coronavirus du syndrome respiratoire du Moyen-Orient

Coronavirus du syndrome respiratoire
du Moyen-Orient
(MERS-CoV)
Etablissement Hospitalier et Universitaire d’Oran
Service d’ Épidémiologie et de Médecine préventive
Chef de service : Pr Midoun
F. AGAG
Introduction
Les Maladies Respiratoires Aigues sont les principales
causes de morbidité et de mortalité dans le monde.
Près de 4 millions de décès chaque année par MRA.
MRA: la cause la plus fréquente d’admission dans les
établissements de soins.
Introduction
Les MRA dues à des micro-organismes nouvellement émergents
à potentiel épidémique ou pandémique représentent une menace
pour la santé publique.
Une nouvelle souche du Coronavirus a causée une maladie
respiratoire aigue sévère : Syndrome Respiratoire du Moyen-
Orient à Coronavirus.
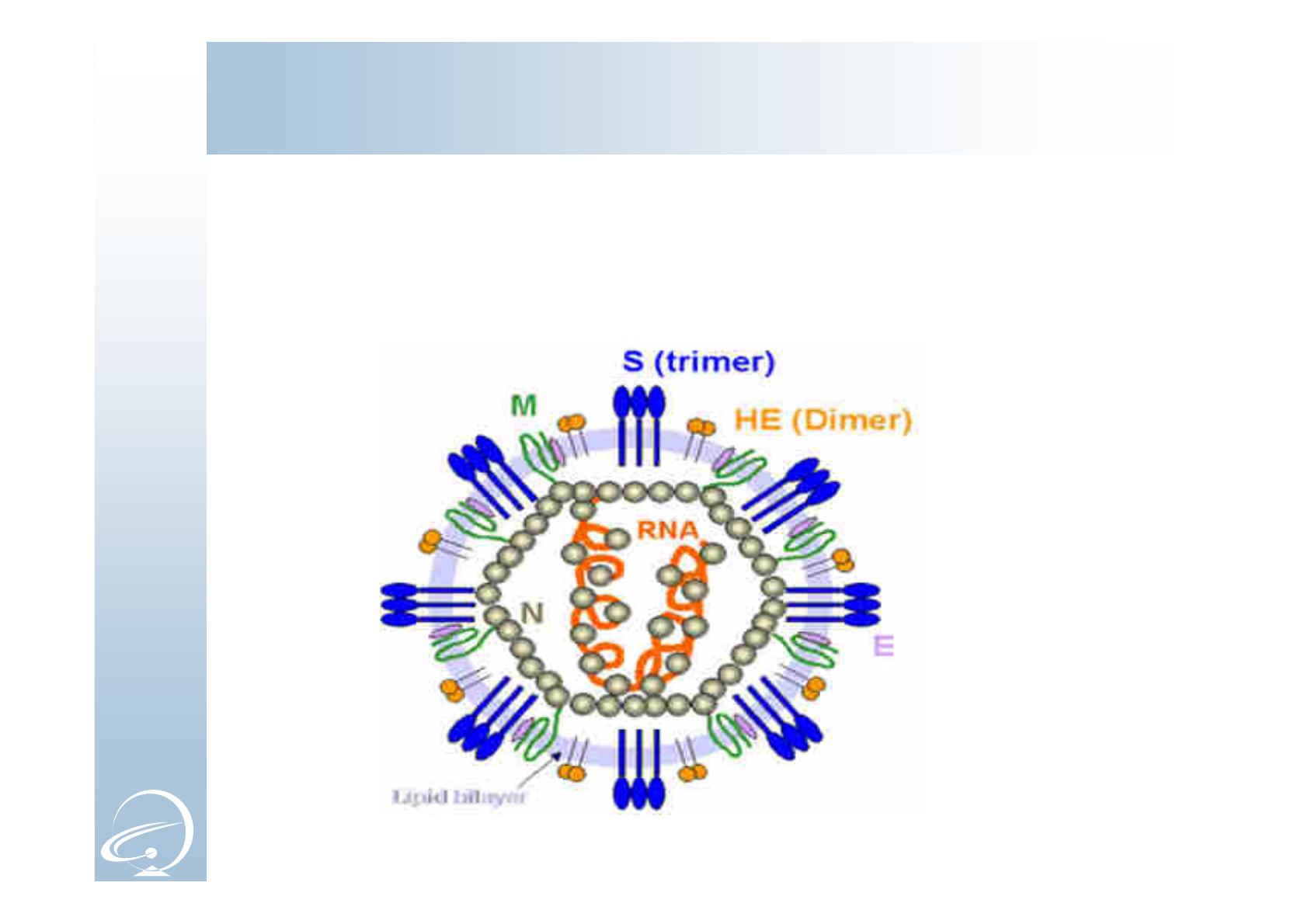
Coronavirus: Virus à ARN enveloppé de la famille des
Coronaviridae, genre bêta-coronavirus.
Agent pathogène
Agent pathogène
Chez l’homme, le coronavirus cause des pathologies de gravité
variable : le rhume commun au syndrome respiratoire aigu sévère
(SRAS)
le virus de l'épidémie de SRAS (syndrome respiratoire aigu
sévère) en 2003 appartient à la famille des coronavirus.
un réservoir animal a été évoqué (réservoir possible chez les
chiroptères)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%











