Biologie et physiopathologie humaine

1
Bankexam.fr
Un sujet étonnant (une bonne partie du sujet porte sur la partie 5 « Respiration » comme en 2009) mais
qui ne présente finalement pas de difficultés majeures, juste quelques subtilités. Certaines questions,
comme celle sur la radiographie, sont même plutôt « offertes ». Mais les questions traitant du cancer de
M.X demandent tout de même un certain recul (et une vision globale des cancers et de leur traitements).
Sujet assez long.
1. Première étape du diagnostic (4 points)
1.1.1. Dyspnée = difficulté respiratoire.
Hémoptysie = expectorations (ou crachats) de sang.
1.1.2. Fatigue intense = asthénie.
Coloration bleue de la peau = cyanose.
1.2.1. Spirométrie = Examen médical permettant une exploration fonctionnelle des capacités respiratoires
d’un individu.
1.2.2.
1.2.3.
Biologie et physiopathologie humaine
Session Juin 2011 - Corrigé
Capacité
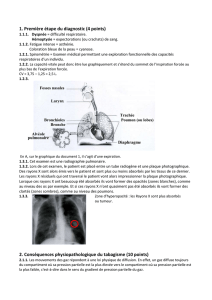
vitale (CV)
La capacité vitale peut donc être lue graphiquement et
s’étend du sommet de l’inspiration forcée au plus bas
de l’expiration forcée.
CV = 3,75 – 1,25 = 2,5 L.
Cavité nasale
Larynx
Bronche (principale)
Lobes pulmonaires (supérieur et
inférieur) du poumon gauche
Diaphragme
Trachée
Bronchioles
Alvéole
pulmonaire (ou
sac alvéolaire)
En A, sur le graphique du document 1,
il s’agit d’une expiration.
A
Correction sujet BPH 2011
Attention ce n'est pas la correction officielle.
Pour la flèche A, partir plutôt des alvéoles en
passant par les bronchioles et les bronches
puis le larynx et enfin la cavité nasale.

2
Bankexam.fr
1.3.1. Cet examen est une radiographie pulmonaire.
1.3.2. Lors de cet examen, le patient est placé entre un tube radiogène et une plaque photographique. Des
rayons X sont alors émis vers le patient et sont plus ou moins absorbés par les tissus de ce dernier. Les
rayons X résiduels qui ont traversé le patient vont alors impressionner la plaque photographique. Lorsque
ces rayons X ont beaucoup été absorbés ils vont former des opacités (zones blanches), comme au niveau
des os par exemple. Et si ces rayons X n’ont quasiment pas été absorbés ils vont former des clartés (zones
sombres), comme au niveau des poumons.
1.3.3.
2. Conséquences physiopathologique du tabagisme (10 points)
2.1.1. Les mouvements des gaz répondent à une loi physique de diffusion. En effet, un gaz diffuse toujours
du compartiment où sa pression partielle est la plus élevée vers le compartiment où sa pression partielle
est la plus faible, c'est-à-dire dans le sens du gradient de pression partielle du gaz.
Dans notre tableau, nous cherchons à mettre en évidence le sens des échanges en dioxygène (O2) et en
dioxyde de carbone (CO2) au niveau des poumons. Pour le dioxygène, la pression partielle est plus
importante dans l’air alvéolaire (14 kPa) que dans le sang non hématosé (5,3 kPa), le dioxygène va donc
pénétrer dans le sang en suivant son gradient de pression partielle. Pour le dioxyde de carbone, la pression
partielle est plus importante dans le sang non hématosé (6,1 kPa) que dans l’air alvéolaire (5,3 kPa), ce
dernier va donc sortir du sang, et rejoindre l’intérieur des alvéoles, en suivant le sens de son gradient de
pression partielle.
2.1.2.
Cette opacité anormale correspond donc à une zone
qui absorbe anormalement les rayons X. Nous savons
que M.X est fumeur depuis l’âge de 15 ans. L’usage
répété du tabac (et donc la mise en contact répétée à
des irritants) a pu provoquer à ce niveau une
inflammation suffisante pour détruire localement le
tissu pulmonaire et être à l’origine d’une fibrose. Mais
dans notre contexte, cette tâche correspondrait plutôt
à un nodule, c'est-à-dire à une tumeur maligne de
forme ronde, donc à un cancer.
M.X présenterait donc bien un cancer du poumon.
Remarque : Attention, puisque vous
devez préciser le site de fixation des gaz
respiratoires (O2 et CO2), vous devez
faire apparaitre les extrémités NH2 et
COOH de vos globines pour bien situer
le site de fixation du CO2.
Le CO2 peut également se fixer sur tout
groupement amine (NH2) présent dans sur
les chaine latérales de chaque acide
aminé des 4 globines.

3
Bankexam.fr
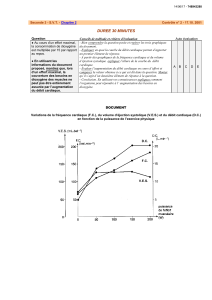
2.1.3. Le sang arrivant aux cellules est hématosé, sa pression partielle en O2 est donc de 14 kPa, ce qui
correspond, par lecture graphique, à un pourcentage de saturation de l’hémoglobine en dioxygène
d’environs 98%.
Le sang quittant des cellules est non hématosé, sa pression partielle en O2 est donc de 5,3 kPa, ce qui
correspond, par lecture graphique, à un pourcentage de saturation de l’hémoglobine en dioxygène
d’environs 73%.
Il est donc possible de calculer le pourcentage de dissociation (encore appelée coefficient d’utilisation) :
Coefficient d’utilisation = 98% - 73 % = 25 %. Ce qui signifie qu’environ 25 % du dioxygène capté dans les
poumons a été distribué aux cellules de l’organisme.
2.1.4. Pour un sujet tabagique, en suivant la même logique que la question 2.1.3., on trouve un
pourcentage de saturation de l’hémoglobine en dioxygène de 93 % dans le sang arrivant aux cellules et
toujours un pourcentage de 73% pour le sang quittant les cellules.
Coefficient d’utilisation = 93% - 73% = 20%.
2.1.5. On constate donc ici que le coefficient d’utilisation de l’hémoglobine est diminué suite à la
consommation de tabac, ce qui signifie que moins de dioxygène sera libéré au niveau des cellules de
l’organisme.
2.1.6. En observant les résultats du tableau II, on constate que chez un fumeur le volume de dioxygène par
litre de sang diminue et que le volume de monoxyde de carbone, lui par contre, augmente. Et si on regarde
plus en détail les chiffres, la diminution de 19 mL en dioxygène équivaut à une augmentation de 19 mL de
monoxyde de carbone. Il y a donc une corrélation entre ces deux gaz.
Effectivement, nous savons que le monoxyde de carbone possède une plus grande affinité pour
l’hémoglobine que le dioxygène et vient prendre sa place facilement sur ce transporteur. Il est donc
logique, chez un fumeur (en contact régulier avec du CO), de voir un volume de dioxygène diminuer et
respectivement un volume de CO augmenter dans le sang.
2.1.7. C6H12O6 + 6O2 + 38 (ADP+Pi) → 38 ATP + 6CO2 + 6H2O + chaleur
Donc, si moins de dioxygène est distribué aux cellules, ces dernières pourront souffrir d’une respiration
cellulaire insuffisante et formeront donc moins d’ATP, donc moins d’énergie.
2.2.1. 1. Terminaison de l’axone du neurone pré-synaptique ; 2. Espace synaptique ; 3. Dendrite du
neurone post-synaptique ; 4. Vésicule contenant des neurotransmetteurs ; 5. Neurotransmetteur (ici la
dopamine) ; 6. Canal ionique (sodium chimio-dépendant).
2.2.2. Le tableau III nous précise le mode d’action de la nicotine sur une synapse neuro-neuronale.
L’expérience A, expérience témoin, nous permet de vérifier que, dans les conditions « normales », si le
neurone pré-synaptique n’est pas stimulé, on ne retrouve aucun potentiel d’action au niveau du neurone
post-synaptique.
Dans l’expérience B, on remarque que suite à la stimulation du neurone pré-synaptique, de la dopamine
est libérée dans l’espace synaptique, et un message nerveux apparait dans le neurone post-synaptique.
Remarque : Attention, il ne fallait pas trop en dire ici car la suite sera précisée dans les questions suivantes.
Remarque : Attention, on parle bien de monoxyde de carbone ici, CO ! Il ne fallait pas écrire CO2 car il s’agit là
d’une grave confusion.

4
Bankexam.fr
Enfin, l’expérience C nous démontre qu’en présence de nicotine, même en l’absence de message nerveux
dans le neurone pré-synaptique, un message nerveux est créé dans le neurone post-synaptique.
La nicotine déclenche donc, à elle seule, la formation de nouveaux messages nerveux au niveau des
synapses dopaminergiques, et stimule donc anormalement ces voies dopaminergiques.
De plus, comme précisé dans le sujet, la dopamine est le neurotransmetteur du circuit neuronal de la
récompense et du plaisir. Une stimulation anormalement importante par la nicotine de ce circuit va donc
déclencher chez le fumeur une importante sensation de plaisir et de bien être, sensation qui viendra à
manquer et que l’organisme signalera à l’individu par une sensation de manque en cas d’arrêt d’apport
exogène de nicotine.
2.3.1. Cancérigène = se dit d’un facteur ou d’une substance qui favorise l’apparition de cancer.
2.3.2. La cellule A possède ses chromosomes alignés au niveau de la plaque équatoriale, elle est donc en
métaphase. La cellule B est en réalité deux cellules dont le cytoplasme se sépare, il s’agit donc de la
télophase. La cellule C possède des chromosomes pas encore totalement condensés, il s’agit donc de la
prophase. La cellule D montre une séparation des chromatides de chromosomes à chaque pôle de la
cellule, il s’agit donc de l’anaphase.
Ordre chronologique des phases = Prophase > Métaphase > Anaphase > Télophase donc, C > A > D > B.
2.4.1. La tomodensitométrie est une technique particulièrement indiquée pour le diagnostic de nombreux
cancers car elle permet de localiser très précisément la tumeur (afin de savoir par exemple si une ablation
est possible). De plus, elle génère moins de radiations qu’une radiographie classique, ce qui a comme
intérêt de ne pas réexposé M.X à une dose importante de rayons X par radiographie si d’autres clichés sont
nécessaires. [Question pas évidente]
2.4.2. Lors d’un examen d’anatomopathologie, des coupes histologiques sont réalisées à partir de la
biopsie du patient. Le technicien de laboratoire d’histologie (l’anatomopathologiste) observe alors au
microscope la forme et l’aspect général des cellules et peut constater leur aspect malin (cancéreux) ou
non. De plus, dans le cas de certains cancers et afin de le caractériser plus précisément, une recherche de
marqueurs cellulaires peut être réalisée à partir des cellules de la biopsie (voir même un séquençage ou la
recherche génétique d’une mutation précise). [Question pas évidente]
3. Traitement du cancer de M.X (6 points)
3.1.1. La pneumonectomie est une ablation, partielle ou totale, d’un poumon. La radiothérapie est une
technique consistant à « bombarder » la tumeur de rayons ionisants afin de la détruire. La chimiothérapie
est une technique faisant appel à des molécules chimiques afin d’attaquer et bloquer la progression de la
tumeur (voir même de la résorber).
3.1.2. La pneumonectomie permet donc de retirer physiquement la tumeur (ou la plus grosse partie de la
tumeur si un retrait total n’est pas possible). La radiothérapie va chercher à créer des mutations dans
l’ADN des cellules cancéreuses afin de les détruire. La chimiothérapie va consister en l’utilisation d’anti-
mitotiques afin de bloquer les divisions cellulaire des cellules cancéreuses et donc bloquer la croissance de
la tumeur (voir même la résorber).
3.2.1. 1. Lymphocyte (gros noyau, cellule bien ronde, à peine plus grosse qu’une hématie) ; 2. Hématie (=
globule rouge ou érythrocyte) ; 3. Polynucléaire neutrophile (noyau trilobé, petites granulations à peine
visibles).

5
Bankexam.fr
3.2.2. M.X présente une concentration en hématie inférieur aux valeurs physiologiques, il présente donc
une érythropénie. Il présente également une concentration en leucocytes inférieure aux valeurs
physiologiques, donc une leucopénie. Et une thrombocytopénie car il présente une concentration en
plaquettes inférieure aux valeurs normales.
Etant donné que M.X subit une chimiothérapie, les molécules chimiques vont aller agir sur les cellules
cancéreuses (c’est bien le but !) mais aussi sur des cellules normales de l’organisme, notamment les
cellules hématopoïétiques de la moelle osseuse. Les anti-mitotiques utilisés vont ainsi limiter les mitoses
des cellules cancéreuses, mais également les mitoses des cellules souches hématopoïétiques. Le nombre
de cellules sanguines va donc chuter, comme observé dans le tableau IV.
Enfin, les trois signes cliniques relevés au niveau de l’hémogramme vont avoir des conséquences notables
sur l’organisme. L’érythropénie pourra être à l’origine d’une anémie, et donc d’un transport insuffisant de
dioxygène dans le sang. La leucopénie pourra mettre en danger le bon fonctionnement du système
immunitaire du patient. Et la thrombocytopénie pourra être à l’origine de problèmes de coagulation chez
M.X.
3.3.1. Les expériences 1 et 2 du document 8 permettent de constater que le receveur et le donneur
doivent être génétiquement identique afin d’obtenir un succès total de la greffe. Effectivement, les
protéines du complexes majeurs d’histocompatibilité, conçues à partir du code génétique de l’individu,
doivent être strictement les mêmes pour qu’aucun rejet ne survienne. Si tel n’est pas le cas, le greffon est
rejeté. De plus, au cours d’une greffe, le système immunitaire du receveur va attaquer les cellules greffées
du donneur. C’est d’ailleurs cette attaque qui va être à l’origine du rejet de la greffe. En modulant l’action
des cellules immunitaires du receveur par administration d’un immunosuppresseur, il est donc possible
d’augmenter sensiblement les chances (et la durabilité) de la greffe, comme c’est le cas pour l’expérience 3
du document 8.
3.3.2. Il est important de préciser qu’une souris thymectomisée ne peut pas créer de lymphocytes T, ces
derniers apparaissant dans le thymus. Ces souris ne possèdent donc pas de lymphocytes T4, plaque
tournante du l’immunité spécifique, et ne peuvent donc pas mettre en place d’immunité à médiation
cellulaire ou humorale. Voila pourquoi, dans le cas de l’expérience 1, la greffe est acceptée.
Cependant, dans le cas de l’expérience 5 et 6, on injecte à notre souris thymectomisée les outils
nécessaires à la mise en place d’une réponse spécifique. Dans l’expérience 5, des LT4 et des LB pour une
réponse immunitaire à médiation humorale. Et dans l’expérience 6, des LT4 et des LT8 pour une réponse
immunitaire à médiation cellulaire. C’est dans ce dernier cas uniquement que la greffe est effectivement
rejetée, c’est donc bien une réponse immunitaire à médiation cellulaire qui est responsable du rejet de la
greffe.
Remarque : La seconde partie de la question était assez délicate, il fallait bien voir le lien avec la
chimiothérapie.
Remarque : Attention, même s’il vous était demandé de n’analyser que les expériences 5 et 6, il fallait
tout de même resituer le contexte, donc parler plus ou moins des autres expériences.
1
/
5
100%