Système cardio-vasculaire

Système cardio-vasculaire
Julien Dubuis, Martine Morend, Blaise Perruchoud, Grégoire Raboud, Sonia Sierro
Lycée-Collège de la Planta, Sion
Biologie

Sommaire
1 Introduction
2 Le cœur
2.1 La structure interne
2.1.1 Les quatre cavités
2.1.2 La structure de la paroi cardiaque
2.2 La vascularisation
2.3 La circulation dans le cœur
2.4 Le cycle cardiaque
2.5 L’activité électrique
2.5.1 L'autonomie du cœur
2.5.2 Le nœud sinusal
2.5.3 L'innervation cardiaque
2.5.4 L'électrocardiogramme
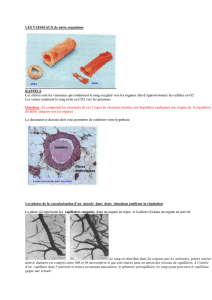
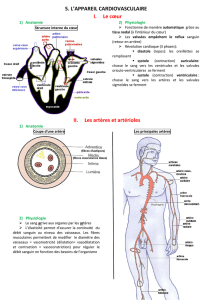
3 Les vaisseaux
3.1 Les artères
3.2 Les veines
3.3 Les capillaires
4 Les humeurs corporelles
4.1 Le milieu intérieur
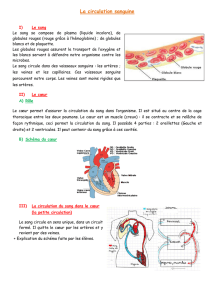
4.2 Le sang
4.2.1 Les fonctions du sang
4.2.2 La composition du sang
4.2.2.1 Le plasma
4.2.2.2 Les globules rouges
4.2.2.3 Les globules blancs
4.2.2.4 Les plaquettes sanguines
4.2.2.5 La formation des cellules sanguines (hématopoïèse)
4.2.3 La coagulation du sang
4.3 Le système lymphatique
5 Les maladies cardio-vasculaires
5.1 La définition
5.2 Les facteurs de risque
5.3 Les conséquences à long terme
5.3.1 Les maladies cardiaques
5.3.2 Les maladies vasculaires
5.3.2.1 L’athérosclérose
5.3.2.2 L’angine de poitrine
5.3.2.3 L’infarctus du myocarde
5.3.2.4 L’artérite des membres inférieurs
5.3.2.5 L’accident vasculaire cérébral
5.3.2.6 L’hypertension artérielle
5.4 Les traitements
5.4.1 Les traitements médicaux
5.4.2 Les traitements chirurgicaux
5.4.2.1 L’angioplastie et la pose des stents
5.4.2.2. Le pontage coronarien
5.4.2.3 La chirurgie des valvules
5.4.2.4 Le pace maker
5.4.2.5 La greffe cardiaque

1 Introduction
Tous les animaux, à l'exception des plus petits, doivent être capables de transporter dans
leur corps les nutriments, les gaz servant à la respiration, les hormones, les produits et
déchets du métabolisme et les éléments du système immunitaire. Ce transport est assuré
par le système cardiovasculaire, le sang étant le véhicule transportant ces matières.
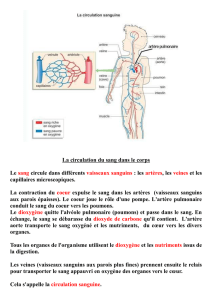
Les Humains et les autres vertébrés ont un appareil circulatoire constitué d'une pompe (le
cœur), d'un réseau de distribution (les vaisseaux), et d’un fluide de transport (le sang). Le
sang part du cœur en empruntant les artères puis les artérioles, il traverse le réseau des
capillaires soit au niveau des poumons soit au niveau des tissus puis il retourne au cœur
par les veinules et les veines.
L’appareil cardio-vasculaire comprend donc le cœur, les vaisseaux sanguins et le
sang. Le cœur est le moteur de la circulation et les vaisseaux sanguins constituent le
réseau de distribution pour le sang.
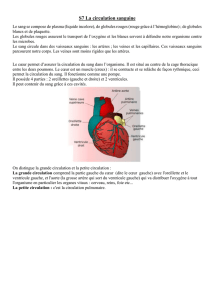
Chez l'homme adulte, la circulation sanguine est une circulation double:
- circulation pulmonaire ou petite circulation (oxygénation du sang) ;
- circulation générale ou grande circulation (redistribution de l'oxygène).
Il existe en outre un système lymphatique qui transporte une substance appelée lymphe
qui circule dans des capillaires et des veines. Ce système draine l'excès de liquide
interstitiel.
Répartition des
volumes sanguins dans
l’organisme.
65% du volume sanguin
se trouve dans le
système veineux, 10%
dans le système artériel,
5 % dans les capillaires,
12% dans les poumons,
et 8 % dans le cœur.
La double circulation

2 Le cœur
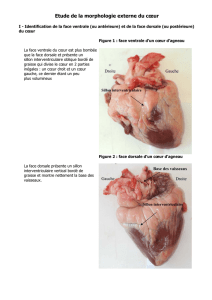
Le cœur est un muscle creux qui se situe entre les deux poumons et repose sur le
diaphragme. Il est protégé en avant par le sternum. Il est l'organe principal de la
circulation. Son poids moyen chez l'homme est de 275 grammes. La forme générale du
cœur est celle d'une pyramide triangulaire, avec la pointe dirigée vers le bas et la gauche.
Il est chargé, en se contractant, de propulser le sang dans près de 100’000 km de
vaisseaux.
2.1 La structure interne
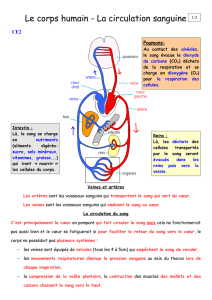
2.1.1 Les quatre cavités
Le cœur comprend deux parties séparées par une cloison verticale :
le cœur droit aspire le sang du système veineux pauvre en oxygène et l'envoie
dans la circulation pulmonaire où il est enrichi en oxygène.
le cœur gauche éjecte le sang riche en oxygène dans l'aorte et l'envoie dans la
circulation générale.
Chaque partie est elle-même divisée en deux :
- partie supérieure : l'oreillette à la paroi musculaire fine qui "recueille" dans un
premier temps le sang en provenance du corps ou des poumons.
- partie inférieure : le ventricule à la paroi musculaire épaisse qui envoie le sang aux
poumons ou au reste du corps.
La structure interne du cœur

La paroi musculaire du ventricule gauche est
environ 6 fois plus épaisse que celle du
ventricule droit. Les deux oreillettes sont
séparées par une mince paroi, la cloison
interauriculaire. Les ventricules sont séparés
par une paroi plus épaisse, musculaire, la
cloison interventriculaire. Les oreillettes et
les ventricules sont séparés par des valvules
auriculoventriculaires qui permettent le
passage du sang des oreillettes vers les
ventricules mais empêchent son passage en
sens inverse : la valvule tricuspide entre
l'oreillette droite et le ventricule droit, la
valvule mitrale entre l'oreillette gauche et le
ventricule gauche
2.1.2 La structure de la paroi cardiaque
La paroi cardiaque est constituée :
du péricarde : membrane extérieure composée de deux feuillets (épais de moins
de 1mm chacun) permettant au cœur de glisser entre les poumons. Le feuillet
externe du péricarde adhère en bas au diaphragme et sur les côtés à la plèvre.
du myocarde : partie médiane qui est un muscle strié d'épaisseur variable au
niveau des différentes cavités. Il peut atteindre une épaisseur de 1 cm dans le
ventricule gauche. Ce tissu musculaire est incapable de régénération.
L'automatisme cardiaque et la coordination de la contraction du myocarde entre les
quatre cavités sont liées à l'existence d'un tissu musculaire spécialisé : le tissu
nodal.
Les fibres musculaires cardiaques occupent une place particulière entre la
musculature striée et la musculature lisse.
de l’endocarde : membrane intérieure (moins de 1mm d'épaisseur) qui est la
muqueuse interne du cœur où passe les nerfs et les vaisseaux sanguins. Elle forme
les valvules. C'est le seul tissu au contact duquel le sang ne coagule pas.
2.2 La vascularisation
Comme tout organe, le cœur lui-même
doit être alimenté abondamment en
oxygène et en glucose. Le sang qui
passe à travers le cœur ne suffit pas.
C'est pourquoi la paroi cardiaque
possède sa propre circulation : la
circulation coronaire. Le cœur utilise
pour son propre fonctionnement 1/20
de la totalité du sang pompé (soit env.
300 ml/min.)
L'alimentation du cœur est assurée par
deux vaisseaux qui naissent de
Les valves cardiaques
La circulation coronaire
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%