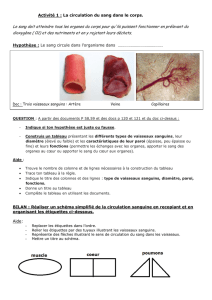
Fonction cardio-vasculaire

23/10/2015
1
FONCTION CARDIO-
VASCULAIRE - 2
UE 2.2 Cycle de la vie et grandes fonctions – Octobre 2015 – L. Rousseau
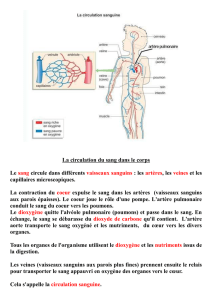
LA CIRCULATION SANGUINE
•Circulation du sang et principaux vaisseaux impliqués
•Artères irriguant toutes les principales structures du corps
•Drainage veineux impliqué dans le retour au cœur du sang
•Disposition des vaisseaux de la circulation portale
GÉNÉRALITÉS
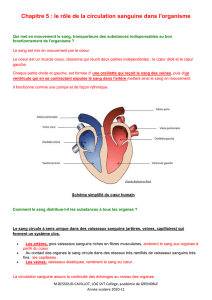
Rôle du système circulatoire
•Apporter les éléments nutritifs et l’oxygène aux différents
tissus de l’organisme
•Transporter également les déchets de l’activité cellulaire tel
que le gaz carbonique

23/10/2015
2
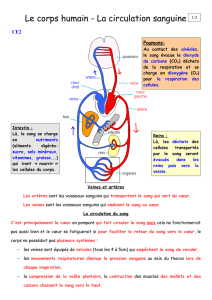
GÉNÉRALITÉS
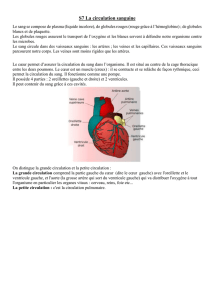
La circulation sanguine comprend 2 circulations :
•La grande circulation
•La petite circulation
1. PETITE CIRCULATION
•Rôle : oxygéner le sang
•Part du cœur vers les
poumons…Et revient au cœur
Ventricule droit
Artère pulmonaire
Capillaires pulmonaires
Veines pulmonaires
Oreillette gauche

23/10/2015
3
1. PETITE CIRCULATION
ARTERE
PULMONAIRE
VENTRICULE
DROIT
OREILLETTE
GAUCHE
VEINES
PULMONAIRES
CAPILLAIRES
PULMONAIRES
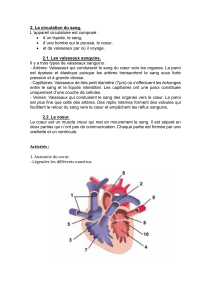
2. GRANDE CIRCULATION
Rôle
•Apporter O2 et nutriments aux tissus
•Eliminer le gaz carbonique et les autres
déchets cellulaires provenant des tissus
2. GRANDE CIRCULATION
•Part du cœur vers les tissus
…Et revient au cœur
Ventricule gauche
Artère aorte
Capillaires des tissus
Systèmes caves
supérieur et inférieur
Oreillette droite

23/10/2015
4
2. GRANDE CIRCULATION
OREILLETTE
DROITE VENTRICULE
GAUCHE
ARTERE
AORTE
CAPILLAIRES
TISSULAIRES
SYSTEMES CAVES
INFERIEUR ET
SUPERIEUR
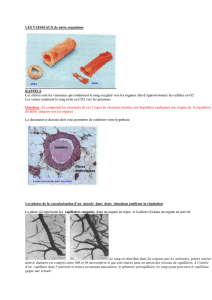
LES VAISSEAUX SANGUINS
COEUR
VEINULES
VEINES ARTERES
ARTERIOLES
CAPILLAIRES

23/10/2015
5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%