Cancer occulte et maladie thromboembolique veineuse : Résultats

50eCongrès du Collège Français de Pathologie Vasculaire
Paris, 16-18 mars 2016
Mihaela Cordeanu, Sébastien Gaertner, Salah Nouri, Corina Mirea, Anne-
Sophie Frantz, Isabelle Le Ray, Dominique Stephan
Service HTA et maladies vasculaires, CHU de Strasbourg

Association épidémiologique avec un rationnel fort
MTEV révélatrice de cancer
après un épisode de MTEV: risque de 2,9- 4,4x plus élevé de cancer que dans s la population générale
10% des MTEV non provoqués : cancer dans l’année suivant le diagnostic : 60% immédiatement après
le dg de MTEV
MTEV compliquant l’évolution d’un cancer connu
OR>5
0,5-20% des patients cancéreux surtout dans les 3 mois après le dg de cancer
Les plus thrombogène : myélome>cérébral>pancréas
NCT02188056
Rationnel

Objectifs
•Principal: identification du taux de cancers révélés par un épisode non provoqué de MTEV dans
un population hospitalière de MTEV bénéficiant d’un bilan étiologique minimal comportant: un
bilan biologique standard, une radiographie du thorax, une échographie abdomino-pelvienne,
gaiac, un dosage du PSA (hommes), une mammographie & une consultation gynécologique
(femmes)
•Secondaires :
mortalité, hémorragie majeure et récidive à 6 mois chez les patients porteurs d’une néoplasie
révélée par la MVTE
mortalité, hémorragie majeure et récidive à 6 mois chez les patients porteurs d’une néoplasie
active connue au diagnostic de MVTE
NCT02188056

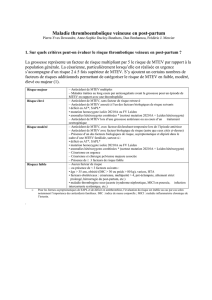
Population : L’ensemble des patients atteints par un évènement thromboembolique veineux, hospitalisés
dans le Service d’Hypertension et Maladies Vasculaires sont inclus dans le registre de manière prospective.
Critères d’inclusion :
•diagnostic de maladie thromboembolique veineuse établi par un examen validé (écho-doppler veineux
des membres inférieurs, angioscanner pulmonaire, scintigraphie pulmonaire de ventilation/perfusion).
•dans les 15 jours précédents l’inclusion dans le registre (en ambulatoire ou en milieu hospitalier)
•recueil de la non-opposition
•affilié à la Sécurité Sociale
Patients et méthodes

Design de l’étude
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%