questions de neurochirurgie: focus sur les maux de dos chez les

QUESTIONS DE
NEUROCHIRURGIE:
FOCUS SUR LES MAUX
DE DOS CHEZ
LES SENIORS
HIRSLANDEN LAUSANNE
CLINIQUE BOIS-CERF
CLINIQUE CECIL
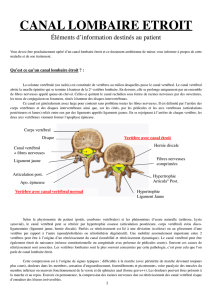
LE CANAL LOMBAIRE ÉTROIT
ET LES FRACTURES DES
VERTÈBRES DUES À
L’OSTÉOPOROSE
SONT LES PRINCIPAUX
RESPONSABLES DES
DOULEURS QUE LES
PERSONNES ÂGÉES
RESSENTENT DANS
LEUR DOS.

Lorsque le canal se resserre – qu’il a une
sténose – les structures nerveuses se re-
trouvent comprimées, ce qui provoque les
douleurs. L’arthrose est le principal res-
ponsable de ce rétrécissement qui affecte
généralement plusieurs vertèbres lom-
baires: de même qu’elle fait peu à peu
grossir les facettes articulaires, cette ma-
ladie fait aussi épaissir le ligament jaune
situé à l’arrière de la colonne vertébrale,
entre les vertèbres.
LE CANAL
LOMBAIRE ÉTROIT
Schéma d’une vertèbre
LA NEUROCHIRURGIE
DANS CE DOMAINE, LA NEUROCHIRURGIE A TOUTEFOIS FAIT DES PROGRÈS QU’ONT PRÉSENTÉS LE
DR JIMMY VILLARD, SPÉCIALISTE FMH EN NEUROCHIRURGIE ET INGÉNIEUR DIPLÔMÉ EPFL EN
MICROTECHNIQUE ET LE DR PD OLIVIER VERNET, SPÉCIALISTE FMH EN NEUROCHIRURGIE.
Les séniors sont nombreux à souffrir de maux de
dos. En témoigne le succès de l’invitation lancée
par le groupe Hirslanden sur ce thème, le 25 sep-
tembre 2013. Jamais, depuis dix ans, une confé-
rence «Questions de santé» n’avait connu une
telle affluence: de nombreuses personnes ont dû
s’asseoir sur des sièges de fortune et d’autres
n’ont pas pu pénétrer dans la salle.
En préambule à cette conférence, le Dr Villard et
le Dr PD Vernet ont rappelé qu’ils faisaient partie
d’un groupe de spécialistes au sein de Hirslanden,
appelé «Neurocentre – centre du Dos», groupe
composé des Profs H. Fankauser, N. de Tribolet et
du Dr P. Otten, tous neurochirurgiens FMH, auquel
va se joindre prochainement le Prof. C Schizas, or-
thopédiste FMH. Ils collaborent de surcroît étroi-
tement avec les anesthésistes-antalgistes FMH du
centre d’antalgie de la Clinique Cecil, les Drs P.
Mavrocordatos et D. Skouvaklis.
Les séniors, tout comme les personnes plus jeunes,
peuvent souffrir du dos parce qu’ils ont une hernie
discale ou une scoliose. Mais leurs douleurs viennent
principalement de deux autres causes: d’une part le
canal étroit, qui est dû aux troubles dégénératifs ou
à l’arthrose, et d’autre part les fractures des ver-
tèbres qui surviennent plus facilement quand on
avance en âge, car la densité osseuse diminue.
Racines
nerveuses
Vertébre
Nerf

la compression. Sur certaines machines d’IRM
sophistiquées, on peut même obtenir des images
en position debout; cela permet de mieux diag-
nostiquer une compression qui aurait été moins
évidente en position couchée.
Une fois le diagnostic posé, on prescrit des anti-
inflammatoires qui permettent de calmer
l’inflammation des nerfs liés à la sténose. On peut
aussi avoir recours à des infiltrations de corti-
coïdes à l’intérieur du canal. Ce traitement peu in-
vasif permet de soulager certaines personnes
pendant plusieurs mois, mais d’autres, en re-
vanche, n’y répondent pas.
La physiothérapie tient aussi une place importante
dans la prise en charge des patients. Massages,
ultra-sons, mais aussi exercices de traction, de
mobilisation pour améliorer la souplesse, la force
ou le gainage musculaires: toutes ces méthodes
permettent de retarder au maximum l’intervention
chirurgicale.
Chez les personnes dont la sténose est due à un
ligament jaune trop volumineux, le Dr Philippe
Mavrocordatos, de la Clinique Cecil, emploie une
nouvelle technique décompressive. En utilisant un
produit de contraste, il repère l’endroit du canal
qui est rétréci. Il introduit ensuite à travers la peau
un instrument qui lui permet de ronger et
d’amincir ce ligament et de libérer ainsi les struc-
tures nerveuses comprimées. Cette technique élé-
gante ne peut toutefois pas être employée chez
tous les patients.
CHIRURGIE:
ENLEVER LE CHAPEAU
Lorsque les autres traitements ne donnent pas satis-
faction, il reste la chirurgie. La technique conven-
tionnelle consiste à enlever le «chapeau» qui se
trouve au-dessus des vertèbres. A cette fin, on pose
un écarteur, on décolle la musculature de part et
d’autre de la colonne vertébrale et on ôte ce «cou-
vercle» d’os et le ligament jaune. Le sac contenant
les nerfs peut alors reprendre sa forme originelle, ce
qui libère les structures qu’il contient. Toutefois, le
décollement et la rétractation des muscles de
chaque côté de l’arrière de la vertèbre lors de
l’approche chirurgicale produit une atrophie muscu-
laire qui, à moyen ou long terme, peut créer des
maux de dos chez les gens qui ont été opérés.
Pour limiter cet inconvénient, les neurochirurgiens
de la Clinique Cecil et d’autres établissements
hospitaliers vaudois pratiquent une technique lé-
gèrement différente. Elle permet en effet de ne
décoller la musculature que d’un seul côté, ce qui
minimise les problèmes de dos que les patients
peuvent ressentir par la suite.
Situé au centre des vertèbres, le canal lombaire
est un orifice qui laisse passer les structures ner-
veuses – la moelle épinière, au niveau thoracique,
et les radicelles nerveuses, petites fibres qui vont
former les nerfs, dans la région lombaire.
On souffre alors de ce que l’on nomme la «claudi-
cation neurogène» («claudication» vient du latin
boiter et «neurogène» signifie que la cause du
problème vient de nerfs qui sont coincés). La ma-
ladie provoque des douleurs dans les fesses et les
cuisses qui peuvent parfois ressembler à celles
provoquées par la sciatique ou par des artères
bouchées (on parle alors de claudication arté-
rielle). Cela s’accompagne d’une sensation
d’engourdissement et quand on marche, plus on
avance, plus cet inconfort empire, jusqu’à entraver
le mouvement. En général, les douleurs cessent
quand on est assis ou couché, mais on a mal
quand on est debout ou penché en arrière. C’est
pourquoi il est plus pénible de descendre une
pente, car cela à incite à se pencher en arrière, ce
qui rétrécit encore plus le canal et aggrave la
compression des structures nerveuses. En re-
vanche, il est moins douloureux de monter, car on
est alors un peu penché en avant – de même
quand on fait du vélo ou que l’on s’appuie sur un
caddy – car cela libère les nerfs.
Ce phénomène lié à l’âge peut toucher tout le
monde. Si de surcroît une hernie discale s’ajoute
au canal lombaire étroit – ce qui arrive dans le
tiers des cas - la situation peut devenir insuppor-
table.
En général, six mois à trois ans après l’apparition
des premiers symptômes, la situation est de
moins en moins tolérable, car le périmètre de
marche se réduit et la maladie devient invalidante.
ANTI-INFLAMMATOIRES,
INFILTRATIONS ET PHYSIOTHÉRAPIE
Pour s’assurer que la personne souffre bien d’un
canal lombaire étroit, on lui propose générale-
ment d’effectuer une IRM lombaire avec une sé-
quence dite «myélographique» qui permet de vi-
sualiser le liquide céphalo-rachidien autour des
radicelles nerveuses et d’évaluer la sévérité de
Canal lombaire normal (à gauche),
canal lombaire étroit (à droite)

Une fracture ou un tassement des vertèbres peut
aussi provoquer des maux de dos. Au lieu de res-
ter rectangulaire, la vertèbre, en se tassant, se plie
en avant et s’affaisse. Ce phénomène, appelé «cu-
néiformisation», se produit surtout dans la région
lombaire; il peut affecter les vertèbres dorsales,
mais quasiment pas les cervicales.
Si, en se tassant, la vertèbre recule, elle risque de
comprimer les structures nerveuses qui se trouvent
à l’arrière de la colonne vertébrale – la moelle épi-
nière, au niveau dorsal, et plus bas, la «queue de
cheval» qui renferme des racines nerveuses. Ce qui
provoque d’importantes douleurs et éventuellement
des déficits neurologiques (faiblesses, pertes de la
sensibilité, troubles sphinctériens, etc.).
Ces fractures-tassements ont pour effet non
seulement de diminuer la taille de la personne,
mais aussi de la faire se pencher en avant et à
faire le dos rond. Elles peuvent affecter les deux
sexes, mais elles sont beaucoup plus fréquentes
chez les femmes, car les bouleversements hormo-
naux qui suivent la ménopause multiplient par dix
la perte de densité osseuse.
PRÉVENIR L’OSTÉOPOROSE
On évalue l’ostéoporose de la colonne lombaire et
des hanches à l’aide de la densitométrie osseuse.
Quant au traitement, il est d’abord préventif. Pour
limiter l’ostéoporose, il faut rester actif, cesser de
fumer et diminuer la consommation de café ou de
coca-cola (qui contient de la caféine). Il faut aussi
veiller à avoir un bon apport de vitamine D, à se
mettre au soleil et à prendre un traitement hormo-
nal après la ménopause.
Une fois l’ostéoporose diagnostiquée, on peut
prescrire des diphosphonates, médicaments qui
permettent d’augmenter progressivement la den-
sité osseuse, ainsi parfois qu’une hormone, la cal-
citonine. Il est par ailleurs nécessaire de corriger
les déficits nutritionnels en calcium, vitamine D et
protéines. Une fois encore, les exercices réguliers
sont fortement recommandés.
Les vertèbres peuvent se solidifier naturellement
et les fractures ostéoporotiques guérir sans que
l’on intervienne. Il est donc parfois préférable
d’attendre et de porter un corset pour calmer les
douleurs et limiter l’accroissement du tassement.
«COFFRER» LES VERTÈBRES AVEC DU CIMENT
Lorsque le tassement progresse et qu’il
s’accompagne de fortes douleurs, la chirurgie
s’impose. L’une des méthodes couramment utili-
sée est la vertébroplastie, qui consiste à «coffrer»
la vertèbre fracturée avec du ciment, comme on le
fait en maçonnerie.
Après avoir effectué une petite incision dans le
dos, on y introduit un trocart (une grosse aiguille
creuse) au travers duquel on injecte le ciment.
Pendant l’intervention, pratiquée sous anesthésie
générale, le patient est couché sur le ventre et en-
touré d’un ou 2 arcs ou de l’anneau du O-Arm® (cf.
fin de ce compte-rendu) qui permettent de faire
des radioscopies et de guider le trajet du trocart.
L’OSTÉOPOROSE EST UN TROUBLE FRÉQUENT CHEZ LES PERSONNES ÂGÉES. CETTE DIMINUTION
DE LA DENSITÉ OSSEUSE AUGMENTE LE RISQUE DE FRACTURES, SOIT SPONTANÉES, SOIT À LA
SUITE D’UN PETIT TRAUMATISME – CERTAINS SENIORS PEUVENT AINSI SE CASSER UN OS EN
TOMBANT D’UNE FAIBLE HAUTEUR, EN FAISANT UN FAUX-MOUVEMENT OU MÊME SIMPLEMENT EN
TOUSSANT.
LES FRACTURES
OSTÉOPOROTIQUES
Fracture vertébrale dite «tassement»
Courtesy by Medtronic, Inc.

Le chirurgien doit être très précis dans ses gestes.
Le ciment doit en effet être injecté uniquement
dans le corps vertébral. Si le trocart dévie et
passe à l’intérieur du canal lombaire, il risque de
léser les structures nerveuses. S’il pénètre dans le
thorax ou l’abdomen, il peut par ailleurs léser des
organes et des tissus délicats.
En plus de l’injection de ciment, on peut aussi uti-
liser un ballonnet pour tenter de regonfler la ver-
tèbre et de lui faire retrouver sa forme initiale.
Cette méthode est nommée la kyphoplastie.
QUELQUES COMPLICATIONS POSSIBLES
La vertébroplastie et la kyphoplastie sont indi-
quées pour traiter des fractures relativement ré-
centes – moins de deux mois – et en cas de dou-
leurs persistantes. Elles ne sont par ailleurs prati-
quées que lorsque le tassement est relativement
important (lorsque la vertèbre est affaissée avec
un angle de plus de 15° dans la région dorsale et
de plus de 10° dans la région lombaire) ou que le
mur situé à l’avant de la vertèbre a perdu plus
d’un tiers de sa hauteur.
Ces deux techniques sont donc contre-indiquées
lorsque les douleurs ont disparu ou quand la ver-
tèbre s’est complètement effondrée. Elles sont
aussi déconseillées aux personnes qui sont en
trop mauvaise condition physique pour subir une
opération.
Ces interventions chirurgicales ne sont en effet
pas sans risque. On peut se tromper de niveau et
cimenter une vertèbre qui n’est pas fracturée. Cela
est déjà arrivé, car les vertèbres ostéoporotiques
sont peu denses, donc parfois peu visibles sur les
radios. Si l’on introduit le trocart dans le canal ra-
chidien, on l’a vu, on peut aussi léser la moelle
épinière ou des éléments de la queue de cheval.
Un autre risque vient du ciment qui doit être suffi-
samment malléable pour qu’il puisse être poussé
dans l’aiguille. Il peut alors se faufiler par les petits
trous que contiennent les vertèbres abîmées par
l’ostéoporose et se répandre dans le canal rachi-
dien, provoquant alors des dégâts neurologiques.
Il peut aussi se retrouver dans les veines situées à
proximité des vertèbres. Il est aussi arrivé que le
ciment pénètre dans les poumons d’un patient et
provoque un œdème pulmonaire. Les problèmes
de ce type ont de graves conséquences mais, heu-
reusement, ils sont aussi extrêmement rares.
Kyphoplastie
Courtesy by Medtronic, Inc.
 6
6
 7
7
1
/
7
100%