Dr Daniel Jost

Absence de conflit d’intérêt :
SRFL Paris 2011
Je n’ai pas eu au cours des deux dernières années, une
affiliation ou des intérêts financiers ou intérêts de tout
ordre avec une société commerciale, ni reçu aucune
rémunération ou redevances ou octroi de recherche d'une
société commerciale.

Dr Daniel Jost
Vincent Lanoë, Lemoine Frédéric, Pascal Cocault,
Nicolas Genotelle, Benoit Frattini,
Pascal Dang
Mihn
, Christophe Bartou, Olivier Bon,
Prise en charge
d’un arrêt cardiaque extrahospitalier
perspectives d’avenir de la RCP médicalisée
Pascal Dang
Mihn
, Christophe Bartou, Olivier Bon,
Jean Pierre Tourtier, Laurent Domanski
Service médical d’urgence - études cliniques
Brigade de sapeurs-pompiers de Paris

Dr Daniel Jost
Vincent Lanoë, Pascal Cocault, Nicolas Genotelle, Benoit Frattini, Pascal Dang Mihn
Christophe Bartou, Olivier Bon , Jean Pierre Tourtier, Laurent Domanski
Les 10 premières minutes
d’un arrêt cardiaque extrahospitalier
Recommandations 2010 et perspectives d’avenir
Service médical d’urgence - études cliniques
Brigade de sapeurs-pompiers de Paris

Introduction
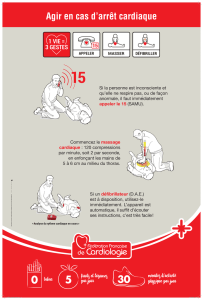
La chaîne de survie
La réalisation optimale d’une RCP
Le type de défibrillateur
Plan
Le type de défibrillateur
Masser ou choquer d’abord ?
Le CEE : énergie et nombre de CEE pour une FV
Les traitements médicamenteux
Conclusion

•Perspectives d’avenir :
–organisationnelle
•
Réduction des délais de mise en place de
chaque maillon de la chaîne de survie
Introduction (1)
Réduction des délais de mise en place de
chaque maillon de la chaîne de survie
–Exemple : MCE dès la réception de l’appel
au 18 – 112 – 15
•ce qui était au « médical » est passé au
paramédical voire au grand public
–défibrillation , maîtrise des VAS ..
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
1
/
54
100%