OVOGENESE

Tutorat PACES Amiens 1
M.Benkhalifa
OVOGENESE
Introduction
Ce n’est pas parce qu’une jeune fille ovule et à ses règles qu’elle est forcément fécondable. Ces deux
phénomènes sont indépendants et la fécondation dépend du déroulement de la puberté.
L’ovogenèse est un phénomène discontinu. Cette discontinuité produit beaucoup d’anomalies
chromosomiques et cytoplasmiques. Suite à la fécondation, l’ovocyte doit finir sa méiose car il est
bloqué au stade de métaphase II. Il doit donc être mature sur le point de vu cytoplasmique pour
pouvoir finir cette méiose et prendre en charge le génome paternel.
Ce génome est apporté par les spermatozoïdes, ainsi que des ARN messagers paternels qui vont
aider à finir la méiose.
Il faut un ovocyte mature et compétent car à la fécondation, il doit s’occuper du développement
embryonnaire précoce jusqu’à J3. Jusqu’à ce jour la réserve d’ARN maternel est très importante
pour permettre à l’embryon de s’adapter, car celui-ci n’exprime son propre génome qu’au J3.
L’ovogénèse est soumise à un axe gonadotrope, c’est à dire un axe endocrinien : l’axe hypotalamo-
hypophysaire (horloge biologique ou endocrinienne).
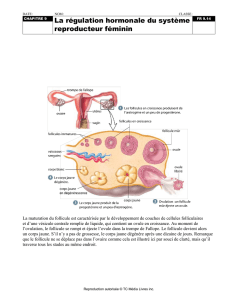
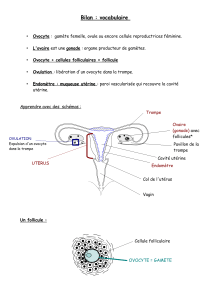
I - Appareil génital féminin
La glaire cervicale est une glycoprotéine et se trouve au fond du vagin. Les spermatozoïdes vont
devoir traverser cette glaire qui a la fonction de filtre. Il n’y a que les spermatozoïdes mobiles qui
vont pouvoir passer cette barrière.
L’ovaire est bien confiné, difficile d’accès.
L’ovaire est en stand by jusqu’à la puberté où il répond à la stimulation de l’axe gonadotrophe
(réponses à l’axe hypotalamo-hypophysaire : FSH et LH). A partir de là, l’ovogénèse va reprendre. A
l’ovulation, l’ovocyte va descendre dans les trompes, la fécondation ayant lieu dans le tiers latéral de
celle-ci.
A J5, la nidation se fait au niveau de l’endomètre s’il y a fécondation.

Tutorat PACES Amiens 2
M.Benkhalifa
II - Ovaires
A. Structure
Il y a l'ovaire gauche et l'ovaire droit. Ces deux ovaires fonctionnent de façon asynchrone et alterné.
Entre la puberté et la ménopause (âge moyen 43 ans), l'ovaire assure 2 fonctions essentielles :
- Une fonction exocrine : Ovogenèse, croissance, maturation (folliculogenèse) et ovulation.
- Une fonction endocrine : Il répond à une stimulation hormonale pour la synthèse des
stéroïdes (Œstrogène et progestérone).
Avec l’âge, le potentiel de fertilité diminue. On observe aussi des phénomènes de ménopauses
précoces (25 ans). La phase grise est la phase de pré-ménopause, bien trop souvent négligée. L’âge
moyen de la ménopause est de 43-45 ans pour une femme caucasienne.
La femme ovule d’un seul ovocyte par cycle, elle est mono ovulante, toutes les autres femelles sont
poly ovulantes. La femme est une des seules femelles à avoir un potentiel pour la sexualité elle
même, c'est à dire qui accepte le mâle en dehors de sa période d'ovulation.

Tutorat PACES Amiens 3
M.Benkhalifa
B. Cellules germinales primaires et ovogenèse
A la naissance, la jeune fille va naître avec une réserve de cellules germinales primaires.
D'une ethnie à l'autre (relation entre génotype et phénotype) la réserve de base des cellules
germinales peut varier de 15 à 20%. Avant la naissance on estime qu'il y a à peu près 7 millions
d'ovogonies.
Du 7ème mois de la vie fœtale à la naissance et de la naissance à la puberté il va y avoir beaucoup de
pertes d'ovogonies : dégénérescence. En biologie fonctionnelle, il y a deux causes de morts
cellulaires : apoptose et nécrose.
On arrive donc à la naissance avec environ 1 000 000 d’ovogonies et plus que 400 000 à la puberté
(perte de 60%).
La femme a en moyenne 400 cycles ovulatoires.

Tutorat PACES Amiens 4
M.Benkhalifa
III - Différences entre spermatogenèse et ovogenèse
Spermatogenèse : 1 spermatocyte donne 4 spermatozoïdes. (Plus productive)
Ovogenèse : 1 ovocyte primaire donne 1 ovocyte mature.
Globule polaire : cellule kamikaze, qui n'a pas la possibilité d'être fécondée, et même si fécondée elle
n'aura pas les moyens de donner un embryon. De plus, il est beaucoup plus petit que l'ovocyte. Son
rôle est juste de sortir avec la moitié du génome.
Lors de l'activation de l'ovocyte (fécondation, ou stimulation physique ou chimique) celui-ci reprend
sa méiose et va expulser le 2ème globule polaire. Il y a donc une perte pendant l'ovogenèse.

Tutorat PACES Amiens 5
M.Benkhalifa
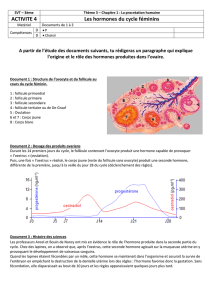
IV - Régulation hormonale
A. Hormones
Au niveau de l'hypothalamus, des neurones particuliers vont libérer une hormone : la GnRH
(Gonadolibérine) de façon pulsatile dans le système porte hypophysaire. Cette hormone va agir sur
l'hypophyse qui va lui même secréter deux hormones : la LH et la FSH.
FSH : Hormone Foliculo Stimuline. Elle va apparaître dans la première phase du cycle principalement
(phase folliculaire de j0 à j14). Elle permet le recrutement des follicules, la maturation d'un follicule
ovulatoire (follicule de De Graaf) qui sera ovulé pour une fécondation éventuelle. Les follicules
développés produiront des androgènes. Ceux-ci seront transformés en œstrogènes par l'action d'une
aromatase synthétisée par les cellules folliculaires sous l'effet de la FSH.
LH : Apparait à la fin de la phase folliculaire vers le jour 10 à 12. Elle prépare surtout la phase lutéale
ainsi que la maturation et la nidation du futur embryon. Elle permet le maintien du corps jaune
pendant la seconde phase du cycle (phase lutéale) et la transformation cellulaire des cellules de la
granulosa en grandes cellules lutéales (lutéinisation) source de progestérone.
La FSH est indispensable au développement des follicules et assure la maturation d’un follicule par
cycle, le follicule de de Graaf, d’autre part, elle détermine, avec la LH, l’installation de la fécondation
endocrine des follicules au stade préantral.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%