Le syndrome otite- conjonctivite en 2007

Dossier
Le syndrome otite-
conjonctivite en 2007
Robert Cohen
Service de microbiologie, CHI de Créteil, 40 avenue de Verdun, 94010 Créteil Cedex
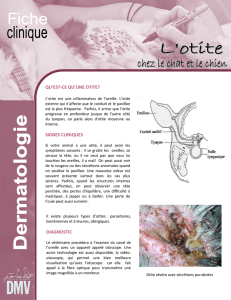
L’association otite-conjonctivite est très suggestive d’une infection à Hæmophilus
influenzae (75 à 85 % des cas). Les enfants présentant ce syndrome sont rarement
fébriles, l’otalgie est peu intense, et c’est l’examen systématique des tympans
devant une conjonctivite purulente qui conduit au diagnostic. L’intérêt essentiel
de ce syndrome est de guider l’antibiothérapie vers les molécules les plus actives
contre Hi.
Mots clés : conjonctivite purulente, otite moyenne aiguë, Hæmophilus influenzae
L’association d’une otite moyenne
aiguë (OMA) à une conjonctivite
purulente, toutes deux dues à Hæmo-
philus influenzae (Hi) est décrite de-
puis 1966, dans une étude bactériolo-
gique publiée par Coffey où il retrouve
18 fois cette association sur 276 cas
d’OMA [1]. Dès 1970, Howie [2] dis-
tingue parmi les otites le tableau clini-
que de l’otite fébrile et douloureuse
qui évoque une infection à S. pneu-
moniae (Sp), et celui, moins sévère,
qui suggère une infection à Hi. En
1981, chez 99 enfants présentant une
conjonctivite aiguë, Gigliotti [3] note
19 fois l’association d’une otite chez
99 enfants présentant une conjoncti-
vite et retrouve Hi dans le prélève-
ment oculaire dans 14 de ces cas. Le
terme de « syndrome otite-
conjonctivite » (SOC) est proposé en
1982 par Bodor, qui a isolé Hi 55 fois
sur une série de 75 patients [4]. En
1988, Cohen et al. [5] caractérisent les
aspects cliniques et bactériologiques
du SOC sur 81 observations, et retrou-
vent la forte prépondérance de Hi,
présent dans les sécrétions conjoncti-
vales de 62 cas, contre deux pour Sp et
17 prélèvements négatifs. Les auteurs
indiquent que si Hi est la bactérie la
plus souvent responsable des
conjonctivites purulentes et l’une des
deux bactéries les plus importantes
(avec Sp) dans l’étiologie bactérienne
des otites, son importance relative
dans ces deux infections est bien infé-
rieure à son rôle dans le SOC : ce
syndrome signe pratiquement une in-
fection à Hi. Depuis, plusieurs études
sont venues confirmer la place de Hi
dans ce syndrome.
Clinique du SOC
L’ensemble de ces publications
permettent de caractériser les aspects
du SOC : il touche essentiellement des
nourrissons âgés de6à30mois, fré-
quentant volontiers les crèches. Le
syndrome s’installe généralement de
façon insidieuse et débute par une
rhinorrhée purulente et une toux, pou-
vant s’accompagner d’une fièvre mo-
dérée (< 38,5 °C), qui peut cependant
être absente. La conjonctive, le plus
souvent bilatérale, et l’otite apparais-
sent dans un second temps.
La conjonctive purulente est géné-
ralement le principal motif de la
consultation en raison de l’absence de
symptomatologie douloureuse et de
fièvre élevée. Cette atteinte oculaire
m
t
p
Tirés à part : R. Cohen
doi: 10.1684/mtp.2007.0105
mt pédiatrie, vol. 10, n° 3, mai-juin 2007
172
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.

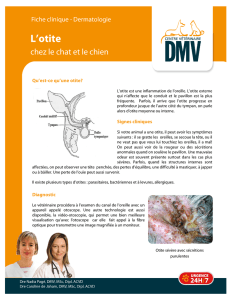
n’est cependant que la manifestation apparente du syn-
drome : le plus souvent, l’OMA associée est uniquement
découverte par l’examen systématique des tympans, qui
est donc essentiel au diagnostic. Il faut néanmoins noter
que les signes évocateurs d’otites (otalgies, irritabilité,
insomnie) peuvent parfois être au premier plan dans le
SOC. L’examen attentif de l’angle interne des yeux révèle
alors la conjonctivite, ou l’interrogatoire des parents ap-
prend que l’enfant avait les yeux collés et des sécrétions
oculaires purulentes le matin même au réveil, ou lors des
jours précédents.
Proportion d’otites s’accompagnant
d’une conjonctivite
Plusieurs études permettent de préciser cette propor-
tion ; elle est importante : 16 % (intervalle de confiance à
95 % : 15 %-19 %) [6, 7]. Si on considère qu’environ 1/3
des otites sont liées à Hi et que cette espèce bactérienne
est impliquée dans 80 % des SOC, on peut en déduire que
plus d’un tiers des otites à H. influenzae peuvent être
diagnostiquées grâce à cette association. Une large utili-
sation du vaccin pneumococcique conjugué va modifier
la répartition des germes pathogènes dans les otites en
accroissant relativement la part des infections à Hi [8, 9],
ce qui suggère une possible augmentation des cas de SOC.
Bactériologie du syndrome
otite-conjonctivite
De nombreuses études ont étudié les bactéries isolées
soit de prélèvements conjonctivaux, soit de pus auricu-
laire, soit des deux prélèvements à la fois [1-6, 10-12].
Dans toutes ces études, Hi est toujours la première bacté-
rie isolée, représentant 60 à 90 % des cas. Chaque fois que
Hi était isolé à la fois de l’oreille et de l’œil, les profils
PFGE et les génotypages des souches ont montré un lien
génétique entre les couples d’isolats chez un même pa-
tient [6, 10]. La flore rhinopharyngée des patients présen-
tant un SOC a aussi été étudiée : 80 % des patients sont
porteurs d’H. influenzae [13].
La quasi-totalité des souches de Hi retrouvées dans les
différentes études étaient non typables. La deuxième bac-
térie isolée est S. pneumoniae (5 à 20 % des cas) [6].
Souvent ces pneumocoques sont isolés en même temps
qu’un Hi et il s’agit fréquemment aussi de souches non
typables.
Résistance aux antibiotiques
En France, la résistance de Hi aux bêtalactamines est
en augmentation constante, qu’elle soit due à une produc-
tion de bêtalactamases ou à des modifications des PLP
3A/3B, observées respectivement chez 33,8 % (45,8 %
des souches d’otites) et 18,9 % des souches (dans 2/3 des
cas en l’absence de sécrétion de bêtalactamases) lors de
l’étude du collectif 2001 du Centre National de Référence
des H. influenzae [14]. Les céphalosporines de troisième
génération gardent des CMI basses vis-à-vis de ces sou-
ches résistantes par modifications des PLP alors que les
CMI de l’amoxicilline (sans ou avec l’acide clavulanique)
augmentent sensiblement. Lors de la dernière étude réali-
sée en France sur le SOC, un taux élevé (53 %) de résis-
tances de Hi par production de bêtalactamases avait aussi
été mis en évidence [6].
Conclusion
La présence d’une conjonctivite purulente chez un
jeune enfant doit faire examiner systématiquement les
tympans car une otite est fréquemment associée.
L’association d’une conjonctivite et d’une otite oriente
l’antibiothérapie vers une molécule active sur Hi. La résis-
tance des souches de Hi par modification des PLP étant
devenue un phénomène significatif en France, la prescrip-
tion de cefpodoxime devrait être privilégiée.
Références
1. Coffey JD. Otitis media in the practice of pediatrics. Bacteriologi-
cal and clinical observations. Pediatrics 1966 ; 38(1) : 25-32.
2. Howie VM, Ploussard JH, Lester RL. Otitis media : a clinical and
bacteriological correlation. Pediatrics 1970 ; 45 : 29-35.
3. Gigliotti F, Williams WT, Hayden FG, et al. Etiology of acute
conjunctivitis in children. J Pediatr 1981 ; 98 : 531-8.
4. Bodor FF. Conjunctivitis-otitis syndrome. Pediatrics 1982 ; 69(6) :
695-8.
5. Cohen R, Danan C, Geslin P. Le syndrome otite-conjonctivite à
propos de 81 observations. Médecine et Maladies Infectieuses 1988 ;
10 bis : 553-7.
6. Bingen E, Cohen R, Jourenkova N, Gehanno P. Epidemiologic
study of conjunctivitis-otitis syndrome. Pediatr Infect Dis J 2005 ; 24 :
731-2.
7. Cohen R, Levy C, Boucherat M, et al. Enquête épidémiologique
sur l’OMA en pratique pédiatrique de ville. Médecine Enfance 1996 ;
6 : 27-31.
8. Eskola J, Kilpi T, Palmu A, et al. Efficacy of A pneumococcal
conjugate vaccine against acute otitis media. NEnglJMed2001 ;
344(6) : 403-9.
9. Black S, Hedrick J, Harrison C, et al. Community-wide vaccina-
tion with the heptavalent pneumococcal conjugate significantly al-
ters the microbiology of acute otitis media. Pediatr Infect Dis J 2004 ;
23 : 829-33.
10. Bodor FF, Marchant CD, Shurin PA, et al. Bacterial etiology of
conjunctivitis- otitis media syndrome. Pediatrics 1985;76:26-8.
mt pédiatrie, vol. 10, n° 3, mai-juin 2007 173
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.

11. Cohen R, de la Rocque F, Bouhanna A, et al. Etude randomisée
cefatrizine versus cefaclor dans le syndrome otite-conjontivite. Pa-
thol Biol 1990 ; 38 : 517-20.
12. Palmu AA, Herva E, Savolainen H, Karma P, Makela PH, Kil-
pi TM. Association of clinical signs and symptoms with bacterial
findings in acute otitis media. Clin Infect Dis 2004 ; 38 : 234-42.
13. Cohen R, Levy C, Hentgen V, et al. Relationship between clinical
signs and symptoms and nasopharyngeal flora in acute otitis media.
CMI 2006 ; 12 : 672-94.
14. Dabernat H, Seguy M, Faucon G, Delmas C. Epidémiologie et
évaluation de la sensibilité aux bêta-lactamines des souches d’Hae-
mophilus influenzae isolées en 2001 France. Med Mal Infect 2004 ;
34 : 97-101.
Le syndrome otite-conjonctivite en 2007
mt pédiatrie, vol. 10, n° 3, mai-juin 2007
174
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.
1
/
3
100%