L`appareil cardiovasculaire : Le cœur et la circulation sanguine

L’appareil cardiovasculaire :
Le cœur et la circulation sanguine
L’étude de la circulation sanguine comprend deux aspects majeurs : le sang qui est le tissu
fluide qui circule, et l’appareil cardiovasculaire, qui est le système de conduits (vaisseaux sanguins)
munis d’une pompe (cœur) à travers lequel le sang circule.
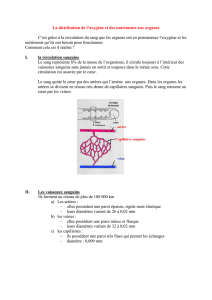
I – Le sang.
I – 1 - Composition et fonctions.
Le sang est un tissu fluide. Si on le centrifuge, on peut observer deux phases.
- Une phase solide où se trouvent les cellules sanguines qui représente environ 45% du
volume total du sang.
- Une phase liquide, le plasma sanguin qui représente 55%. Si on retire les protéines
présentes dans le plasma, on obtient le sérum.
La quantité de sang circulant dans cet appareil est d’environ 5 litres.
Le sang a aussi différents rôles à l’intérieur de notre organisme.
- Fonctions de transport : il assure l’approvisonnement des tissus et des cellules en
substances nutritives et reprend les déchets du métabolisme cellulaire pour le
transporter vers les organes d’excrétion (reins et poumons). De plus, il transporte aussi
les hormones.
- Rôle dans l’homéostasie (maintien des constantes de l’organisme) et de la
thermorégulation.
- Rôle d’autoprotection : le sang est capable de limiter sa propre sortie du réseau
vasculaire lors d’une blessure (coagulation) et de dissoudre les caillots sanguins
(fibrinolyse).
- Enfin le sang présente des fonctions dans la défense de l’organisme : une partie des
cellules sanguines sont des cellules de défense. Elles luttent contre les molécules et des
cellules étrangères à l’organisme.
I – 2 – Le plasma
C’est un liquide clair de couleur jaunâtre composé d’environ 90% d’eau, 8% de protéines
(albumines et globulines) et de 2% de petites molécules (ions, glucose, vitamines, hormones,
enzymes…).

Les protéines du plasma sont un mélange d’une centaine de protéines différentes dissoutes
dans le plasma. Grâce à une électrophorèse (différentes vitesses de migrations des protéines à
travers un champ électrique permettant de les séparer), ces protéines peuvent être séparé en cinq
groupes. On trouve de l’albumine (40g par litre), de α1-globuline, α 2-globuline, β-globuline et
γ–globuline. Ces différentes protéines remplissent certaines fonctions :
- Maintien de la pression osmotique : c’est surtout l’albumine qui rempli cette fonction. Si
le taux d’albumine chute (sous-alimentation), la pression osmotique chute, entrainant
une rétention d’eau dans les tissus (eau va de l’interstitiel aux capillaires), ce qui forme
des œdèmes.
- Certaines ont des fonctions de transport. En effet, certaines hormones ont besoin de lier
à ces protéines pour circuler dans le réseau.
- D’autres ont un rôle de défense comme les globulines (anticorps).
- Certaines participent à la coagulation sanguine.
- Enfin, certaines permettent de capter les H+ et ainsi contribuer au maintien d’une valeur
de ph constant.
I – 3 – Les cellules sanguines.
I – 3 – 1 – L’hématopoïèse.
Toutes les cellules sanguines sont fabriquées dans la moelle osseuse par le processus de
l’hématopoïèse. En fait, des cellules souches indifférenciées totipotentes peuvent former des cellules
filles et des cellules-précurseurs. Ces dernières vont ainsi donner naissance à toutes les cellules
sanguines.
I – 3 – 2 – Les hématies.
Les hématies (globules rouges ou érythrocytes) sont les cellules sanguines responsables du
transport de l’oxygène. Il y en a environ 4 500 000/mm3 de sang chez un adulte. Leur formation
nécessite de la vitamine B12 et de l’acide folique, et est contrôlé par une hormone sécrétée par les
reins, l’érythropoïétine.
Ces cellules ne présentent pas de noyau. Elles ont une forme de disque avec une dépression
au centre. Elles font 7,5µm de diamètre. Le cytoplasme des hématies est très pauvre en organite.
Leur durée de vie est de 120 jours.
Cependant, pour pouvoir assurer leur fonction de transport de l’oxygène, les hématies ont un
métabolisme qui permet la synthèse d’une hétéroprotéine particulière qui est l’hémoglobine.
L’hémoglobine est une molécule protéique qui est formée de quatre chaines
polypeptidiques, qui possèdent chacune un composant pigmentaire contenant du fer, l’hème. C’est
le fer de cet hème qui peut fixer l’oxygène dans les poumons et de le libérer facilement dans les
tissus.
Les hématies présentent au niveau des molécules particulières au niveau de leur surface
responsable des groupes sanguins. Leurs reconnaissances est possible en utilisant des anticorps. On

observe le groupe A, B, AB et O (O voulant dire zéro, comme aucunes molécules. Il y a aussi une
aussi molécule qui permet de déterminer le rhésus (rhésus positif et rhésus négatif pour l’absence de
cette molécule).
I – 3 – 3 – Les leucocytes.
Ce sont les globules blancs. Il y a environ 5 000 à 10 000/mm3 de sang. Seulement 10% des
leucocytes présents dans l’organisme circulent dans le sang. Le système vasculaire présente un
moyen de transport afin qu’ils puissent se déplacer du lieu de leur formation vers les zones d’action
dans les tissus, où ils remplissent leurs missions de défense de l’organisme. Les 90% restant sont
dans la moelle osseuse et les tissus. On en observe différentes catégories.
- Les granulocytes (ou polynucléaires): Leur taille est d’environ 10-17µm. Ils sont appelés
ainsi car ils présentent dans leur cytoplasme de nombreuses granulations visibles au
microscope avec les techniques de coloration. Ces granulations sont des lysosomes qui
contiennent des enzymes. Selon le type d’enzymes qui contiennent, les colorations
obtenues sont différentes, permettant de les classifier.
Les granulocytes neutrophiles restent environ 8 heures dans le sang après
leur formation dans la moelle osseuse. Ils migrent vers les tissus et les muqueuses,
où ils vont phagocyter les bactéries, et les détruisent grâce à leurs enzymes.
Les granulocytes éosinophiles (couleur rouge à cause de l’éosine) peuvent
également phagocyter et jouent un rôle de défense dans les infections parasitaires et
dans les réactions allergiques.
Les granulocytes basophiles (granulations colorées en bleu) déclenchent les
réactions allergiques et inflammatoires. Ils libèrent de l’histamine qui est une
molécule ayant des effets tissulaires multiples et parfois violents (dilatation des
vaisseaux sanguins, contraction des bronches…).
- Les monocytes : ils ont un diamètre de 12 à 20µm. Ce sont les plus grosses cellules du
sang. Ils présentent un gros noyau. Ils restent environ 2 jours dans le sang, puis ils
migrent dans les différents organes où ils se transforment en macrophages. Ces
macrophages vont alors phagocyter les microorganismes.
- Les lymphocytes : Ils représentent le tiers des globules blancs. Leurs diamètres est de 7 à
12 µm. Ils sont formés dans la moelle osseuse (10%), les ganglions lymphatiques et dans
le thymus (70%). Seulement 4% se trouvent dans le sang. Suivant le lieu de leur
maturation, on différencie les lymphocytes T (dans le thymus) et les lymphocytes B (dans
la moelle osseuse). Ils participent à la défense spécifique. Les lymphocytes B peuvent se
différencier en plasmocytes responsables de la production d’anticorps.

I – 3 – 4 – Les thrombocytes.
Aussi appelé plaquettes, les thrombocytes sont fabriqués dans la moelle osseuse et sont
détruits en général deux semaines plus tard, dans la rate et le foie. Ils sont anucléés, et mesurent
environ 2µm. Il y en a 200000 à 300000/mm3 de sang.
La principale fonction des plaquettes est d’empêcher la sortie du sang lors d’un éventuel
traumatisme des vaisseaux. Ce phénomène s’appelle l’hémostase.
En fait, les plaquettes se fixent sur les fibres du tissu conjonctif au niveau de la plaie pour
former le clou plaquettaire. Ensuite, elles sont capables de déclencher des réactions chimiques qui
aboutissent à la transformation de la phase liquide du sang en phase solide, grâce à la transformation
d’une protéine soluble, le fibrinogène, en un dérivé insoluble, la fibrine. C’est grâce à cette fibrine
que la coagulation va pouvoir se faire, et que la brèche sera colmatée.
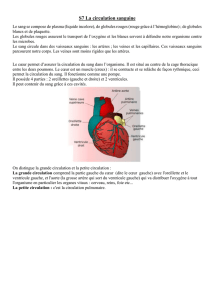
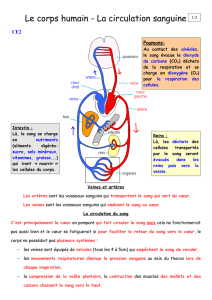
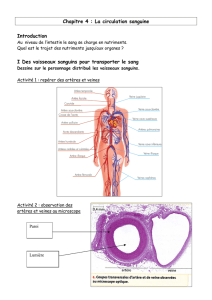
II – Le système circulatoire.
II – 1 – Le cœur.
II – 1 – 1 - L’anatomie du cœur.
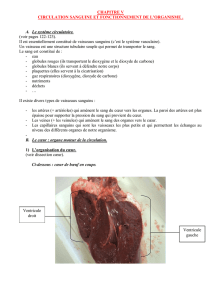
Le cœur est un organe musculaire creux. Il est le moteur du système circulatoire. En fait, il
s’agit de deux pompes, le cœur gauche et le cœur droit, séparées par une paroi, le septum. Le cœur
reçoit le sang par les veines et l’expulse lors de sa contraction par les artères.
Chaque partie du cœur est formée de deux cavités, l’oreillette (partie supérieure) qui reçoit
le sang et d’un ventricule (partie inférieur) qui expulse le sang. Ces deux cavités communiquent
entre elles par un orifice (atrio-ventriculaire).
Chaque orifice est pourvu d’une valve qui permet le passage du sang dans un seul sens. La
valve séparant l’oreillette gauche et le ventricule gauche est formée de deux feuillets (cuspides).
C’est la valve mitrale ou bicuspide.
La valve atrio-ventriculaire droite est formée de trois feuillets. C’est la valve tricuspide.
Les ventricules communiquent avec les artères par d’autres orifices, qui sont également
pourvus de valves (pulmonaire et aortique). Le ventricule droit communique avec l’artère
pulmonaire, alors que le ventricule gauche communique avec l’aorte.
II – 1 – 2 – Les structures tissulaires du cœur.
Le cœur est formé de trois couches tissulaires successives que sont l’endocarde, le myocarde
et le péricarde.
- L’endocarde est la couche la plus interne, et recouvre ses cavités. Il forme aussi le tissu
des valves cardiaques.

- Le myocarde est la couche musculaire du cœur. Il est constitué de cellules musculaires
striées particulières. La principale caractéristique structurelle de ce tissu est l’association
des fibres musculaires avec de très nombreuses jonctions entre elles. Cela permet une
propagation de la contraction du myocarde très rapide.
Un anneau cartilagineux sépare le muscle des oreillettes (plus mince) et celui des
ventricules (plus épais) empêchant la transmission de la contraction.
De plus, le myocarde est plus épais au niveau du ventricule gauche par rapport au
ventricule droit. Cela s’explique par le fait que le sang expulsé par le ventricule gauche va
dans tout le corps, alors que le ventricule droit expulse le sang uniquement vers les
poumons.
Dans la structure du myocarde, il existe une population de cellules qui à la
particularité de pouvoir se dépolariser spontanément, formant le système cardionecteur.
Ce système permet au cœur de générer sa propre contraction. C’est l’automatisme
cardiaque.
Ce système cardionecteur est regroupé dans des structures réparties dans des
endroits stratégiques pour la circulation de l’onde de dépolarisation : nœud sinusal
(oreillette droite), le nœud atrio-ventriculaire, le faisceau de His (le long du septum) et
le réseau de Purkinje (dans la masse du myocarde ventriculaire).
- Le péricarde est la couche la plus superficielle du cœur, qui le sépare des autres organes.
C’est un double feuillet de tissu conjonctif revêtu de cellules épithéliales. Entre le deux
feuillets se trouve un liquide chargé de lubrifier et de permettre leur mobilité, l’un par
rapport à l’autre. Cette structure est mise en place en raison du déplacement du cœur
lors des contractions. Ce péricarde est recouvert de nombreux vaisseaux sanguins que
sont les artères coronaires, qui alimentent le cœur en nutriments et en oxygène.
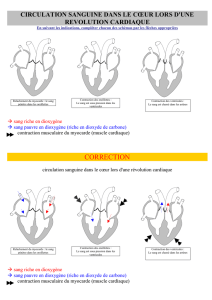
II – 1 – 3 – La révolution cardiaque.
La contraction du myocarde est initiée par la dépolarisation des cellules au niveau du nœud
sinusal. Les oreillettes se contractent.
Cette contraction s’arrête au niveau de l’anneau cartilagineux. Le seul lieu de passage est le
nœud atrio-ventriculaire. La dépolarisation passe alors par le faisceau de His puis le réseau de
Purkinje. Cela entraine alors la contraction des ventricules.
La contraction du muscle cardiaque est appelée systole. La période ou le myocarde est
relâché (entre deux systoles) s’appelle diastole. La succession d’une systole et d’une diastole
constitue une révolution cardiaque.
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%