Correction du DS du 2 avril 2011 La gonade et les

Correction du DS du 2 avril 2011
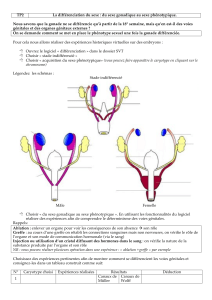
La gonade et les voies génitales sont indifférenciées chez un embryon de moins de 7 semaines. La
différenciation qui intervient ensuite aboutit à la formation des gonades et des voies génitales.
Quels sont les mécanismes qui contrôlent la mise en place de l'appareil génital masculin ?
Nous répondrons à cette question en étudiant les documents proposés.
Document 1
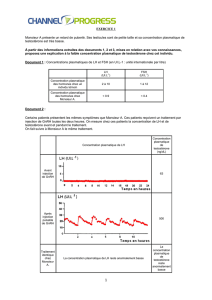
Observations
Le sujet C est un sujet normal, il sert donc de sujet témoin.
Le sujet A possède des gonosomes XY, il a cependant des organes génitaux externes et internes de
type féminin. Ses gonades sont indifférenciées. On nous dit qu'il possède une mutation du gène
SRY.
Le sujet B possède des gonosomes XY, il a cependant des organes génitaux externes et internes de
type féminin. Il possède des testicules. On nous dit qu'il possède une mutation du gène du récepteur
à la testostérone.
Interprétations
Le phénotype anormal du sujet A (par rapport à son caryotype) est du à la mutation du gène SRY.
Ce gène non fonctionnel ne permet pas la synthèse de la protéine TDF qui est responsable de la
différenciation de la gonade en testicule. Dans ce cas, la gonade reste alors au stade indifférencié.
L'absence de testicules ne permet pas aux voies génitales de se différencier dans le sens mâle. Elles
sont donc « par défaut » féminines.
Le phénotype anormal du sujet B (par rapport à son caryotype) est du à la mutation du gène du
récepteur à la testostérone. Ce sujet possède le gène SRY fonctionnel, ses gonades se différencient
donc en testicules. Ces derniers vont produire de la testostérone. Cependant cette dernière n'aura pas
d'effet sur ses cellules cibles car les récepteurs à la testostérone sont absents. En l'absence d'action
de la testostérone, les voies génitales ne peuvent se différencier que dans le sens féminin.
Bilan partiel
Le chromosome Y porte le gène SRY que permet la différenciation de la gonade en testicules. Ces
derniers sécrètent alors de la testostérone qui va être responsable de la différenciation des voies
génitales dans le sens mâle.
Peut-on préciser le mode d'action de la testostérone ? Est-ce la seule hormone qui intervient dans la
mise ne place de l'appareil génital masculin ?
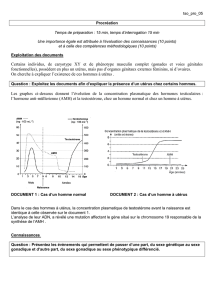
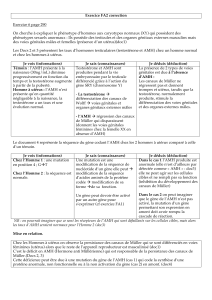
Document 2
doc a : on remarque que l'appareil génital de l'individu masculin atteint de PMDS présente des
testicules en position abdominale et des organes génitaux féminins (utérus et trompes).
Les structures (canaux de Müller) qui donnent naissance aux voies génitales féminines n'ont donc
pas disparu. Comment l'expliquer ?
www.morandsvt.fr

Doc b : on remarque ici qu'il existe deux type de PMDS. Pour les sujets atteints de PMDS 1, la
sécrétion d'AMH (l'hormone antimüllerienne) est nulle de la naissance à la puberté. Elle ne permet
donc pas la régression des canaux de Müller qui se différencient alors en voies génitales féminines.
La situation est plus complexe à expliquer pour les sujets atteints de PMDS 2. En effet, ces sujets
présentent une teneur en AMH tout à fait normale de la naissance à la puberté. La persistance des
canaux de Müller doit alors s'expliquer autrement.
Doc c : Grâce à l'étude des informations apportées par ce document on remarque que les individus
PMDS 1 synthétisent une AMH non fonctionnelle. Alors que les individus PMDS 2 synthétisent
une AMH normale mais ce sont les récepteurs à l'AMH qui sont anormaux à cause d'une mutation
sur le gène qui gouverne leur synthèse.
Bilan partiel : C'est l'AMH, hormone testiculaire qui est responsable de la régression des canaux de
Müller.
Bilan
Le chromosome Y porte le gène SRY que permet la différenciation de la gonade en testicules. Ces
derniers sécrètent alors de la testostérone qui permet le maintien des canaux de Wolff qui vont
ensuite se différencier en voies génitales masculines. Les testicules sécrètent également de l'AMH,
qui va entrainer la régression des canaux de Müller et donc la disparition des « futures » voies
génitales féminines.
www.morandsvt.fr
1
/
2
100%