sclerose en plaques

ITEM 125
SCLEROSE EN PLAQUES
- Diagnostiquer une sclérose en plaque.
- Argumenter l’attitude thérapeutique et planifier le suivi du patient.
- Décrire les principes de la prise en charge au long cours d’un malade présentant un déficit moteur progressif.
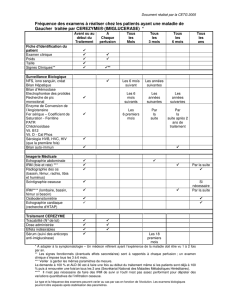
Zéros 1. Introduction – Epidémiologie :
Définition
- Affection auto-immune fréquente caractérisée par l’apparition successive
de foyers de démyélinisation disséminés de la substance blanche du SNC
- Dissociation axono-myélinique
Epidémiologie
- Débute le plus souvent entre 20 et 40 ans ; sex ratio ½ ; 90/100000
- Pathologie plus fréquente dans les pays du nord
- Facteurs génétiques et environnementaux
2. Diagnostic positif :
Interrogatoire
- Age entre 20 et 40 ans, sexe féminin
- Antécédents personnels et familiaux de maladies auto-immunes
- Rechercher des épisodes d’amaurose ou de déficit moteur transitoire
Examen
physique
- Polymorphisme clinique en fonction de la zone démyélinisée
- Notion de poussées successives spontanément régressives
Moteur - Déficit moteur pyramidal
Oculaire
- NORB : Cécité monoculaire + signe de Marcus-Gunn
Dyschromatopsie rouge-vert et scotome central
Fond d’œil normal
- Diplopie : Atteinte des nerfs oculomoteurs
Ophtalmoplégie internucléaire (BLP)
Sensitif - Troubles sensitifs, paresthésies
- Signe de Lhermitte (atteinte cordonale postérieure)
Cervelet - Syndrome cérébelleux
Vestibulaire - Syndrome vestibulaire
Uro-génital - Incontinence, constipation et impuissance
Psychique - Asthénie organique et dépression
- Troubles mnésiques et de l’attention
Paraclinique
IRM
cérébrale
- Peut être normale
- Zones d’hypersignal T2 de la substance blanche du SNC
- Absence d’effet de masse
- Activité : prise de Gadolinium en T1
Ponction
lombaire
- Liquide inflammatoire : Hyperprotéinorachie modérée
Lymphocytose modérée
- Hypergammaglobulinémie avec bande oligoclonale à l’EP
Potentiels
évoqués
- Mise en évidence de lésions neurologiques infracliniques
- Moteurs, visuels, auditifs et somesthésiques
Diagnostic
différentiel
- NFS, VS, CRP, EPP
- Immunologie : Anticorps anti-nucléaire, anti-ADN natif
Anti-thyroïdien, anti-facteur intrinsèque
- Infectieux : VIH (accord), VHB, VHC, TPHA-VDRL
- Endocrinien et carentiel : TSH, B1, B6, B9 et B12
3. Prise en charge thérapeutique :
Traitement des
poussées
- Hospitalisation en cas de poussée sévère ; repos au lit
- Bilan préthérapeutique : ECG, ionogramme sanguin et ECBU
- Bolus de corticothérapie : 1g/j pendant 3 jours
Traitement de
fond :
immuno-
modulateur
Interféron
contraception
- > 2 poussées dans les 2 années précédentes
- Dissémination temporo-spatiale à l’IRM
Autres - Acétate de Glatiramer - Copaxone®
- Natalizumab : risque de LEMP
Traitement
symptomatique
- Kinésithérapie de rééducation motrice
- Spasticité pyramidale : baclofène et dantrolène
Lutte contre les épines irritatives (constipation)
- Urinaire : Bilan uro-dynamique et éducation à l’auto-sondage
Anticholinergiques (vessie hyperactive) ; -bloquants (dysurie)
- Prise en charge des troubles sexuels
- Thérapeutiques antalgiques
- Prévention des complications de décubitus (HBPM)
Mesures
associées
- Vaccinations anti-grippale, anti-pneumococcique, anti-VHA et VHB
- Psychothérapie de soutien
- Déclaration en ALD pour prise en charge à 100%
Surveillance
- Clinique : Activité : examen neurologique
Complications : urinaire, spasticité, dépression
- Paraclinique : TSH, hCG (interféron)
- Lésions inflammatoires
démyélinisantes de la
substance blanche du SNC
- Multifocal, poussées
- NORB : Marcus-Gunn
- Diplopie ; paralysie
oculomotrice ou
ophtalmoplégie internucléaire
- Syndrome cordonal
postérieur (Lhermitte)
- Troubles génito-sphinctérien
bilan uro-dynamique
- Echographie vésicale et
résidu post-mictionnel
- PL : synthèse intra-thécale
d’IgG, pléïocytose, bande
oligoclonale à l’électrophorèse
- IRM cérébrale et médullaire :
hyper-signaux T2 et FLAIR
péri-ventriculaires
- Potentiels évoqués
- Poussée : repos + bolus IV
de corticoïdes après bilan et
surveillance
- Complications de décubitus
- Fond : interféron +
contraception
- Kinésithérapie
- Spasticité : baclofène
- Ergothérapie
- Prise en charge douleurs et
troubles urinaires
Phénomène d’Uhthoff :
- Troubles de la
remyélinisation des
neurones après une
poussée
- Thermolabilité des la
myéline
- Réapparition de signes
neurologiques (BAV,
paresthésies) à l’effort ou à
la chaleur
Ophtalmoplégie
internucléaire :
- Déconjugaison des yeux
dans le regard latéral
- Nystagmus de l’œil en
abduction
- Limitation de l’adduction
de l’œil controlatéral
- Les globes oculaires
peuvent converger

Interféron :
- Contre-indications :
o Grossesse et
allaitement
o Epilepsie non
contrôlée
o Dépression
- Effets secondaires :
o Dysthyroïdie
o Réaction au point
d’injection, syndrome
pseudo-grippal
o Dépression
o Aggravation en début
de traitement
Critères de Barkhof :
Dissémination spatiale :
- ≥ 2 lésions cérébrales
d’allure inflammatoire à
l’IRM
- Dans au moins 2 des 4
territoires suivants :
o Péri-ventriculaire
o Cortex cérébral
o Sous-tentoriel
o Moelle épinière
Dissémination
temporelle à l’IRM :
- 1 lésion prenant le
gadolinium 3 mois après le
début de l'attaque clinique,
à un site différent
- IRM de suivi après 3 mois
montrant une lésion
prenant le gadolinium ou
une nouvelle lésion T2
LCR positif :
- Bandes oligoclonales IgG
dans le LCR (et pas dans le
sérum)
- Index IgG élevé
4. Diagnostics différentiels :
- Compression médullaire et myélopathie cervico-arthrosique
- Sclérose combinée de la moelle par carence en B12 ; Tumeur
- Maladies multi-organiques : sarcoïdose, LED, Gougerot-Sjögren, Behçet…
5. Evolution – Pronostic :
Evolution
- Evolution discontinue et imprévisible par poussées plus ou moins régressives
- 3 formes : Récurrente-rémittente : la plus fréquente : cf. ci-dessus
Progressive primaire : évolution continue d’emblée
Progressive secondaire : évolution continue secondairement
Pronostic - Lié à l’importance des déficits et aux complications de décubitus
Grossesse
Risques
maternels
- Diminution des poussées au cours du 3ème trimestre
- Augmentation du risque de poussée en post-partum
Risques
fœtaux
- Pas de modification du risque obstétrical ou néo-natal
- Risque plus élevé de développer une SEP
Prise en
charge
- Prise en charge multidisciplinaire
- Grossesse programmée
- Contre-indication de l’interféron
- Arrêt de l’interféron ≥ 3 mois avant l’arrêt de la contraception
- Surveillance materno-fœtale régulière
6. Annexe 1 : Critères diagnostiques de MacDonald (2005) :
Présentation clinique
(SEP possible)
Données supplémentaires requises pour le diagnostic
Attaques
(poussées)
Lésions
objectives
≥ 2 ≥ 2 - Aucune, les données cliniques suffisent
≥ 2
1
Dissémination dans l'espace : ≥ 1 des 3 critères suivants :
Critères IRM de dissémination dans l'espace
OU LCR positif et ≥ 2 lésions IRM compatibles
OU Attaque clinique impliquant un site différent
1
≥ 2
Dissémination dans le temps, ≥ 1 des 2 critères suivants :
Critères IRM de dissémination dans le temps
OU Deuxième attaque clinique
1 1
Dissémination dans l'espace,
ET dissémination dans le temps,
0
Progression
insidieuse
(SEP
primaire
progressive)
0
Dissémination dans le temps :
1 année de progression
ET dissémination dans l'espace : ≥ 2 des critères suivants :
IRM cérébrale positive (9 lésions T2, ou 4 lésions T2 ou
plus avec potentiels évoqués visuels positifs)
OU IRM médullaire positive (2 lésions T2 focales)
OU LCR positif
7. Annexe 2 : prise en charge des troubles vésico-sphinctériens :
Troublesvésico‐sphinctériens
Echographievésico‐rénale
Evaluationdurésidupost‐mictionnel
Absencederésidu
Hyperactivitévésicale
Anticholinergiquesoraux
Présencederésidu
Bilanuro‐dynamique
Dysynergievésico‐sphinctérienne
‐bloquants
Hypoactivitévésicale
Auto/hétéro‐sondages
1
/
2
100%