La dyspnée dans les soins de premier recours

La dyspnée dans les soins
de premier recours
Andreas Paky
Médecin spécialiste en pneumologie, St-Gall
Dénition
je
Epidémiologie
Diagnostic diérentiel
Causes les plus fréquentes de dyspnée aiguë
dans les soins de premier recours
(estimation de l’auteur)
Causes les plus fréquentes de dyspnée chronique
dans les soins de premier recours
(estimation de l’auteur)
APPRENDRE

APPRENDRE
La langue de la dyspnée
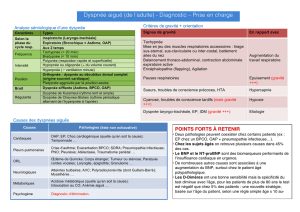
Dyspnée aiguë et chronique
dans les soins de premier recours
Diagnostic au chevet du malade
Oxymétrie de pouls (SpO
2
)
L’essentiel pour la pratique:
NT-ProBNP
D-dimères
Radiographie thoracique
Point of Care
Figure 1:
Tableau 1:
BPCO Insufsance
cardiaque
PI Asthme GrossesseVaisseaux
pulmo-
naires

APPRENDRE
Poumons noirs:
Poumons blancs:
Spirométrie
Auscultation/ultrason
La respiration en soupirant
Dangereuse crise d’asthme
Asthme et frustration thérapeutique
Figure 2:
Tableau 2:
Anamnèse
Examen clinique

APPRENDRE
vocal cord dys-
function
L’abus de beta 2 stimulants
Tableau 4:
DescriptionDiagnosticTraitement
BPCO
Tumeur
Insufsance
cardiaque
wheezing
VCD
(vocal cord
dysfunction)
Pneumopathie
interstitielle
Déconditionne-
ment
Tableau 3:
Médicaments/traitement MatinMidi Soir Nuit Remarques
Prednisone 20 mg
Asthme

APPRENDRE
(low perceivers)
Traitement réactif de la BPCO: options
lung
volume reduction surgery
coils
Figure 3:
Figure 3:
Figure 4:
 6
6
1
/
6
100%