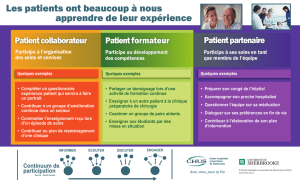
Courrier des lecteurs

connaissances afin d’évoluer le plus
proche possible de la certitude. Le
remède s’est avéré en partie efficace,
mais s’est rapidement vu confronté à l’im-
portante part d’inconnu que je devais af-
fronter au quotidien, particulièrement au
bureau, loin des performantes technolo-
gies hospitalières.
Le diagnostic médical possède des limites
que nous oublions souvent
En médecine familiale et possiblement
dans beaucoup d’autres spécialités, les
demandes des patients, et possiblement
nos propres attentes, s’avèrent fréquem-
ment irréalistes, une grande majorité des
problèmes touchant à des sujets bien
plus vastes que la médecine elle-même.
Notre science possède pourtant des
armes phénoménales contre la maladie,
lorsque celle-ci est présente. Elle est par
contre passablement démunie devant le
mal de vivre de plus en plus prévalent
dans notre société et qui ne peut être
considéré comme une maladie au sens
où nous l’entendons. Nous pouvons
guérir certains cancers, mais comment
aider l’employé en conflit avec son pa-
tron? Nous pouvons soulager la douleur
d’un patient aux prises avec des métas-
tases osseuses, mais comment soulager
celle causée par l’isolement social d’un
autre? Pourtant, dans une situation
comme dans l’autre, on exige de nous
des solutions efficaces, immédiates et
définitives. Le sens du devoir, la
générosité, la volonté réelle d’aider nous
exposent au piège de croire posséder ces
solutions. Malheureusement, notre pen-
sée scientifique étant conditionnée à af-
fronter les pathologies avec le paradigme
du tout ou rien, de la présence ou de l’ab-
sence de maladie, avec l’inévitable né-
cessité d’établir un diagnostic précis, elle
ne peut s’attaquer pleinement à l’infinité
de zones grises que l’humanité de nos
patients déverse dans nos bureaux. Trop
souvent nous oublions que notre méthode
de travail et nos outils sont bien peu adap-
tés aux problèmes qu’on nous demande
de résoudre, souvent tellement plus vastes
que ce que nous voulons croire.
Quand l’art remplace la science
La détresse humaine s’exprime de mille
façons. D’innombrables situations ne ca-
drent que de façon approximative dans
notre classification des maladies, et il est
toujours tentant, par souci de simplifica-
tion ou par nécessité d’agir, d’essayer de
les y faire entrer. Devant la complexité des
situations humaines dont nous sommes
témoins, notre quête d’un diagnostic for-
cément réducteur nous oblige à oublier un
peu la rigueur que l’on attend de nous et
que nous exigeons de nous-mêmes. Ainsi,
nous accepterons de fournir une explica-
tion scientifique un peu boiteuse, mais qui
s’inscrit dans un modèle valorisé par tous
plutôt que de nous en remettre à notre
instinct, notre sensibilité, mais, par le fait
même, nous exposer à ne pouvoir
défendre objectivement notre conduite. Il
nous est facile d’affronter la contestation
d’un employeur qui aurait l’audace de
remettre en question un diagnostic de
pneumonie. Nous possédons des évi-
dences cliniques, radiologiques, biochi-
miques. Un diagnostic de trouble
d’adaptation comme dans l’article de la
docteure Drolet repose sur des bases
beaucoup moins stables. Il fait appel prin-
cipalement à notre jugement, à une sorte
de flair émotionnel, très peu à nos con-
naissances scientifiques de docteur. Or
c’est principalement notre science que
l’on interpelle. Rendu à ce point, c’est
beaucoup plus l’art qui nous guide. Et l’art
ne fait jamais l’unanimité.
Je ne crois pas que la société manque de
respect envers les médecins. Je crois
plutôt qu’elle attend trop de notre science,
qui parfois donne l’illusion de la toute-puis-
sance. Ne pas l’entretenir demande du
courage et une fermeté difficile à maintenir
devant les inévitables déceptions que nous
pouvons ainsi engendrer. Encore en 2009,
une multitude de situations nous obligent
à nous armer de sensibilité, d’imagination
et de créativité, donc forcément d’incerti-
tude. Ce n’est souvent pas ce que l’on at-
tend de nous. Nos interventions n’en sont
pas moins valables. En être convaincu per-
met de mieux soigner, et par le fait même
de se sentir moins vulnérable.
Mathieu Brouillet, MD
Omnipraticien
Centre hospitalier régional de Rimouski ⌧
10 Santé inc. novembre / décembre 2009 novembre / décembre 2009 Santé inc. 11
LE POOL DE PRATIQUE DU CHUS
J'ai pris connaissance de votre excellent
article concernant le pool au CHUS. Vous
me permettrez quelques commentaires
quant à l'origine de ce pool.
En 1965, le doyen LaSalle m'a demandé
de me joindre à lui pour bâtir un vrai CHU
à Sherbrooke. À ce moment, j'étais vice-
doyen responsable des sciences cliniques
à l'Université de Montréal et clinicien in-
terniste à l'hôpital Notre-Dame. Pendant
sept ans, j'avais essayé sans succès de
créer un CHU à Montréal.
L'invitation du Dr LaSalle était alléchante
et j'avais accepté, mais à une condition,
soit la création d'un pool de pratique. Le
Dr LaSalle avait accepté, mais sans trop
de conviction; j'ai dû insister assez forte-
ment en cours de route. Vous avez bien
expliqué pourquoi dans votre article: les
cliniciens ne recevraient rien sans voir de
patients, chose qui prendrait encore trois
ans avant l'ouverture de l'hôpital. Cette
demande était une condition
sine qua
non
de ma part. Pendant mes trois an-
nées à la clinique Mayo de Rochester
(Minnesota), j'avais connu ce qu'étaient
le «virage ambulatoire» et le plan de pra-
tique que je préconisais pour Sherbrooke.
Ce pool entre cliniciens, fondamentalistes
et chercheurs avait contribué fortement à
la réussite et la réputation mondiale de
Mayo depuis 1882.
Maurice Leclair, MD
Hématologue, interniste retraité
***
RateMDs
D'abord, les civilités: je suis plus
qu'heureuse qu'un tel journal existe... Je
suis arrivée en médecine après 10 ans de
pratique en droit, et vraiment, les
médecins et le rapport à l'argent, c'est
toujours un problème... Mais qui est
mieux géré, il me semble, depuis l'exis-
tence de
Santé inc
.
En parlant de problème :
RateMDs
en est
un. Je pense que des évaluations [de
médecins faites par des patients] doivent
exister, mais c'est aussi un terrain propice
à mille vengeances (exemple, pour moi,
avec ma vie antérieure, je n'ai pas seule-
ment des amis)… Je pense que plusieurs
médecins se sentent lésés, mais ont mal à
l'ego en lisant
RateMDs
(cela n'a pas été
facile à lire pour moi, et j'ai la couenne
dure)... Je pense qu’Internet donne lieu à
ces histoires, mais il doit y avoir un moyen
de mieux encadrer de tels sites. Et les
médecins qui savent que les écrits sont
diffamatoires ont-ils des recours? Mes no-
tions de droit se sont évanouies et le droit
a bien changé depuis 25 ans!
Francine Cardinal, MD
Dermatologue
Montréal
***
UN PEU DE RESPECT S’IL VOUS PLAÎT !
J’ai lu avec beaucoup d’intérêt l’article de
la Dre Denise Drolet «Un peu de respect
s’il vous plaît» au sujet de la non-recon-
naissance par la société du travail et des
efforts des médecins [publié dans le
numéro de septembre/octobre du maga-
zine
Santé inc.
]. Omnipraticien en bureau
et à l’hôpital, ce sentiment, mélange de
rancune et d’amertume, je l’ai moi-même
éprouvé à plusieurs reprises. Pourtant,
toute personne travaillant avec le public
doit s’attendre un jour à affronter l’ingra-
titude d’autrui. La détresse ressentie pour-
rait-elle être amplifiée par notre propre in-
sécurité face à nos interventions?
L’inconfort induit par les difficultés in-
hérentes à notre profession ne pourrait-il
pas être le principal responsable de notre
vulnérabilité face à la critique?
Les reproches les plus douloureux sont
ceux auxquels on accorde du crédit
Je soutiens ici que ce sentiment d’être vic-
time d’ingratitude provient beaucoup plus
des doutes face au bien-fondé de nos
gestes que de l’attitude de la clientèle à
notre égard, parfois revendicatrice, mais
le plus souvent fort reconnaissante. À
plusieurs reprises depuis le début de ma
carrière, un collègue, un patient, un ad-
ministrateur a contesté la validité de mes
décisions. La plupart du temps, je sentais
ma position suffisamment étoffée pour
persister dans l’orientation que j’avais
choisie. J’étais un peu incommodé par la
situation, sans plus, et ce désagréable
sentiment d’être victime d’un manque de
respect ne m’envahissait pas. J’envoyais
intérieurement promener le «gérant
d’estrade» importun et continuais ma
journée. Si, par contre, je doutais un peu
de ma conduite, la critique induisait iné-
vitablement un malaise beaucoup plus
important. Conscient du phénomène, j’en
ai conclu que le meilleur moyen de le
combattre était de maximiser mes
LE POOL DE PRATIQUE DES MÉDECINS DU CHUS, RateMDs, ET PLUS
COURRIER DES LECTEURS
COURRIER
DES LECTEURS
1
/
1
100%