la réfraction - Réfraction œil

LA RÉFRACTION
VERSION 03.1
ÉCOLE D’ORTHOPTIE DE NANTES
ÉDITION : A & J PÉCHEREAU
COORDONNATEUR : ALAIN PÉCHEREAU
André Roth (Genève), Charles Rémy (Lyon)
Mario Angi (Padoue), Marie de Bideran (Bordeaux),
Jean-Pierre Bonnac (Paris), Véronique Capart (Nantes),
Jean-Claude Charlot (Paris), Guy Clergeau (Paimpol),
Monique Cordonnier (Bruxelles), Danièle Denis (Marseille),
Marie-Andrée Espinasse-Berrod, Nicole Jeanrot (Castres),
David Lassalle (Nantes), Olivier Malauzat (Bordeaux),
Françoise Oger-Lavenant (Nantes),
Vincent Paris (Marche-en-Famenne), Béatrice Roussat (Paris),
Claude Speeg-Schatz (Strasbourg) & Dominique Thouvenin (Toulouse)


i
http://www.strabisme.net
Préface
Alain Péchereau
Ce polycopié sur la réfraction de l’école d’Orthoptie de Nantes est composé
de quatre parties :
• Le cours du Professeur André Roth à l’école d’Orthoptie de Lausanne.
Ce document permet d’avoir la synthèse d’un grand professionnel de la
réfraction des enfants et des adultes. Il ne pouvait pas y avoir meilleur
document introductif à un tel sujet.
• Les éléments d’optique du Docteur Charles Rémy. Celui-ci est le seul
ophtalmologiste français ayant pris pour livre de chevet « l’optique phy-
siologique » d’Yves Legrand. Par ailleurs, il est le seul ophtalmologiste
capable de maîtriser les équations de l’optique physique mais également
d’en saisir toutes les conséquences cliniques grâce à sa pratique d’oph-
talmologiste de terrain.
• Le colloque sur la réfraction que notre équipe avait organisé en l’an
2000.
• Enfin, le chapitre sur Vision Binoculaire et Troubles Oculomoteurs du
rapport présenté à la Société Française d’Ophtalmologie en 2001 et con-
sacré à la chirurgie réfractive. Saragoussi JJ, Arné JL, Colin J, Montard M
et collaborateurs. Chirurgie Réfractive. Masson éditeur (Paris), 2001, 791
pages. Celui-ci permet de faire une synthèse entre la réfraction, la vision
binoculaire et la chirurgie réfractive.
Cet ensemble, parfois voir souvent redondant (mais avoir plusieurs présenta-
tions du même problème n’est-il pas le meilleur moyen d’en voir la richesse et
la complexité ?) doit permettre de fournir les éléments de base et les éléments
permettant de poursuivre une réflexion sur ce chapitre passionnant et délaissé
qu’est la réfraction. En effet, celle-ci est le point de départ de tout processus
d’évaluation et de traitement de tout trouble de la fonction visuelle.
Cet ensemble doit également faire comprendre que la réfraction est un
processus dynamique. L’œil n’est pas ou n’est qu’accessoirement un système
optique. Il est fondamentalement un système de traitement du signal visuel
dont l’optique n’est qu’une partie certes non négligeable mais qu’une partie
que tout bon professionnel de la vision donc de la réfraction devra maîtriser
le plus parfaitement possible sans oublier qu’il n’en est qu’une partie.
La prise en charge des troubles de la réfraction a, comme le reste de l’oph-
talmologie, fait des progrès considérables ces dernières années : lentilles de
contact, chirurgie réfractive, implants cristalliniens, etc. Mais, à côté de ces
évolutions fortement médiatisées, une révolution a eu lieu qui, malheureu-
sement, n’a pas été suffisamment pris en compte par l’ensemble des pro-
fessionnels de la vision. C’est l’apparition des cycloplégiques d’action rapide
permettant au médecin en quelques minutes (soixante minutes au maximum)
de connaître la réfraction de base (qui, chez l’enfant, peut évoluer de façon
importante) avec un maximum de précision. Cette révolution permet enfin

ii
http://www.strabisme.net
au thérapeute de connaître la situation de son patient. Dire qu’il suffit de
prescrire cette réfraction pour que tous les problèmes soient réglés serait
une position qui ne prendrait pas en compte la complexité et la richesse des
possibilités adaptatives du patient, possibilités à laquelle il est nécessaire de
rajouter toutes les contraintes personnelles et sociales d’une telle correction.
Le thérapeute doit toujours évaluer ce qui est supportable ou non par son
patient, ce qui en vaut « le coup » et ce qui ne le vaut pas sur le plan de la
santé visuel. Mais ce serait faire peu de cas de la confiance que le patient lui
accorde si la seule réponse au trouble réfractif du patient était son confort !
(Que diable, un professionnel de la vision n’est pas un marchand de chaussures
ou il faut en tirer les conséquences !) La cycloplégie permet de préciser le lieu
à atteindre comme un phare éclaire le navigateur dans la nuit, mais elle ne dit
pas toujours le chemin pour y parvenir (les vents sont parfois contraires) et
s’il faut y parvenir (mais, grâce à la presbytie, tous y parviendront. En fait, ce
n’est qu’une question de temps). Tout ceci est de la responsabilité du théra-
peute : « grandeur et servitude de la condition médicale ». Mais si soustraire
serait cantonné le thérapeute à un rôle de technicien qui serait lourdement
sanctionné par les patients.
Les références de cet ouvrage sont les suivantes : « Auteurs ». « Titre ». In :
« La réfraction ». Ed A & J Péchereau. Nantes, 2006, « pages ».
Les opinions émises dans le présent ouvrage doivent être considérées
comme propres à leurs auteurs et que l’éditeur n’entend leur donner aucune
approbation ou improbation.
NB. Les erreurs ou les fautes étant consubstantielles à l’exercice de l’édition,
n’hésitez pas à les signaler au webmaster par l’intermédiaire du site : http://
www.strabisme.net ou en écrivant à : webmaster@strabisme.net

iii
http://www.strabisme.net
Table des matières
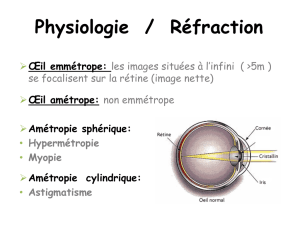
L’optique de l’œil .......................................... 4
André Roth
La réfraction de l’œil 4
Définition 4
La lentille convergente de l’œil 4
L’œil emmétrope et l’œil amétrope 4
À propos de l’accommodation 5
L’évolution de la réfraction au cours des
premières années de la vie 6
L’amétropie sphérique 6
L’astigmatisme 6
Évolution de la réfraction chez l’enfant 7
Les amétropies sphériques .......................... 8
André Roth
L’hypermétropie 8
Définition 8
La vision de l’œil hypermétrope 8
L’évolution de l’hypermétropie 9
La correction de l’hypermétropie 9
La myopie 9
Définition 9
La vision de l’œil myope 9
L’évolution de la myopie 10
La correction de la myopie 10
L’astigmatisme ............................................ 11
André Roth
Définitions 11
La vision de l’œil astigmate 12
La correction de l’astigmatisme 12
L’anisométropie .......................................... 13
André Roth
Définition de l’anisométropie 13
Les types d’anisométropie 13
Anisométropie et aniséïconie 13
Les conséquences de l’anisométropie 13
La place de la réfraction en orthoptique .. 15
André Roth
L’amétropie chez l’enfant strabique 15
La mesure de la réfraction chez le jeune
enfant 15
La correction optique (CO) : quand et dans
quels cas ? 15
Quand prescrire la correction optique totale ?
15
Quand et dans quels cas la CO totale est-elle
nécessaire, oui ou non ? 15
Sur ou sous-corrections 16
La mesure objective de la réfraction ......... 20
André Roth
La skiascopie 20
Comprendre le principe de la skiascopie 20
Pratiquer de la skiascopie 22
Première orientation, sans placer de lentille
devant l’œil examiné 22
Détermination de l’amétropie sphérique 22
Détermination de l’astigmatisme 23
Déduction selon la distance de l’examinateur
23
Précision de la skiascopie 24
Quelles valeurs prescrire 24
Auto-évaluation des connaissances 24
Que pouvez-vous conclure pour l’œil que vous
examinez en skiascopie ? 24
Quelle est la valeur de l’amétropie ? 24
Comment vérifiez-vous la valeur de l’amétropie
sphérique ? 25
Vous avez mesuré une amétropie de -1,0 ∂ à
100° et de +3,0 ∂ à 10° 25
La kératométrie selon Javal 26
Le principe de la kératométrie 26
Pratiquer la kératométrie 27
La réfractométrie 28
La réfractométrie manuelle 28
La réfractométrie automatique 28
Recommandations pratiques 29
Vérification subjective des valeurs mesurées
chez les enfants 29
Vérification objective des valeurs mesurées
chez les enfants 29
Vérification des lunettes chez les enfants 29
La détermination subjective de la réfraction
30
André Roth
Lignes directrices générales de la
détermination subjective de la réfraction 30
Première étape 30
Deuxième étape 30
Troisième étape 30
Quatrième étape 30
Les amétropies sphériques 30
La détermination de la sphère 30
Le cas particulier de la correction de la myopie
forte 31
L’astigmatisme 32
Technique de la réfraction subjective 32
Vérification objective de l’axe d’un
astigmatisme 34
La première correction d’un astigmatisme 34
La méthode du cylindre croisé de Jackson 35
Comment corriger l’anisométropie, pourquoi,
quand ? 37
Petite ou moyenne anisométropie ou
anisoastigmatisme 37
Anisométropie ou anisoastigmatisme fort 38
L’anisométropie provoquée 38
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
 145
145
 146
146
 147
147
 148
148
 149
149
 150
150
 151
151
 152
152
 153
153
 154
154
 155
155
 156
156
 157
157
 158
158
 159
159
 160
160
 161
161
 162
162
 163
163
 164
164
 165
165
 166
166
 167
167
 168
168
 169
169
 170
170
 171
171
 172
172
 173
173
 174
174
 175
175
 176
176
 177
177
 178
178
 179
179
 180
180
 181
181
 182
182
 183
183
 184
184
 185
185
 186
186
 187
187
 188
188
 189
189
 190
190
 191
191
 192
192
 193
193
 194
194
 195
195
 196
196
 197
197
 198
198
 199
199
 200
200
 201
201
 202
202
 203
203
 204
204
 205
205
 206
206
 207
207
 208
208
 209
209
 210
210
 211
211
 212
212
 213
213
 214
214
 215
215
 216
216
 217
217
 218
218
 219
219
 220
220
 221
221
 222
222
 223
223
 224
224
 225
225
 226
226
 227
227
 228
228
 229
229
 230
230
 231
231
 232
232
 233
233
 234
234
 235
235
 236
236
 237
237
 238
238
 239
239
 240
240
 241
241
 242
242
 243
243
 244
244
 245
245
 246
246
 247
247
 248
248
 249
249
 250
250
 251
251
 252
252
 253
253
 254
254
 255
255
 256
256
 257
257
 258
258
 259
259
 260
260
 261
261
 262
262
1
/
262
100%