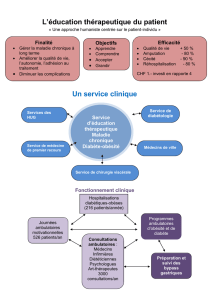
Organisation et financement des soins

ORGANISATION DES SOINS ET
MODES DE PAIEMENT
INNOVANTS DANS LES PAYS
DE L’OCDE
Valérie Paris, OCDE
Rencontres du G5 Santé, Paris, le 5 octobre 2015

LES RÔLES RESPECTIFS DE
L’HÔPITAL ET DES PRESTATAIRES
AMBULATOIRES, SELON LES
DÉPENSES DE SANTÉ

Part des hospitalisations et des soins
ambulatoires dans les dépenses de santé
Note: Les pays sont classés selon la part de soins curatifs et de réadaptation dans les dépenses courantes de santé.
* Se réfère aux soins curatifs et de réadaptation dans les établissements hospitaliers et de soins de jour.
** Inclut les soins à domicile et les services auxiliaires.
1. Aux Etats
-Unis, les soins en milieu hospitalier facturés par des médecins indépendants sont inclus dans les soins ambulatoires.
Source:
Statistiques de l'OCDE sur la santé 2015, http://dx.doi.org/10.1787/health-data-fr.
26 26 18 28 30 31 36 32 35 42
25 28 28 28 28 35 30 30 29 24 28 23 29 22 22 21 29 32
48 46 52 40 37 36 30 32 29 21
37 35 34 33 33 25 30 28 30 35 30 34 28 34 34 35 25 22
2865946915
19
23 24
12 19 12 20 10 14 4
25 29
14 14 22 26
20 15 13 22 16 23 24 22 16 32 23
12 10
20 13 20
16
24 20 36 33
13 11
20 22
30
16 12
4511 5865464545668488555310 814 78
0
10
20
30
40
50
60
70
80
90
100
%Soins hospitaliers* Soins ambulatoires** Soins de longue durée Biens médicaux Services pour la collectivité
Les dépenses de santé par fonction, 2013

Dépenses d’hospitalisation et de soins
ambulatoires par habitant
0
500
1000
1500
2000
2500
3000
3500
Dépenses de soins curatifs et de réadaptation par habitant, en US$ PPA
Hospit. complète Hospit.de jour Soins ambulatoires (hors dentaires) Soins à domicile
Source: Statistiques de l'OCDE sur la santé 2015,

Évolutions contrastées des dépenses
d’hospitalisation et de soins ambulatoires
-2.0%
-1.0%
0.0%
1.0%
2.0%
3.0%
4.0%
5.0%
6.0%
7.0%
8.0%
Taux de croissance annuel moyen des dépenses réelles par habitant, 2007-2012
Hospitalisations (complètes et partielles) Soins ambulatoires (hors dentaires)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%