Equipement des services de gériatrie en défibrillateur semi

AVIS DU COMITE D’ETHIQUE N° 1
11 janvier 2007
Equipement des services de gériatrie en défibrillateur semi-automatique
Les patients hospitalisés peuvent présenter diverses complications au cours de leur
séjour et en particulier un arrêt cardio-respiratoire. En 2004, une conférence d'experts a publié
des recommandations afin d'organiser la prise en charge des urgences vitales intra
hospitalières. Il est conseillé d’équiper tous les services hospitaliers en matériel de premier
secours comprenant un défibrillateur semi-automatique (DSA) A l’occasion de la mise place
de ces équipements au Centre Hospitalier de Bourg en Bresse, le comité d’éthique a été
interrogé sur l’opportunité d’équiper les services de gériatrie en DSA.
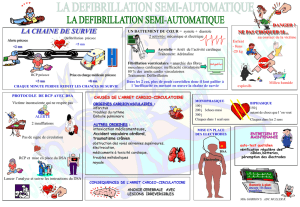
Les DSA sont utilisés depuis 1950. Cummings a montré en 1991 que le pronostic d’un
patient ayant présenté un arrêt cardio-respiratoire était corrélé aux facteurs suivants :
présence d’un témoin qui peut donner l’alerte, présence d’une fibrillation ventriculaire à la
prise en charge, réalisation d’une réanimation cardio-pulmonaire et d’une défibrillation
précoce. L’utilisation d’un DSA permet d’améliorer les chances de survie en cas d’arrêt
cardio-respiratoire. L'utilisation des DSA par les non-médecinss s'est développée dans un
premier temps dans les pays anglo-saxons puis en France. Deux décrets pris en 1999 et 2000
ont fixé les règles et les personnes habilitées à les utiliser.
La pratique d’une réanimation cardio-respiratoire chez une personne âgée peut paraître
déraisonnable et être qualifiée d’acharnement thérapeutique. Plusieurs travaux ont montré que
l'âge pris isolément n'est pas un facteur important mais que la présence et/ou la gravité d'une
pathologie chronique associée et/ou la perte d'autonomie sont des critères prépondérants.
Les membres du comité d’éthique pensent que le matériel de premier secours doit être
disponible dans tous les services de gériatrie mais que la décision de pratiquer une
réanimation cardio-pulmonaire ne doit pas être automatique. La décision de réanimer ou de ne
pas réanimer doit être prise au cas par cas, selon l’état du patient. La réflexion éthique doit
anticiper la survenue d’une complication. L'indication de ne pas réanimer un patient doit être
établie par l’équipe médicale en concertation avec le patient, sa famille et l'équipe soignante.
Cette décision doit être consignée dans le dossier médical. Si ce point n’a pas été abordé, le
dossier médical doit comporter tous les éléments pour permettre à l'équipe d’intervention de
prendre une décision de limitation de soins. Si aucune information n'est disponible
immédiatement la réanimation cardio-pulmonaire doit être entreprise.
1
/
1
100%