Indications

PRISE EN CHARGE D’UN
TROUBLE ANXIEUX
GENERALISE CHEZ L’ADULTE

TRAITEMENTS MEDICAMENTEUX
Antidépresseurs (ADP) :
•Certains inhibiteurs sélectifs de la recapture de la sérotonine (ISRS : citalopram, escitalopram,
paroxétine) et certains inhibiteurs de la recapture de la sérotonine et de la noradrénaline (IRSNA)
recommandés en 1ére intention
•Antidépresseurs tricycliques : efficaces dans certains TA, mais avec plus d’EI que ISRS ou IRSNA. A
n’utiliser qu’après non-réponse ou mauvaise tolérance aux TRT de 1ére intention
•Surveillance +++ si trouble bipolaire associé
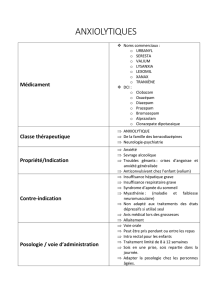
Anxiolytiques :
•Benzodiazépines (BDZ) indiquées si contrôle rapide de l’anxiété crucial
•Autres molécules à effet anxiolytique utilisables : hydroxyzine (sédatif), buspirone
•BZD ou hydroxyzine : hors TRT de fond ; en revanche, utilisables pour des périodes courtes
d’exacerbation anxieuse
TCC et médicaments : efficacité globalement équivalente en phase aiguë. Association non
recommandée
Nombreuses molécules évaluées dans le TAG, AMM dans l’indication « anxiété généralisée » :
seulement paroxétine, escitalopram, venlafaxine, buspirone, prégabaline
Choix du médicament : selon âge du patient, réponse aux TRT antérieurs, risque de surdosage
volontaire ou accidentel, tolérance et préférences du patient
• Toute prescription d’un produit hors AMM s’effectue sous la seule responsabilité du prescripteur, qui
doit en informer spécifiquement le patient
•Toujours suivre les recommandations du résumé des caractéristiques du produit (notice et Vidal, site
de l’Afssaps), et respecter les modalités de surveillance

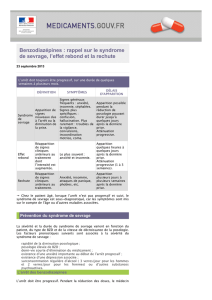
TRAITEMENT AU LONG COURT:
ANTIDÉPRESSEURS (ADP)
Certains inhibiteurs sélectifs de la recapture de la sérotonine (ISRS : citalopram,
escitalopram, paroxétine) et certains inhibiteurs de la recapture de la sérotonine et
de la noradrénaline (IRSNA : venlafaxine) :
•Recommandés en 1ére intention dans l’un ou l’autre des 5 types de troubles
anxieux (TA)
•Aggravation de l’anxiété, agitation ou, rarement, idées suicidaires possibles en
début de traitement (TRT) Surveillance initiale étroite nécessaire
•Effets indésirables (EI) : insomnies, nausées, dysfonction sexuelle, prise de
poids
•Pas de dépendance physique, même si TRT long
•Si arrêt brutal (non recommandé) : possible syndrome de sevrage avec
vertiges, insomnies, syndrome pseudo-grippal
Antidépresseurs tricycliques :
•Efficaces dans certains TA
•Plus d’EI que ISRS ou IRSNA. A n’utiliser qu’après non-réponse ou mauvaise
tolérance aux TRT de 1ére intention

Première intention, dans le TRT au long cours
Si pas d’amélioration après 6 semaines : augmenter les doses puis
au bout de 12 semaines choisir un autre TRT (venlafaxine = IRSNA)
En cas d’échec des TRT de première intention : proposer la
clomipramine (hors AMM).
En cas d’échec : avis du psychiatre
Service médical rendu (SMR) important de la classe thérapeutique :
•Efficace dans le contrôle des signes psychiques d’anxiété du TAG dans
les TRT de 28 semaines (grade A).
•Effet anxiolytique moins net dans les TRT de 8 semaines (grade B).
•Effet anxiolytique débutant entre la 1ère et la 3ème semaine de TRT (grade
A) : prévenir la survenue de nouvelles attaques de panique, mais sans
effet sur la crise elle-même, une fois déclenchée
INHIBITEURS SÉLECTIFS
DE LA RECAPTURE DE LA SÉROTONINE (ISRS)

PAROXÉTINE
ISRS, de première intention
Molécule bien évaluée à court terme (8 à 12 semaines) et à long terme (1 an).
DEROXAT 20 mg comprimé, DEROXAT 20 mg/ml solution buvable et ses
génériques ;
DIVARIUS 20 mg, comprimé.
Posologie recommandée : 20 mg par jour. Pour les patients qui ne répondent
pas à la posologie de 20 mg dans un délai de 2 semaines, par palier de 10 mg
possible (dose maximale de 50 mg/jour) selon réponse clinique et tolérance.
En prévention des attaques de panique : 40 mg/jour, à débuter à dose faible, 10
mg/jour et par palier de 10 mg possible (dose maximale de 60 mg/jour) selon
réponse clinique et tolérance.
Chez le sujet âgé : ne pas dépasser 40 mg/ jour
Insuffisance hépatique et rénale : se limiter à l’utilisation des doses les plus
faibles dans la fourchette thérapeutique proposée
Indications :
•épisode dépressif majeur
•troubles obsessionnels compulsifs
•trouble panique, avec ou sans agoraphobie
•trouble anxiété sociale/phobie sociale
•trouble anxieux généralisé, évoluant depuis au moins 6 mois
•état de stress post-traumatique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%