comment je traite l`insuffisance cardiaque chronique

COMMENT JE TRAITE L’INSUFFISANCE CARDIAQUE
CHRONIQUE ?
Docteur BAUDET Mathilde, Cardiologie, Hôpital Lariboisière
L’insuffisance cardiaque est reconnue comme un problème de santé publique, tant en termes
de morbidité, de mortalité, que de coût pour la société.
Pourtant, des interventions efficaces existent, qu’elles soient médicamenteuses, basées sur
l’implantation de dispositifs médicaux ou sur l’éducation des patients sur les règles hygiéno
diététiques à appliquer.
Ce traitement fait l’objet de recommandations, dont les dernières de la Société Européenne de
Cardiologie en 2012 et si le traitement de l’insuffisance cardiaque à FEVG altérée est
maintenant bien codifié, reposant sur une polythérapie médicamenteuse, des règles hygiéno-
diététiques et d’éventuelles prothèses rythmiques, le traitement de l’insuffisance cardiaque à
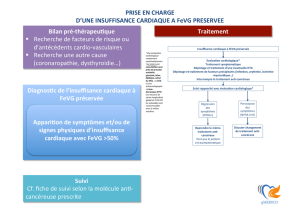
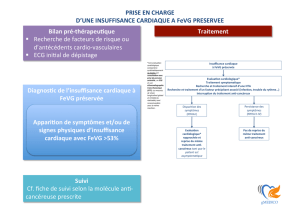
FEVG préservée est beaucoup moins bien codifié et de nombreux traitements sont à l’essai
dans cette indication.
I. LE TRAITEMENT MÉDICAMENTEUX
1. Traitement de l’insuffisance cardiaque à FEVG altérée (FEVG < 40 %)
Le traitement de l’insuffisance cardiaque vise à lutter contre les mécanismes
physiopathologiques d’adaptation mis en œuvre en cas d’insuffisance cardiaque pour assurer
un maintien du débit cardiaque à cours terme mais dont les effets, délétères à long terme ont
bien été montrés.

LES IEC/ARAII
Depuis la fin des années 80, et les premières études montrant leur efficacité en terme de
morbi-mortalité, les IEC sont indiqués en première intention dans l’insuffisance cardiaque à
FEVG altérée. Aujourd’hui, ils sont recommandés chez tous les patients avec une FEG <40%.
Sur le plan physiopathologique, les IEC s’opposent à l’activation du système rénine-
angiotensine dans l’insuffisance cardiaque. Ils ont un effet vasodilatateur en inhibant la
transformation de l’angiotensine 1 en angiotensine 2. Ils diminuent également la rétention
hydrosodée en inhibant la sécrétion d’aldostérone, enfin, ils ont en effet anti remodelage en
limitant la dilatation ventriculaire gauche.
Leur introduction doit être précoce, dès le diagnostic de l’insuffisance cardiaque. Des
précautions sont à prendre chez les patients insuffisants rénaux, surtout si le DFG est
inférieur à 30ml/min/m2, mais ce traitement n’est pas contre indiqué dans cette population.
On débutera à faible dose et on doublera la dose tous les 15 jours. Ce délai pourra être
diminué à 1 semaine selon la tolérance du patient sur le plan tensionnel et sur le plan rénal.
Un contrôle de la fonction rénale et de la kaliémie est nécessaire chez tous les patients, 15
jours après l’introduction du traitement et 15 jours une fois la dose maximale tolérée atteinte
(une augmentation de 30% de la créatinine est tolérée).
Les ARAII sont recommandées en alternative aux IEC en cas d’intolérance aux IEC (toux).
Leur mode d’introduction et leur surveillance sont identiques aux IEC.
LES BETABLOQUANTS
Longtemps contre- indiqués dans l’insuffisance cardiaque, l’efficacité des bétabloquants en
terme de morbidité et de mortalité est bien démontrée dans différentes études randomisées
dans l’insuffisance cardiaque à FEVG altérée. Ils sont en effet recommandés chez tous les
patients avec une FEVG <40%.
Sur le plan physiopathologique ils s’opposent à la stimulation sympathique qui existe dans
l’insuffisance cardiaque par inhibition des récepteurs béta adrénergiques et produisent une
amélioration de la fraction d’éjection avec remodelage inverse.
Leur introduction se fait en période stable (en dehors de toute décompensation), et leur
augmentation est progressive jusqu’à la dose maximale tolérée. On débutera donc par de
faibles doses puis on pourra doubler la dose tous les 15 jours si la pression artérielle, la
fréquence cardiaque et la tolérance fonctionnelle le permettent. Il est important de souligner

que la bronchopathie chronique obstructive n’est pas une contre-indication au traitement
béta-bloquant. Le nébivolol étant le plus cardiosélectif pourra être privilégié chez ces patients.
Les bétabloquants testés et recommandés dans l’insuffisance cardiaque sont le Bisoprolol, le
Carvedilol, le Nébivolol et le Méetoprolol.
Tableau : Traitements utilisés dans l’insuffisance cardiaque et mode d’utilisation
LES AGONISTES DES RÉCEPTEURS AUX MINÉRALOCORTICOÏDES
C’est à partir que les années 2000 que les agonistes des récepteurs aux minéralo-corticoides
ont démontré leur efficacité dans l’insuffisance cardiaque [4]. Ils sont indiqués en cas de
persistance d’une dyspnée stade II-IV de la NYHA et d’une FEVG <35% malgré un traitement
bien conduit par IEC et bétabloquants.
Ils sont contre indiqués en cas d’insuffisance rénale avec DFG <30ml/min/m2, ou une
hyperkaliémie au delà de 5mmol/l. Leur introduction se fait à faible dose. On pourra doubler
la dose après 4 à 8 semaines de traitement selon la tolérance rénale, potassique et
tensionnelle.
En raison d’un risque d’hyperkaliémie et d’insuffisance rénale, un contrôle de la fonction
rénale et de la kaliémie sera réalisé à 1 et 4 semaines après l’introduction ou l’augmentation
des doses, puis à 2, 3, 6, 9, et 12 mois puis tous les 3 mois.

En cas d’hyperkaliémie supérieure à 5.5 mmol/l, ou de diminution du DFG inférieur à 30
ml/min/m2, une diminution de dose de moitié sera nécessaire.
En cas d’hyperkaliémie supérieure à 6 mmol/l, ou de diminution du DFG inférieur à 20
ml/min/m2, le traitement sera arrêté.
LES DIURETIQUES
Traitement symptomatique de l’insuffisance cardiaque, ils sont indiqués chez tout patient
symptomatique/congestif quelque soit la FEVG. Leur effet sur la morbi- mortalité n’a jamais
été étudié mais ils sont le traitement indispensable pour traiter la congestion due à
l’insuffisance cardiaque.
Les 2 traitements utilisés sont les diurétiques de l’anse et les diurétiques thiazidiques
Les diurétique de l’anse
Le but de ce traitement est de maintenir une volémie normale avec une adaptation des doses
au fil du temps selon l’importance de la congestion.
Au-delà d’une dose de furoséemide à 40mg/j, au moins deux prises/jour sont plus efficaces
qu’une seule. En cas d’insuffisance rénale (clairance < 30-50ml/min), il est nécessaire
d’augmenter les doses. Le Lasilix furosémide LP 60mg est à éviter car peu efficace dans cette
indication.
Ce traitement nécessite une surveillance clinique de la volémie, de la kaliémie (risque
d’hypokaliémie) et de la fonction rénale. La disparition des signes congestifs doit primer sur la
fonction rénale. En effet, une fois le poids sec du patient atteint, le risque en cas de déplétion
trop importante sera la déshydratation, puis l’insuffisance rénale aigue fonctionnelle.
Les diurétiques thiazidiques
Avec une durée d’action plus longue et un effet diurétique moins adapté pour obtenir une
diurèse abondante, ils ne sont pas la classe des diurétiques de première intention dans
l’insuffisance cardiaque.
Cependant, ils sont tout de même utilisés en cas de congestion résistante aux diurétiques de
l’anse, du fait d’un effet synergique avec ces derniers. Leur utilisation est doncCette
association devrait être le plus souvent transitoire.

Il sera nécessaire de surveiller la kaliémie et la fonction rénale. Ils sont moins efficace en cas
d’insuffisance rénale avec DFG < 30ml/min
LES AUTRES TRAITEMENTS
Ivabradine
L’ivabradine est un inhibiteur des canaux potassiques IfF présent dans le nœud sinusal, et est
donc un bradycardisant pur. L’étude SHIFT a montré une réduction des hospitalisations pour
insuffisance cardiaque sans impact sur la mortalité totale [5]. Il est indiquée chez des patients
avec une dyspnée persistante stade II-IV de la NYHA, en rythme sinusal seulement, en cas de
fréquence cardiaque ≥ 70bpm malgré un traitement bien conduit par IEC, antialdostérone et
bétabloqueurs à dose maximale tolérée (ou en cas de mauvaise tolérance de ces derniers).
Digoxine
Traitement historique de l’insuffisance cardiaque, son indication a été reléguée depuis l’arrivée
des bétabloquants en raison d’un bénéfice modeste et d’un index thérapeutique étroit avec un
risque important de toxicité. Elle reste indiquée chez les patients symptomatiques en AC/FA
avec une cadence ventriculaire rapide ou en rythme sinusal avec une FEVG <45% et une FC
restant ≥ 70bpm malgré les bétabloqueurs.
Ce traitement est introduit à la dose de 0.25mg/jour mais cette dose sera diminuée de moitié
en cas d’insuffisance rénale, ou chez les patients âgés. Une digoxinémie sera réalisée afin
d’adapter les doses après 1 mois de traitement ou en cas de signes de surdosage.
LES TRAITEMENTS CONTRE INDIQUÉS
Les inhibiteurs calciques, hormis l’aAmlodipine sont contre- indiqués dans l’insuffisance
cardiaque du fait de leur effet inotrope négatif.
L’association d’un ARAII à un traitement combiné par IEC et un antagoniste des récepteurs
aux mineralocorticoides est contre indiquée du fait d’un risque d’insuffisance rénale et
d’hyperkaliémie.
LES TRAITEMENTS DES COMORBIDITES : LA CARENCE MARTIALE
L’anémie et en particulier la carence martiale sont associées à une baisse de la capacité à
l’effort et à une hausse de la morbidité et de la mortalité dans l’insuffisance cardiaque..
Plusieurs essais ont montré un bénéfice du fer injectable chez les patients insuffisants
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%