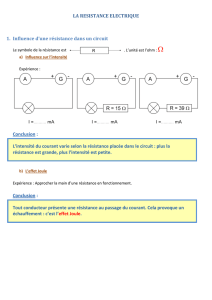
Brochure complète "En pratique"

Service de Chirurgie digestive du CHR de la Citadelle
Informations sur la
Chirurgie de l’obésité
Pour être en bonne santé, il faut manger sainement et bouger.
La perte de poids suivra.
La chirurgie n’est qu’une aide pour prendre de bonnes
habitudes.
Ce texte n’a pour but que d’être un rappel, un résumé des informations sur la
chirurgie de l’obésité au CHR de la Citadelle. Il n’est pas exhaustif, toutes les
conséquences et implications de cette chirurgie ne peuvent être résumées ici. Ce qui
compte réellement, ce sont, bien entendu, les informations échangées lors des
consultations.

2
Table des matières :
1. Introduction
a) Définition de l’obésité, BMI
b) Pourquoi perdre du poids
c) Comment perdre du poids
d) Critères pour la chirurgie/mise au point pré opératoire
e) Résultats en termes de perte de poids après chirurgie
f) Quelle opération ?
2. L’anneau ajustable
a) Technique
b) En pratique, avant l’opération
c) Après l’opération
d) Différentes complications peuvent survenir
e) Alimentation
f) Chirurgie réparatrice
3. Le by-pass gastrique
a) Technique
b) En pratique, avant l’opération
c) Après l’opération
d) Complications
e) Chirurgie réparatrice
f) Cas particulier : reprise d’une gastroplastie
4. La sleeve gastrectomie
a) Technique
b) En pratique, avant l’opération
c) Après l’opération
d) Complications
e) Chirurgie réparatrice
5. Résumé
6 . En pratique (Brochure séparée)

3
1. Introduction :
a. Qu’est-ce que l’obésité ? Qu’est-ce que le BMI ?
Depuis 1997, l’OMS (Organisation Mondiale de la Santé) reconnaît l’obésité comme
une maladie chronique.
L’obésité se caractérise par une accumulation excessive de graisse. La norme varie
avec l’âge et le sexe. Mesurer l’importance de la masse graisseuse est cependant
difficile et nous utilisons, en pratique, l’IMC (Indice de Masse Corporelle).
Calcul de l’IMC, appelé en anglais BMI « Body Mass Index » :
IMC = poids (en kg)/taille² (en mètre²)
Exemple : si vous mesurez 1m65 et pesez 120 kg, votre BMI est de 44 :
120 / 1,65²= 44 kg/m².
Cette mesure a été, historiquement, mise au point par les assurances. Elles ont
remarqué que les personnes dont l’indice de masse corporelle était situé entre 18,5
et 25 kg/m² sont celles qui ont la meilleure espérance de vie. Autrement dit, plus
l’écart par rapport à cette norme est important, plus les risques pour la santé
augmentent.
Au-delà de 30 kg/m², on parle d’obésité et au-delà de 40 kg/m²d’obésité
« morbide »( morbide= qui entraîne des maladies).
En 2004, il ressort d’une étude nationale que 44% des adultes belges sont en
surcharge pondérale (IMC>25) ; que 13% des adultes belges sont obèses (IMC>30)
et que 0,9% ont une obésité « morbide ».

4
b. Pourquoi perdre du poids ?
L’obésité favorise l’apparition de différentes pathologies :
- diabète
- affections cardio-vasculaires telle que l’hypertension artérielle
- apnées du sommeil
- troubles lipidiques
- arthrose (genou, dos, hanche,..)
- infertilité
- certaines formes de cancer
- ….
Cette liste n’est malheureusement pas complète.
De plus, peuvent survenir de nombreux autres problèmes :
- sociaux : difficultés sur le lieu du travail, regard des autres…
- familiaux : difficultés pour faire du sport en famille, suivre ses enfants,
habillement,...
- psychologiques : image de soi, troubles du comportement alimentaire,…
Ce n’est pas, évidemment, une obligation de perdre du poids pour un obèse.
Cependant, le risque d’avoir une maladie favorisée par l’obésité (diabète,
hypertension, apnée du sommeil, mal de dos,…) diminue avec une perte de poids
d’au moins 10% de l’excès de poids.
Cela ne signifie pas que ces maladies disparaissent obligatoirement et entièrement
avec une perte de poids. Cependant, il est prouvé que la perte de poids améliore
l’évolution de ces maladies.
c. Comment perdre du poids ?
Il faut essayer de maigrir de façon définitive et éviter ainsi un poids qui évolue en
dent de scie. En effet, cette évolution fréquente du poids dite « en yo-yo »soumet le
corps à différents stress. Cette évolution en yoyo est moins bonne pour la santé que
celle d’une courbe de poids stable même trop élevée.
Il vaut mieux, par conséquent, trouver le moyen de maigrir et ce, de façon définitive,
stable.

5
Pour cela, il n’y a pas de secret :
Il faut manger peu,
manger des aliments peu caloriques et variés,
bouger plus
et toute sa vie !
Les régimes considérés comme limités dans le temps doivent être oubliés. Si à l’arrêt
du régime, l’alimentation est reprise comme avant le régime, tout l’excès de poids, et
même peut-être plus, sera repris.
Il n’y a pas d’autre choix : pour perdre du poids, il faut changer sa façon de vivre
définitivement.
Pour cela, il n’est pas obligatoire de se faire opérer…les techniques classiques de
régime doivent avant toute décision chirurgicale être sérieusement essayées.
Mais changer sa façon de vivre est très difficile et c’est pour cette raison que,
souvent, nos patients se renseignent sur la chirurgie de l’obésité. En effet, ces
opérations peuvent aider à modifier la façon de s’alimenter. Il s’agit actuellement du
seul traitement réellement efficace et à long terme contre l’obésité morbide.
Pour être bien aidé par sa chirurgie, il faut comprendre quel est le problème
alimentaire à combattre (une préparation avec le médecin traitant, la diététicienne, la
psychologue est indispensable). La chirurgie n’est qu’une arme contre l’obésité. Il
faut donc apprendre comment elle fonctionne, ce qu’on peut en attendre afin de s’en
servir de façon efficace.
Changer sa façon de vivre après chirurgie est donc possible. Un suivi, un soutien,
une préparation sont réalisés par le centre de la nutrition à Sainte Rosalie qui
propose un encadrement psychologique, nutritionnel, médical pour aider à vaincre
l’obésité.
Ce centre peut également soutenir une personne non opérée.
d. A qui s’adresse la chirurgie ? Mise au point pré opératoire.
La chirurgie ne s’adresse pas à tous. Les critères d’inclusion sont stricts.
En effet, cette chirurgie n’est pas sans risque ni sans inconvénient (ils seront détaillés
plus loin). Il ne faut pas proposer cette chirurgie à une personne qui n’a pas de
pathologie importante liée à son obésité. Autrement dit, il ne faut pas qu’il y ait plus
de risques à opérer une personne que de la laisser avec son excès de poids. Il faut
également et surtout avoir la conviction que la chirurgie va réussir à l’aider.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
1
/
35
100%