Mise en place d`une Plateforme Interactive Médecins Patients santé

Mise en place d’une Plateforme Interactive
Médecins Patients santé (PIMPS)
Etude multicentrique randomisée de télémédecine
Etude multicentrique randomisée de télémédecine
avec Automesure d’un Biomarqueur à domicile
P Jourdain,; F.E.S.C
Unité thérapeutique d’insuffisance cardiaque
Département d’éducation thérapeutique
Université Paris Descartes, CH R Dubos Pontoise France

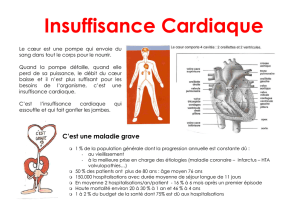
Une cible: l’insuffisance cardiaque chronique.
• Maladie qui correspond à une diminution de la
puissance fonctionnel cardiaque (cœur trop rigide:
Ins cardiaque à fraction d’éjection préservée ou
moins puissant: Ins cardiaque systolique).
• Maladie fréquente 10% de la population > 70 ans.
•
Maladie méconnue mais grave… 30% de survie a 5
•
Maladie méconnue mais grave… 30% de survie a 5
ans et 36-50% de ré hospitalisations dans les 6 mois
pour IC, 112% d’hospitalisations toutes causes.
• Maladie coûteuse: 1% des couts du NHS à 60% liées
aux hospitalisations.
• 30% des hospitalisations évitables par une réactivité
optimale.
Donc une cible de choix pour la télémédecine.

L’IC une maladie disposant de nombreux
marqueurs
• Cliniques:
– Variation de poids
– Signes cliniques (essouflement, oedemes)
– Pression artérielle
– Saturation en oxygène
•
Electrocardiographiques
•
Electrocardiographiques
– (rythme cardiaque,…)
• Echographiques
• Biologiques
– natrémie
– créatininémie,
– peptides natriurétiques (BNP, NT pro BNP)

L’idéal est un suivi « temps réel » de
paramètres.
• De suivi:
– Pour réagir tôt et donc éviter des décompensations.
– Pour identifier rapidement les problèmes rythmiques
– Pour analyser plus aisément les paramètres
fonctionnels.
– Pour limiter les déplacements de patients (je cite…)
• De paramètres validés et utiles
– Peu variables et avec une méthode de recueil simple
– avec des seuils de décision identifiés
– Avec une possibilité de thérapie d’évitement

En telemonitoring comme en
télémédecine, il y a beaucoup de choses
différentes.
• Support téléphonique
• Appel systématique
•
Suivi clinique plus rappels
•
Suivi clinique plus rappels
• Suivi de paramètres rythmiques
• Suivi de paramètres de poids, de tension,
d’activité.
• Suivi de paramètres exotiques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
1
/
39
100%