Thomas G. Prendre en charge l`état d`agitation. Médecine et Armées

Mise au point
médecine et armées, 2010, 38, 5, 435-441 435
Prendre en charge un état d’agitation.
Gérer un état d’agitation est une expérience potentiellement difficile. Négocier les soins, négocier l’acceptation des
traitements, prévenir un passage à l’acte tout en continuant à assurer la prise en charge des autres patients augmentent
considérablement la charge de travail et confrontent le médecin et le personnel soignant à une modification de la relation
habituelle soignant-soigné. Nous proposons dans cet article un guide clinique simple pour aider le praticien dans sa prise
de décision.
Mots-clés : Agitation. Situation de Crise. Urgences psychiatriques.
Résumé
The management of an agitated patient is a difficult experience. Negotiating care or treatment taking or preventing an
acting out while going on in ensuring other patients’ cares increases the work burden and may lead to counter-attitudes.
In this paper we propose a guideline to help practitioners with their decision making.
Keywords: Agitation. Crisis. Psychiatric emergency.
Abstract
Introduction.
L’agitation se définit en milieu médical comme une
perturbation du comportement moteur, psychique et
relationnel. Elle suscite une réaction d’intolérance de
l’entourage et du milieu (1). Dans les situations de crise,
ses conséquences peuvent être importantes par son effet
déstabilisant sur le groupe.
Prendre en charge un état d’agitation nécessite une
équipe formée et l’emploi de techniques spécifiques qu’il
faut savoir mettre en œuvre. Cet effort de soin est souvent
mal vécu pour plusieurs raisons. Il survient dans une
situation où la charge de travail est importante et change la
relation habituelle médecin-malade entraînant parfois la
mise en place de soins contraints. Le patient agité peut
mettre en péril la sécurité des personnels soignants et des
autres patients. L’état d’agitation est intriqué
fréquemment à des troubles somatiques posant le
problème de la hiérarchisation des prises en charge.
Nous proposons dans cet article, une revue sélective
des données récentes de la littérature, enrichie de notre
expérience clinique, pour aborder une approche simple et
pragmatique de la gestion des états d’agitation. Nous
situons volontairement notre intervention au moment de
la rencontre du patient, à savoir lors de ce temps de crise
où selon les premières mesures mises en œuvre, la
situation peut évoluer vers l’aggravation ou la résolution.
Nous terminons notre intervention par l’évocation des
questions pratiques et des spécificités propres à la
médecine d’unité.
Épidémiologie.
Les données que nous présentons ici sont issues
d’études épidémiologiques réalisées dans différents
services d’urgences. Si elles sont difficilement
généralisables à l’ensemble des situations qui
confrontent le clinicien à la gestion d’un état d’agitation,
elles offrent une première caractérisation clinique des
patients agités.
Les états d’agitation représentent environ 1 % des
passages aux urgences (2-4). Les étiologies parfois
intriquées sont psychiatriques (62 %), organiques (25 %),
toxiques (25 %). Ils concernent légèrement plus souvent
G. THOMAS, médecin principal, praticien certifié. E. LE PAPE, médecin, praticien
confirmé. E. PY-LEROY, médecin, praticien certifié. G. TOURINEL, médecin
chef, praticien certifié.
Correspondance : G. THOMAS service de psychiatrie de l’HIA BÉGIN,
69 avenue de Paris – 94163 Saint Mandé Cedex.
E-mail : [email protected]
G. Thomasa, E. Le Papeb, E. Py-Leroyb, G. Tourinelb.
a
Service de psychiatrie, HIA Bégin, 69 avenue de Paris – 94163 Saint-Mandé Cedex.
b
Service de psychiatrie, HIA R. Picqué, CS 80002 – 33882 Villenave d’Ornon Cedex.
THE MANAGEMENT OF AN AGITATED PATIENT.
Article reçu le 3 juillet 2008, accepté le 23 juin 2010.

les hommes que les femmes (61 vs 56 %) et leur fréquence
augmente chez les patients âgés. Chez les hommes,
l’agitation concerne plus fréquemment la tranche d’âge
des 25-35 ans alors que pour les femmes la répartition est
bimodale (25-35 ans et 75 ans et plus). Elle serait plus
fréquente la nuit et le week-end. La part des étiologies
psychiatriques décroît avec l’âge.
Clinique.
Nous proposons une clinique descriptive des états
d’agitation. Pour un premier repérage, il est habituel de
distinguer les états d’agitation cohérents dits réaction-
nels, symptômes d’une crise, et les états d’agitation
incohérents, symptômes d’une affection médicale ou
psychiatrique sous-jacente (5).
La rencontre avec les soins peut se faire de plusieurs
manières. L’agitation est parfois manifeste et peut
constituer un trouble à l’ordre public. Dans ce cas, ce sont
souvent les forces de l’ordre qui sont mobilisées en
première ligne. Parfois, c’est l’entourage qui accompa-
gne le patient. Sa demande qui peut sembler en décalage
avec la situation clinique est toujours à prendre en
compte. En effet, il occupe une place d’observateur
privilégié du patient et participe fréquemment à
l’acceptation ultérieure des soins.
Dans le cadre des agitations cohérentes, l’agressivité
est souvent au premier plan, caractérisée par des actes
de violence dirigée sur soi, sur les objets ou sur les
personnes. Une hyper vigilance inquiète peut s’observer.
Les gestes sont brusques, les réactions posturales
exagérées. La colère, l’angoisse, la frustration peuvent
dépasser les capacités de contrôle du sujet. L’impulsivité,
une mauvaise régulation émotionnelle, une faible
anticipation de la conséquence de ses actes sont
retrouvées comme facteurs favorisants (6,7). La
dimension relationnelle est manifeste. L’entourage peut
accentuer un vécu de colère ou de frustration ou favoriser
une théâtralisation des troubles.
Dans les états d’agitations incohérents, des conduites
de déambulation sont parfois observées. De brusques
variations de l’activité motrice non inscrites dans une
dimension relationnelle et qui surprennent par leur
bizarrerie, peuvent occuper le devant de la scène. Sur le
plan psychique, l’angoisse est souvent majeure. Elle
peut accompagner un vécu onirique et menaçant
contemporain d’une désorientation temporo-spatiale
et d’une hypovigilance dans les états confusionnels.
Elle est toujours présente quand le délire, qui vient
perturber la relation habituelle au monde du sujet,
provoque dans un vécu catastrophique ou sous l’influence
d’une commande hallucinatoire, un passage à l’acte
surprenant par son imprévisibilité, comme on l’observe
dans les moments aigus des schizophrénies. Elle est
souvent massive dans les états dépressifs sévères lorsque
la culpabilité s’associant à la certitude d’être inaccessible
à toute intervention thérapeutique vient entraîner
une opposition butée aux soins. Elle est parfois moins
repérable dans les états maniaques, masquée par la
familiarité et l’hypersyntonie qui peuvent cependant
rapidement évoluer vers l’agressivité, la colère, voire la
classique mais néanmoins rare fureur maniaque. La
dimension relationnelle est plus ou moins conservée.
Parfois l’entourage permet de maintenir un lien ténu
avec un sujet délirant.
Les complications évolutives des états d’agitation
peuvent être liées à l’agitation elle-même avec un risque
de passage à l’acte auto ou hétéro-agressif. Elles sont
également liées au processus étiologique sous jacent
qui doit être pris en charge de façon spécifique.
Diagnostic.
Faire le diagnostic d’un état d’agitation nécessite une
démarche médicale rigoureuse. Trois situations cliniques
sont habituellement différenciées (8).
Les troubles liés au sevrage ou à l’abus de substances
psychoactives sont fréquents. L’alcool, le cannabis sont
souvent évoqués. L’abus de cocaïne peut s’accompagner
d’une grande instabilité thymique, d’attaques de
panique, voire de délire paranoïde. Les opiacées ayant
une action habituellement sédative provoquent plutôt
des états d’agitation en cas de manque. L’interruption
ou l’abus d’un traitement médicamenteux ne doit pas
être négligé. Enfin, l’anamnèse et l’examen clinique
peuvent orienter vers des causes plus inhabituelles :
intoxication au monoxyde de carbone, prise récréative
de datura ou de psilocybine.
Les états d’agitation peuvent être secondaires à une
affection médicale qu’il faudra rechercher puisque le
traitement spécifique apaise l’agitation. Il peut s’agir de
troubles métaboliques (hypoglycémie, troubles ioniques,
hyperthyroïdie, hypercorticisme, hypo ou hypercapnie),
neuroméningés (épilepsie, hématome sous-dural,
hypertension intracrânienne, tumeur cérébrale),
infectieux (septicémie, neuropaludisme, encéphalite).
Parmi les causes psychiatriques, on considère que
30 % des demandes de soins sont liées à un moment
aigu d’une pathologie psychiatrique alors que pour
70 % des passages aux urgences, le symptôme est
témoin d’une crise sous-jacente (9-11). Les affections
délirantes sont souvent les plus spectaculaires. Les
manifestations d’impulsivité, d’intolérance à la
frustration et d’agressivité fréquentes dans certains
troubles de la personnalité sont, par leurs dimensions
relationnelles, les plus difficiles à gérer par les contre-
attitudes qu’elles suscitent.
Les étiologies peuvent être intriquées. Une douleur
intense, témoin de l’affection sous-jacente, entraîne une
angoisse qui peut être considérée comme insupportable
chez un patient particulièrement intolérant à la frustration
ou chez un patient âgé confus.
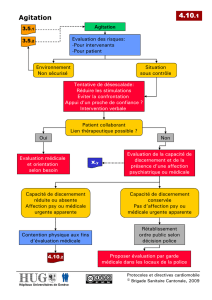
Conduite à tenir (Annexe 1).
Buts.
En préambule, nous dirons que la prise en charge de
l’agitation est une urgence avec un risque important
d’aggravation et de désorganisation des soins en cas de
retard thérapeutique. Les buts du traitement sont de
diminuer la dangerosité du patient tant pour lui-même
que pour son entourage, permettre une meilleure
acceptation des soins et faciliter le bilan étiologique.
436 g. thomas

Moyens.
L’abord relationnel permet dans de nombreux cas de
désamorcer une situation de crise (8). L’entretien avec le
médecin doit se dérouler dans un endroit calme, si
possible à l’écart de l’entourage mais non isolé pour
permettre une intervention rapide si nécessaire.
L’environnement doit être aussi sécurisant que possible,
sans objet pouvant être utilisé comme une arme. Cet
entretien se déroule en face à face, à une distance
raisonnable en ménageant un accès aisé à la porte en cas
de besoin. Le médecin se présente. Le ton doit être calme,
le vocabulaire simple, les phrases courtes. Le premier
contact vise à la fois à offrir une écoute pour permettre la
verbalisation des émotions et à aider le patient à retrouver
ses repères en insistant sur le caractère médical de
l’entretien. Il tend à obtenir une acceptation des soins et
des mesures diagnostiques et thérapeutiques. Le cadre est
énoncé avec précision, tout passage à l’acte doit être
clairement découragé et ses conséquences anticipées.
Les moyens médicamenteux sont de deux ordres. Ils
peuvent être spécifiques à visée étiologique en cas
d’agitation secondaire à une affection médicale, ou
psychotropes ayant pour cibles les symptômes les plus
fréquents dans les états d’agitation.
prendre en charge un état d’agitation 437
Agitation cohérente
Traitement médicamenteux
per os proposé
Bilan somatique
Évaluation psychiatrique
secondaire suivant le cas
Mesures relationnelle :
Installation dans un lieu
calme
Rappel du cadre
Invitation à la verbalisation
Agitation incohérente
Traitement médicamenteux recommandé
per os de préférence
BZD* si anxiété
Antipsychotique si délire
Solution buvable si opposition aux soins
IM plus contention si nécessaire dans
l’intérêt du patient en l’absence de la
capacité à consentir aux soins
Surveillance rapprochée de l’état psychique
du patient, des paramètres vitaux et des
complications éventuelles de la contention
Bilan étiologique prioritaire,
somatique puis psychiatrique
ANNEXE 1. Organigramme de prise en charge des états d’agitation.
*BZD : benzodiazépines.

Parmi les anxiolytiques, les benzodiazépines ont un
profil d’action, une tolérance et une rapidité d’action qui
en font des traitements de choix dans la prise en charge des
états d’agitation. Elles sont recommandées en traitement
adjuvant dans les affections médicales, mais également
en cas d’intoxication à une substance ou pour la prise en
charge des manifestations émotives et impulsives en cas
de troubles de la personnalité (12-14).
Les neuroleptiques classiques sont fréquemment utilisés
pour les patients présentant une symptomatologie
délirante. L’halopéridol reste une molécule de référence
dans les pays anglo-saxons (13, 14). Il est utilisé à une dose
variant de 10 à 15 mg. Au delà, le risque d’effets indésirables
augmente sans bénéfice clinique (15). La loxapine, un
neuroleptique polyvalent disponible en ampoule injectable
de 50 mg, est d’un usage courant en France (1, 3, 4). Enfin,
une phénotiazine telle la cyamémazine qui a une valence
sédative, peut être utilisée seule ou en association avec des
benzodiazépines. L’utilisation de ces molécules est limitée
par leurs effets indésirables : hypotension, effets
extrapyramidaux, effets anticholinergiques, diminution du
seuil épileptogène. Une attention particulière est
recommandée (14) chez les patients susceptibles de
présenter une augmentation congénitale ou acquise de
l’espace QT en raison de risque de torsade de pointes. Un
ECG est réalisé dans le bilan préthérapeutique.
Les antipsychotiques de seconde génération ont
un profil de tolérance meilleur. Ils sont disponibles
sous forme orodispersible telle la rispéridone ou
intramusculaire tel l’olanzapine. Dans de nombreuses
études récentes, ils sont recommandés en première
intention pour la prise en charge des épisodes maniaques
et des épisodes aigus des patients souffrant de
schizophrénie (13, 14, 16, 17). Cependant, les possi-
bilités limitées de renouvellement des prises et de
potentialisation de leurs effets en limite l’usage.
L’isolement et la contention doivent parfois être utilisés
face à un patient particulièrement agressif et opposant
aux soins selon des modalités particulières que nous
allons détailler.
Méthode.
Le sujet en crise est un sujet en souffrance. Apprendre à
gérer sa contre attitude permet dans de nombreux cas de
trouver la juste distance qui autorise la mise en place
d’une relation. Quand vient le temps de la mise en mots,
celui de la mise en acte s’éloigne. Ainsi, la prise en charge
d’un état d’agitation varie suivant la possibilité d’instaurer
une relation thérapeutique.
L’agitation est réactionnelle et sensible à la
réassurance.
L’approche relationnelle doit être privilégiée :
– rappel du cadre ;
– installation dans un lieu calme ;
– mise à distance des facteurs aggravants (le plus
souvent l’entourage) ;
– invitation à verbaliser ses émotions.
Un appoint médicamenteux per os peut être proposé.
En l’absence de symptomatologie délirante, on privilégie
une benzodiazépine de demi-vie courte et d’action rapide
de type Séresta®‚ (oxazépam) 10 à 50 mg ou Valium®‚
(diazépam) 5 à 10 mg, ou en cas de contre-indication
Atarax®‚ (hydroxyzine) 50 à 100 mg. Les examens
clinique et para clinique sont réalisés dès que le patient est
en mesure de les accepter. Ils peuvent déboucher sur un
traitement étiologique. Une évaluation psychiatrique
peut être programmée à distance lorsque la crise semble
s’inscrire dans un mode de fonctionnement favorisant la
répétition des situations de conflits relationnels.
L’agitation est difficilement contrôlable.
L’abord relationnel est possible mais ténu et ne permet
pas de maintenir le retour au calme au delà de la présence
de l’interlocuteur.
Dans ce cas, les mesures d’isolement sont impératives.
Un appoint médicamenteux est indispensable. L’attitude
se doit d’être ferme et bienveillante. Le traitement est
proposé de manière ferme et déterminée : « Vous êtes
tendu, irrité, énervé. Vous avez besoin d’un traitement
pour vous apaiser. Si vous n’acceptez pas de le prendre
par la bouche, nous serons obligés de vous l’injecter. » Les
traitements proposés peuvent être anxiolytiques, se
référant aux benzodiazépines, lorsque l’anxiété, la colère
ou la frustration sont au premier plan. On choisit en
première intention un neuroleptique quand l’agitation est
secondaire à une affection délirante. En cas d’opposition
massive à la prise du traitement, on peut privilégier
la prise d’un traitement en solution buvable de type
Tercian®‚ (cyamémazine) 25 à 100 gouttes ou Loxapac®‚
(loxapine) 50 à 100 gouttes. Une alternative possible
est l’utilisation d’une forme orodispersible tel le
Risperdal oro®‚ (risperidone) comprimé dispersible
de 1, 2, 3 et 4 mg ou le Zyprexa vélotab®‚ (olanzapine)
comprimé dispersible de 5, 10, 15 et 20 mg. Il est possible
d’associer neuroleptique et benzodiazépine afin de
diminuer les doses de chaque médicament ainsi que le
risque d’effets indésirables. L’association de deux
neuroleptiques en première intention n’est pas
recommandée (13). L’état du patient doit être
régulièrement réévalué tant pour juger de l’efficacité des
premières mesures thérapeutiques que pour surveiller la
bonne tolérance du traitement. Le bilan étiologique
complète la prise en charge.
Dans les cas d’agitation liés à l’abus de substance,
l’évaluation psychiatrique se situe idéalement légèrement
à distance, lorsque le sujet, libéré de l’influence du
psychotrope commence à prendre la mesure du trouble
des conduites, ce qui peut favoriser l’émergence d’une
demande de soins.
L’agitation est extrême.
Elle s’accompagne d’une déambulation non
maîtrisable. Les rappels au cadre sont sans effet. Les
propos sont confus, incohérents, bizarres ou franchement
en dehors de la réalité. L’abord relationnel est quasiment
impossible. Dans ce cas, le degré d’urgence est maximal
en raison de la dangerosité du patient pour lui-même et
envers les tiers. Un traitement médicamenteux est
proposé rapidement. Le recours à une injection contrainte
est souvent nécessaire. Celle-ci est un acte médical dont
la prescription doit être tracée et doit s’accompagner
d’une contention et d’une surveillance. L’injection et la
438 g. thomas

contention mobilisent pendant un temps court un nombre
important de personnels soignants (1, 8). Au moins cinq
personnes sont nécessaires : une pour chaque membre
plus une pour la tête. Ce protocole est impératif pour
que le traitement soit mis en place dans des conditions
de sécurité suffisantes tant pour le patient que pour
le personnel. Le délai d’action des traitements injectés
est d’environ 30 minutes. Pendant toute cette période,
le patient est maintenu soit par le personnel soignant,
soit par des liens souples, la présence du personnel
étant constante. Les molécules utilisables peuvent
être des benzodiazépines telles que le Tranxene®‚
(clorazépate), ampoule de 20 à 50 mg ou Valium®‚
(diazepam), ampoule de 10 mg. Les neuroleptiques
utilisables peuvent être Tercian®‚ (cyamémazine)
ampoule à 50 mg, Loxapac®‚ (loxapine), ampoule à
50 mg. Une surveillance rapprochée doit être poursuivie
pendant toute la durée de la contention. Elle porte sur les
paramètres vitaux, la survenue d’effets indésirables
éventuels du traitement et l’évolution de l’état psychique
du patient (Annexe 2). Dès que la communication
peut être rétablie, la contention doit être levée
progressivement. À chaque étape, on s’assurera de la
coopération et de la compréhension du patient : « nous
pouvons enlever ce lien. Si tout se passe bien, nous
pourrons enlever les suivants. Sinon nous serons obligés
de vous maintenir à nouveau. » Dans ce cas d’agitation,
souvent symptomatique d’une pathologie sous-jacente,
l’avis psychiatrique est demandé rapidement lorsque la
symptomatologie, les antécédents et la normalité du bilan
para clinique orientent vers un moment aigu d’une
affection psychiatrique chronique. À l’inverse, lorsque
les troubles s’associent à une affection somatique
confusiogène, a fortiori chez un sujet âgé, l’évaluation
psychiatrique est retardée après traitement étiologique.
Questions pratiques.
Que faire en cas de dangerosité ?
En cas d’agitation majeure empêchant l’approche du
patient, l’administration des soins ne peut se faire quand
elle fait courir un risque avéré pour le médecin et l’équipe
soignante. Dans ce cas, il est fait appel aux forces de
l’ordre. Une fois le patient maîtrisé, le bilan diagnostique
et l’orientation thérapeutique peuvent être réalisés (1).
La mise en place d’une contention est-elle
éthique ?
La question éthique renvoie ici à ce que l’on croit être
utile de faire pour le bien du patient.
Dans cette perspective, la sédation de l’agitation peut
être une urgence médicale. Il appartient au médecin
d’indiquer et de mettre en œuvre les mesures appropriées
pour faire céder cet état. Le patient doit être informé
des mesures mises en œuvre. La famille doit également
être informée. Il convient dans la plupart des cas de
dédramatiser en insistant sur le caractère temporaire des
mesures de sédation et de contention. Il convient
d’insister sur l’impératif de protection du patient en
l’absence de sa capacité à consentir aux soins (18).
La contention est-elle légale ?
La loi prévoit qu’une contention temporaire peut être
mise en place le temps nécessaire d’organiser une
hospitalisation sous contrainte (19). Dans le cadre des
urgences généralistes, ce délai peut être le temps
nécessaire à ce que l’état du patient soit compatible
avec un examen psychiatrique qui permette l’orientation
du patient.
Existe-il des spécificités en milieu militaire ?
Le milieu militaire est fortement hiérarchisé. Les états
d’agitations, a fortiori dans un contexte d’abus de
substances, peuvent être considérés comme des troubles
des conduites et traités sur un mode disciplinaire. Dans ce
cas, l’avis médical est souvent retardé. Suivant l’état du
patient au décours, l’existence ou non d’une critique du
trouble, son attitude vis-à-vis d’une éventuelle sanction,
la question d’une mise à distance du milieu se pose.
Secondairement, un avis psychiatrique sera demandé,
soit dans une perspective thérapeutique, soit dans le cadre
d’un avis sur l’aptitude.
Le militaire est fréquemment armé. Il convient de
s’assurer avant toute intervention sur un patient agité
qu’il soit désarmé et de s’assurer par la suite qu’il n’ait pas
accès aisément à une arme.
Les circonstances dans lesquelles peuvent se produire un
état d’agitation en milieu militaire peuvent singulièrement
compliquer la résolution de la crise. Nous pensons tout
particulièrement aux situations d’isolement (poste médical
avancé) ou de confinement (bâtiment de la Marine
nationale). Elles compliquent à la fois la réalisation du bilan
étiologique et la mise à distance des facteurs favorisants.
Dans ce cas, la surveillance doit être régulière jusqu’au
transfert dans un lieu de soins plus équipé. On peut
renouveler le traitement initial s’il a permis une sédation
suffisante de l’état d’agitation. On sera particulièrement
attentif aux conditions du transfert qui est un moment à
risque. On choisit de préférence le lieu de soins adapté le
plus proche où peut être prévu secondairement une
consultation auprès du spécialiste militaire.
Conclusion.
L’agitation peut devenir une urgence vitale. Elle met en
jeu, dans les cas extrêmes, à la fois la santé du patient
et celle de son entourage. Adopter rapidement des
mesures adéquates permet de désamorcer la crise,
facilite l’acceptation des soins et limite le risque de
désorganisation au niveau du groupe. Gérer un état
d’agitation nécessite des soins spécifiques qui peuvent
mobiliser sur une courte durée de nombreux personnels
soignants. L’équipe doit être entraînée et rapidement
mobilisable pour assurer cette prise en charge avec un
maximum de sécurité. Le bilan étiologique est
indispensable. Il comprend un versant somatique et une
évaluation psychiatrique. Cette dernière est réalisée
rapidement dans les cas d’agitation, symptôme d’une
pathologie sous-jacente ou peut être différée dans les
situations de crise en cas d’efficacité des premières
mesures thérapeutiques.
prendre en charge un état d’agitation 439
 6
6
 7
7
 8
8
1
/
8
100%