LA MÉDICATION PRÉALABLE Pour avoir plus de

LA MÉDICATION PRÉALABLE
Pour avoir plus de probabilité d'obtenir une gestation après un cycle de FIV, on doit compter sur un nombre adéquat
d'embryons de bonne qualité pour être transférés.
Les embryons doivent surmonter différentes étapes tout au long de leur développement. Beaucoup d'entre eux restent à
mi-chemin, c'est pourquoi le nombre d'embryons que l'on compte à la fin du traitement pour le transfert à l'intérieur de
l'utérus, est généralement inférieur au nombre d'ovocytes avec lequel le procès a été commencé.
Étant donné que normalement, uniquement un ovocyte arrive au moment de l'ovulation, bien que les candidats soient
nombreux dans chaque cycle, il faut stimuler l'ovaire pour augmenter le nombre de ceux-ci arrivant à la maturité et
pouvant être ovulés, en améliorant de cette façon les probabilités de gestation.
Le traitement est basé sur l'action hormonale des protéines qui interviennent de façon naturelle dans contrôle du cycle
ovarien. En modifiant les doses physiologiques, il est possible de stimuler les ovaires et d'augmenter le nombre
d'ovocytes qui mûrissant lors un même cycle (normalement entre 10 – 12 par cycle).
La médication est individualisée pour chaque patient parce que la réponse dépend de différents facteurs tels que l'âge
de la femme, le fonctionnement de son ovaire, ses niveaux basaux d'hormones… Ce faisant, deux patients recevant la
même dose de gonadotrophine, n'auront pas forcément la même réponse.
Dans une première phase du traitement, on doit soumettre le cycle à un contrôle absolu, pour éviter ainsi les ovulations
spontanées de la part du patient (la femme). Pour cela, on compte avec deux options :
1-On emploie un analogue de l'hormone hypothalamique GnRH chargée de réguler la libération des hormones de
l'ovulation. Avec cet analogue, on « trompe » l'hypophyse qui arrête la sécrétion d'hormones de l'ovulation; par ce
procédé l'ovaire fonctionne uniquement avec les hormones qu'on lui fournit (gonadotrophines) et non pas avec celles
que secréterait, de façon naturelle, l'hypophyse.
2-À partir de l'introduction des antagonistes de la GnRH, la suppression des pics endogènes de LH qui déclencheraient
l'ovulation, sera réalisée une fois que le patient est en train de se stimuler avec des gonatrophines, sans avoir besoin de
commencer le traitement pendant la phase lutéale du cycle préalable.
Le choix en ce qui concerne l'emploi d'agonistes ou d'antagonistes, pour le cycle de traitement, correspond au docteur
qui l'adaptera individuellement à chaque patient.
La médication s'administre à travers des injections intramusculaires ou bien subcutanées et requiert d'un monitorage
continuel de la réponse du patient (la femme) au traitement. Ce suivi se réalise à travers d'échographies transvaginales
par lesquelles on contrôle la croissance des follicules (ballons de liquide dans lesquels mûrit l'ovocyte) et à travers des
déterminations en série de la production d'Œstradiol (hormone qui se produit dans le follicule et qui augmente à mesure
qu'ils se développent). Selon les résultats des ces deux paramètres, on régule la dose de gonadotrophine que doit
recevoir le patient.
À partir du contrôle échographique et hormonal, on détermine le moment exact du développement des follicules et le
moment de leur aspiration (ce qu'on appelle ponction folliculaire) dans l'opératoire, pour son fécondation In-Vitro. La
ponction et l'aspiration des follicules doit se réaliser avant que se produise l'ovulation puisque, sinon, l'ovocyte sera
capturé par les trompes et il ne sera pas possible d'y accéder
Il y a un pourcentage de cas dans lesquels le traitement est suspendu avant la ponction folliculaire si on comprend que
la réponse n'est pas adéquate et que les possibilités de succès de la FIV diminuent considérablement. Cela se produit
lorsque le nombre de follicules est très petit et lorsqu'il y a un accroissement irrégulier dans les niveaux d'Œstradiol, qui
indique une mauvaise qualité ovocytaire.
Une autre raison pour annuler un cycle correspond au cas radicalement opposé à l'antérieur, c'est-à-dire, quand la
réponse est si élevée en ce qui concerne le nombre de follicules et les valeurs d'Œstradiol dans le sang, que cela peut
compromettre la santé de la femme en déclenchant un syndrome d'hyperstimulation ovarienne. Dans les deux cas,
après avoir déclenché l'ovulation avec un médicament qui provoque une décharge de LH et FSH (le plus physiologique),
C/ San Martín, 4 Bajo 46003 Valencia tfno. 96 352 59 42 email [email protected]

on aspire les ovocytes et après les avoir inséminés, on les vitrifie pour pouvoir les transférer dans un cycle postérieur
dans lequel il n'y ait pas de stimulation ovarienne en évitant de cette façon le syndrome de l'hyperstimulation ovarienne.
L'induction de l'ovulation est nécessaire pour obtenir plus d'ovocytes et pour qu'ils terminent complètement leur
maturation. C'est pour cette raison qu'on administre une dose de HCG (hormone qui, grâce à sa similitude avec
l'hormone qui déclenche l'ovulation de façon naturelle, obtient le même effet chez les femmes stimulées artificiellement)
ou une dose de GnRH (qui provoque un pic de LH et FSH) à peu près 36 heures avant la programmation de l'aspiration
folliculaire.
Les ovocytes aspirés sont fécondés au laboratoire et transférés le jour correspondant (voir culture d'embryons et
transfert d'embryons). Si l'embryon implante et par conséquent, on obtient une grossesse, il est possible de le détecter à
travers la détermination de la béta HCG. La béta HCG est une hormone sécrétée par le propre embryon, de sorte que,
si elle est présente dans le sang ou dans l'urine, il n'existe aucun doute que quelque embryon soit implanté dans
l'utérus.
Une semaine après avoir détecté la production de béta HCG, il est possible de visualiser le sac embryonnaire par une
échographie vaginale. La fonction de la béta HCG dans un cycle naturel est de stimuler les cellules du follicule ovarien
(qui à cause d'une série de changements morphologiques et biochimiques précédant l'ovulation s'appelle maintenant
corps jaune) pour qu'elles continuent à sécréter de la progestérone et permettent le maintien de la grossesse jusqu'à ce
que le placenta se développe suffisamment et assume cette fonction.
La progestérone, produite par le corps jaune, est nécessaire pour préparer un endomètre réceptif qui facilite l'adhésion
et la pénétration de l'embryon à l'endomètre. En plus, elle maintiendra l'ambiance utérine adéquate pour le
développement et la croissance du fœtus jusqu'au moment de la naissance. Ce n'est pas sans raison qu'elle a été
décrite comme l'hormone de la grossesse.
Puisque dans le procédé d'aspiration folliculaire, on extrait avec l'ovocyte, une grande quantité de cellules qui tapissent
l'intérieur du follicule (cellules de la granuleuse) chargées de la production de progestérone, un apport exogène de
progestérone est très important pour que la deuxième partie du cycle appelée aussi phase lutéale, ne soit pas
compromise.
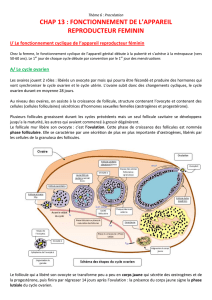
Dans un exemple de cycle, comme celui présenté dans le diagramme, le commencement a lieu le 21è jour du cycle
antérieur, moment auquel commence l'administration de l'analogue de la GNRH pour recruter un plus grand nombre de
follicules qui vont se développer dans le cycle suivant et pour supprimer la production endogène d'hormones lors du
même cycle; à partir de là, le développement ovarien dépendra seulement de l'administration exogène de la FSH, qui
devra se réaliser dans la dose prescrite par le spécialiste.
Le deuxième jour de menstruation on réalise un contrôle des niveaux d'Œstradiol pour vérifier qu'ils sont basaux et de
cette façon pouvoir commencer l'administration de la FSH. La FSH stimule, de manière contrôlée, la croissance des
follicules jusqu'à ce qu'ils arrivent à la taille adéquate pour induire l'ovulation.
Dans le cycle d'exemple du graphique, on administre la HCG le 12è jour, et à peu près 36 heures après, on aspire les
ovocytes (ponction folliculaire) pour qu'ils soient fécondés au laboratoire de FIV. À partir de ce moment on les maintient
en culture pour obtenir le développement embryonnaire jusqu'au jour où on réalise le transfert des embryons ayant plus
grand potentiel d'implantation à l'intérieur de l'utérus maternel.
L'administration de progestérone commence en même temps que la phase lutéale, c'est-à-dire, après le déclenchement
de l'ovulation, et elle se maintient jusqu'à connaître le résultat du test de grossesse. Si on atteint la gestation, on
continue le supplément de progestérone jusqu'à visualiser le sac embryonnaire et l'embryon avec pulse cardiaque.
En cas d'utilisation d'antagonistes de GnRH, le traitement commence le 2è-3è jour du cycle par la stimulation ovarienne
avec FSH et à partir d'un moment concret dans lequel il existe le danger du déclenchement d'une ovulation spontanée,
on ajoute les antagonistes de la GNRH, qui évitent que se produise un pic de LH endogène et nous permet de contrôler
le cycle jusqu'au moment du déclenchement de l'ovulation.
C/ San Martín, 4 Bajo 46003 Valencia tfno. 96 352 59 42 email [email protected]
1
/
2
100%