partie v: feminin, masculin

PARTIE V: FEMININ, MASCULIN
CHAPITRE 13: LA RÉGULATION DE LA FONCTION DE REPRODUCTION CHEZ LA
FEMME
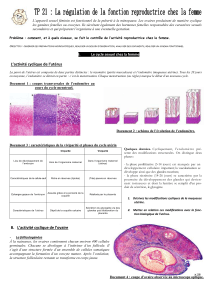
L'appareil sexuel féminin est fonctionnel de la puberté à la ménopause. Les ovaires
produisent de façon cyclique un ovule (ovocyte I) et produisent également des hormones
responsables du développement des caractères sexuels secondaires et de la mise en place
de la gestation. Un système de régulation permet de contrôler cette double activité
ovarienne. De plus le fonctionnement cyclique de l'appareil génital touche plusieurs organes;
l'utérus et le vagin pour le cycle menstruel et les ovaires pour le cycle ovarien.
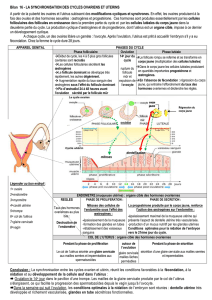
13.1 LES CYCLES SEXUELS ET LEUR CONTRÔLE
Le fonctionnement de l'appareil génital féminin de la puberté à la ménopause
présente un caractère cyclique qui concerne plusieurs organes. Le premier jour du cycle
correspond au premier jour d'apparition des règles et dure 28 jours en moyenne.
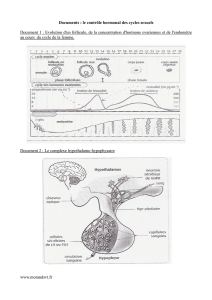
13.1.1 LES CYCLES MENSTRUELS
Ce sont les cycles suivis par l'utérus et le vagin. Pour l'utérus, c'est la paroi
(endomètre) qui subit les principales modifications alors que pour le vagin c'est la densité de
la glaire cervicale (mucus) qui varie.
13.1.1.1 Cycle utérin
L'utérus est un organe creux destiné à accueillir un embryon. Il est formé de deux
tissus; le myomètre (=muscle) et l'endomètre (=muqueuse utérine). L'endomètre subit des
modifications cycliques. Le cycle débute par une dégradation de l'endomètre qui entraîne
des hémorragies (d'une durée de 5 jours en moyenne). Ensuite il présente une phase de
croissance et d'épaississement (= phase proliférative). Il s'y développe des glandes en tubes
et apparaît une importante vascularisation sanguine. A partir du 14ème jour du cycle c'est la
phase sécrétoire, il y a ramification des glandes en tubes qui vont produire du mucus et des
sucres. Il y a également spiralisation des vaisseaux sanguins; L'endomètre prend alors le
nom de "dentelle utérine". Il est prêt à accueillir un embryon.
En l'absence de fécondation, on observe la destruction de l'endomètre dont la
couche superficielle se désagrège et est éliminée avec des saignements.
13.1.1.2 Cycle de la glaire cervicale
En parallèle les cellules du col de l'utérus fabriquent un mucus nommé glaire
cervicale. Le maillage de cette glaire est plus ou moins serré au cours du cycle (=empêcher
la pénétration des agents pathogènes dans l'utérus)
Après les règles les mailles sont très denses et la glaire est visqueuse s'opposant
ainsi physiquement au passage éventuel de spermatozoïdes du vagin vers l'utérus.
Au moment de l'ovulation les mailles deviennent plus lâches et la glaire est fluide, le
passage des spermatozoïdes est ainsi facilité. Pendant la phase sécrétoire la glaire redevient
dense. Lors de leur passage dans la glaire cervicale les spermatozoïdes acquièrent leur
pouvoir fécondant, c'est la capacitation, transformation de la membrane de la tête du
spermatozoïde.
13.1.1.3 Cycle de la température
La température corporelle de la femme prise le matin avant le levé est constante
durant la phase folliculaire (=36,7°C). Elle augmente de quelques dixièmes de degré au
moment de l’ovulation. Cette température est plus élevée pendant la phase lutéale.
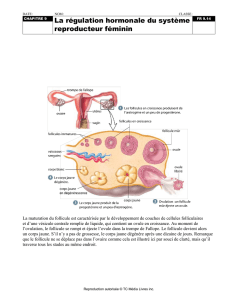
13.1.2 LE CYCLE OVARIEN

A la naissance l’ovaire possède un stock déterminé d’ovocytes qui se sont formés
pendant la période fœtale. Ces ovocytes sont bloqués en prophase de 1ère division de méiose
jusqu’à la puberté. A partir de la puberté et jusqu’à la ménopause, un certain nombre de
follicules ovariens va évoluer.
Un follicule est formé d’un ovocyte I entouré de cellules folliculaires. Au cours de son
évolution, l’ovocyte va s’entourer d’un nombre de plus en plus important de cellules
folliculaires. En général, un seul de ces follicules termine son évolution tandis que les autres
dégénèrent au cours du cycle ovarien. L’évolution des follicules permet de distinguer 2
phases dans le cycle séparé par l’évènement majeur ; la ponte ovulaire :
La phase folliculaire (durée variable) mais 14 jours en
général pour un cycle de 28 jours. Elle correspond à la
maturation de l’un de la dizaine de follicules cavitaires
présents en début de cycle. Il évolue en un follicule mûr que
l’on appelle encore le follicule de De Graaf. Le follicule qui
évolue est qualifié de follicule dominant. Elle s’achève par
l’ovulation le 14ème jour. Le 14ème jour le follicule mur se
rompt à la surface de l’ovaire et libère l’ovocyte II entouré de
quelques cellules folliculaires (=corena radiata). L’ovocyte est
récupéré par le pavillon d’une trompe.
La phase lutéale de durée fixe, 14 jours. Le follicule éclaté se
transforme progressivement en corps jaune par prolifération
des cellules de la granulosa et de la thèque interne. Ces
cellules envahissent la cavité et se transforment en cellules
lutéales. Le corps jaune est à son maximum de
développement le 28ème jour, s’il n’y a pas de fécondation il
dégénère.
13.1.3 LE CYCLE HORMONAL
Une parfaite synchronisation des cycles utérins et ovariens est nécessaire à la
préparation de l’organisme à une fécondation et une grossesse éventuelle. Elle est assurée
par des cycles hormonaux. L’ovaire fabrique deux types d’hormones sexuelles ; les
oestrogènes et la progestérone dont la sécrétion est cyclique :
Les oestrogènes (oestradiol) sont synthétisés par les cellules
de la thèque interne et les cellules de la granulosa. Plus le
follicule se développe et plus leur concentration plasmatique
augmente. Cette sécrétion atteint un pic vers le 12ème jour du
cycle. L’oestradiol est responsable de l’épaississement de
l’endomètre durant la phase proliférative. On assiste à deux
pics d’oestradiol durant le cycle hormonal ; un premier
important juste avant l’ovulation (12ème jour) et un deuxième
moins prononcé au environ du 21ème jour.
La progestérone est libérée essentiellement par le corps
jaune au cours de la phase lutéale (post-ovulatoire). Le corps
jaune fabrique également des oestrogènes. La progestérone
permet la mise en place de la dentelle utérine et le
relâchement des muscles utérins afin de faciliter la nidation.
Elle est également responsable de l’augmentation de
température (pdt la phase lutéale) et ne peut agir que si
l’endomètre a été sensibilisé par les oestrogènes. En fin de
cycle la régression du corps jaune entraîne la chute des taux
des hormones ovariennes et la destruction de la dentelle
utérine. En cas de fécondation, la dentelles utérine est
maintenue afin d’assurer la nidation. Ces hormones

ovariennes ont donc principalement l’utérus comme organe
cible.
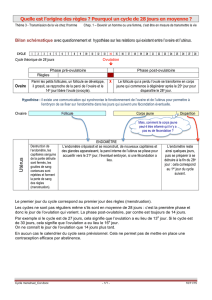
13.2 LA RÉGULATION DES CYCLES OVARIENS ET UTÉRINS
La régularité des cycles implique l’existence d’un système de régulation qui va faire
intervenir le C.H.H
13.2.1 LES SÉCRÉTION DU C.H.H
13.2.1.1 Contrôle par l’antéhypophyse
Cette glande produit deux hormones comme chez l’homme ; les gonadostimulines
dont la sécrétion est cyclique. La FSH stimule le follicule ovarien et l’amène à maturité. Elle
va donc stimuler la synthèse des oestrogènes pdt la phase folliculaire.
La LH est responsable de la transformation des cellules du follicule rompu en cellules
lutéales. Elle stimule la formation du corps jaune et donc des hormones ovariennes. A
l’instar des gonadostimulines de l’homme, leur sécrétion est pulsatile ; C’est le couple
« fréquence amplitude » qui varie cycliquement. Les taux de LH et FSH vont augmenter
progressivement jusqu’aux pics précédent l’ovulation qui a lieu 36 heures après le pic de LH.
13.2.1.2 Contrôle par l’hypothalamus
Comme chez l’homme, les neurones hypothalamiques sécrètent et libèrent de façon
pulsatile la GnRH. Elle stimule l’activité des cellules hypophysaire responsables de la
sécrétion pulsatile de FSH et de LH. Chez la femme les hormones qu’elles soient ovariennes,
hypophysaires présentent un caractère cyclique s’opposant à la constance des taux
hormonaux chez l’homme.
13.2.2 LES RÉTROCONTRÔLES EXERCÉS PAR LES HORMONES OVARIENNES SUR LE C.H.H
13.2.2.1 Rétrocontrôle majoritairement négatif
Pendant la phase folliculaire, les taux d’oestrogènes freinent la sécrétion de FSH et
de LH (diminution de la fréquence et de l’amplitude des puls. Leur concentration
plasmatique diminue, on parle ainsi de rétrocontrôle négatif.
En phase lutéale, la sécrétion importante de progestérone et d’œstrogène par le
corps jaune exerce une inhibition sur le CHH entraînant ainsi une diminution des taux
plasmatiques des gonadostimulines.
En fin de cycle la régression du corps jaune entraîne une diminution des taux
d’œstrogène et de progestérone. L’inhibition exercée par les hormones sur le CHH va donc
être levée induisant ainsi l’augmentation des taux de FSH et LH.
13.2.2.2 Rétrocontrôle positif
Quelques jours avant l’ovulation, le taux plasmatique d’oestradiol augmente
considérablement, on observe un pic d’oestradiol correspondant à la maturité du follicule (le
taux d’œstrogène dépasse une valeur seuil de 200 pg/ml) pourtant les taux de FSH et de LH
augmentent car le fort taux d’œstrogènes stimule en retour les sécrétions du CHH d’où les
pics de LH et de FSH ; On parle de rétrocontrôle positif. Le pic d’oestradiol déclenche le pic
de LH ce dernier responsable de la ponte ovulaire le 14ème jour. L’alternance de ces
rétrocontrôles négatif et positif est responsable des cycles ovariens et utérins. Le
fonctionnement de l’axe hypothalamo-hypophyso-gonadotrope permet de retrouver toutes
les caractéristiques d’un système de régulation avec le CHH comme système réglant.
13.3 INFLUENCE DES FACTEURS EXTERNES OU INTERNES
(Déjà expliquée pour le schéma de Régulation de la fonction de reproduction chez l’homme)
1
/
3
100%