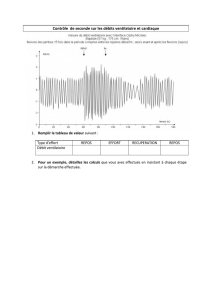
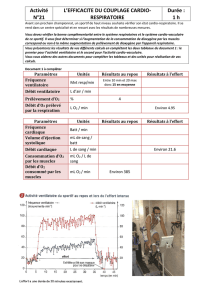
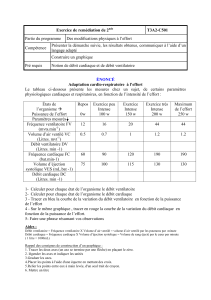
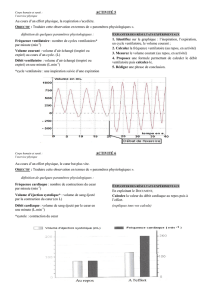
comment nous modifions la commande ventilatoire de

Comment nous modifions
la Commande ventilatoire
de nos patients ?
Marine Le Corre, Mathieu Raux
Laboratoire de Physiopathologie Respiratoire, ER10 UPMC Neurophy-
siologie Respiratoire Expérimentale et Clinique, Université Pierre et
Marie Curie Paris 6, Département d’Anesthésie Réanimation, Groupe
Hospitalier Pitié Salpêtrière, 47-83 boulevard de l’hôpital, 75651 Paris
Cedex 13. E-mail : [email protected]
INTRODUCTION
La ventilation a pour objectif l’élimination du CO2 produit par l’organisme.
Elle est indispensable à la vie. Elle repose sur la production d’une commande
ventilatoire. Celle-ci prend sa source dans les réseaux neuronaux du tronc
cérébral. Cette commande est transmise à des neurones respiratoires chargés
de sa distribution aux différents groupes musculaires impliqués dans la ventila-
tion : les muscles dilatateurs des voies aériennes supérieures puis les muscles
respiratoires du tronc dont la contraction assure la mobilisation de l’air dans les
poumons. En tout temps, le générateur central de la commande est renseigné sur
l’état du système respiratoire et la résultante de la contraction musculaire. Pour
cela, il reçoit des afférences provenant de mécano- et de chémorécepteurs. De
nombreuses situations pathologiques rencontrées en réanimation, de même que
de nombreuses thérapeutiques, peuvent modifier directement ou indirectement
cette commande et donc la ventilation qui en résulte.
1. SOURCE DE LA COMMANDE VENTILATOIRE
1.1. LA COMMANDE AUTOMATIQUE
La commande ventilatoire automatique trouve sa source au sein d’un réseau
de neurones situés à la partie latéro-caudale et ventrale du bulbe rachidien. Dans
ce réseau, deux groupes de neurones se dépolarisant automatiquement se
distinguent et ont une action dans la rythmogenèse de la ventilation. Le complexe
préBötzinger (préBötC) [1] est le générateur de l’inspiration. Il possède une acti-
vité phasique. Il reçoit des afférences toniques du groupe respiratoire parafacial
(GRpF) [2]. Ce dernier présente une activité phasique destinée aux muscles
expiratoires qui se démasque lors de l’augmentation de la ventilation. C’est lui
qui rend l’expiration active. Le complexe préBötC et GRpF agissent de manière

MAPAR 2013
200
couplée et en alternance. Le rythme inspiratoire ainsi produit est transmis à un
réseau de neurones dits « neurones respiratoires », situés à proximité dans le
tronc cérébral. Ils ont pour but, via des interactions excitatrices ou inhibitrices,
d’assurer l’organisation temporelle et spatiale de la commande automatique.
Cette commande est sous l’influence de nombreuses afférences permettant
une adaptation de la ventilation au métabolisme.
1.2. LA COMMANDE SUPRA-PONTIQUE
Chez l’humain, la ventilation peut être modulée par les émotions, par une
action volontaire ou en raison de contraintes à l’écoulement de l’air. Cette
modulation de la commande fait intervenir des voies différentes de celles du
contrôle automatique.
La modulation émotionnelle dépend de structures limbiques et ces voies de
conduction sont indépendantes de celles impliquées dans le contrôle volontaire
de la ventilation [3].
La modulation volontaire et comportementale dépend de structures
situées dans le cortex prémoteur, cortex moteur primaire et dans l’aire motrice
supplémentaire [4]. Ces structures projettent des fibres corticospinales sur les
motoneurones phréniques ou les motoneurones des muscles pompes et des
fibres corticobulbaires sur les motoneurones des muscles dilatateurs.
1.3. LES AFFÉRENCES
L’objectif de la ventilation étant l’élimination du CO2, le système ventilatoire
doit donc recevoir des afférences provenant de chémorécepteurs sensibles au
CO2. Il existe des chémorécepteurs centraux situés dans le tronc cérébral à
proximité des neurones respiratoires et des chémorécepteurs périphériques sont
localisés au sein des parois artérielles des bifurcations carotidiennes sensibles au
CO2 et des chémorécepteurs situés au niveau de la crosse de l’aorte, sensibles
à l’hypoxémie (et dans une moindre mesure à l’hypercapnie).
La production de la ventilation reposant sur un système cybernétique, ce
dernier doit être tenu informé de l’état de ses effecteurs. Il comporte ainsi des
mécanorécepteurs (tensiorécepteurs à adaptation lente et rapide, récepteurs
J, etc…) localisés dans le parenchyme pulmonaire, les bronches et les muscles
respiratoires. Les informations sont médiées via le nerf vague et le nerf phrénique.
2. MODIFICATIONS DU CONTRÔLE DE LA VENTILATION EN RÉA-
NIMATION
De nombreux patients hospitalisés en réanimation présentent à leur admis-
sion, ou vont présenter au cours de leur séjour, une détresse respiratoire. Ces
détresses mettent souvent en jeu la commande ventilatoire afin de s’adapter aux
contraintes respiratoires. En dehors de ces modifications physiopathologiques, il
existe des modulations iatrogènes, puisqu’une grande partie des thérapeutiques
administrées en réanimation a une influence sur le contrôle ventilatoire.
2.1. AUGMENTATION DE LA COMMANDE VENTILATOIRE
Cette situation est fréquente en réanimation. Le tableau clinique est connu de
tous. Il associe une augmentation de la fréquence respiratoire, du volume courant
et le recrutement de muscles respiratoires extra-diaphragmatiques (muscles
du cou, muscles abdominaux). Elle s’accompagne d’un inconfort ventilatoire

Ventilation en anesthésie-réanimation 201
(dyspnée). La disparition de ces signes peut être faussement rassurante, car
elle peut témoigner d’un épuisement respiratoire.
2.1.1. AugmentAtion liée à un processus pAthologique
Toute altération d’un des composants du système ventilatoire va modifier
la commande de ce dernier. Ainsi, toute contrainte à l’écoulement de l’air se
comporte comme une charge pour le système ventilatoire (on parle de « charge
mécanique »). La nature de cette charge dépend du type de pathologie (charge
résistive dans l’asthme, charge élastique dans l’œdème pulmonaire, charge à seuil
au cours des décompensations de broncho-pneumopathie chronique obstructive).
Elles s’accompagnent d’une augmentation de la commande ventilatoire (comme
en atteste la clinique). Pour autant, ces charges ne peuvent être surmontées
par la simple augmentation de la commande automatique. Cette dernière doit
être « épaulée » par une activation d’aires corticales motrices et prémotrices
[5]. La signification de l’activation de ces zones corticales n’est pas clairement
connue mais des données suggèrent un effet facilitateur de ces structures sur la
réponse des motoneurones phréniques à la commande automatique bulbospinale
[6]. Ainsi, les structures corticales semblent contribuer à amplifier la réponse
du motoneurone phrénique à la commande respiratoire, permettant ainsi de
compenser la charge mécanique imposée. Sous anesthésie générale, comme
au cours du sommeil physiologique, ces facultés de compensation sont abolies
ce qui suggère l’implication des structures corticales dans la compensation de
la charge.
Les pathologies responsables d’une altération des échanges gazeux peuvent
entraîner, via l’hypoxémie ou l’hypercapnie, une augmentation de la commande
ventilatoire par stimulation des chémorécepteurs. Enfin, toutes les pathologies
qui entraînent directement ou indirectement, par augmentation du métabolisme
ou par modification de l’équilibre acido-basique, une modification de la PaCO2,
s’accompagneront d’une augmentation de la commande ventilatoire dans le but
de ramener la PaCO2 dans une plage physiologique. Enfin, la douleur et l’angoisse,
fréquemment rencontrées en réanimation, sont de puissants stimulants de la
commande ventilatoire.
2.1.2. AugmentAtion iAtrogène
Chez des patients placés sous assistance ventilatoire, un support ventilatoire
insuffisant se comporte comme une charge mécanique. La « sous-assistance »
s’accompagne de signes cliniques témoins d’une augmentation de la commande
ventilatoire. Elle s’accompagne par ailleurs d’un inconfort respiratoire (dyspnée)
qui vient majorer l’augmentation de la commande ventilatoire. Enfin, la sous-
assistance entraîne le plus souvent une hypoventilation alvéolaire responsable
d’hypercapnie, laquelle contribue à une augmentation de la commande auto-
matique.
De manière anecdotique, deux traitements médicamenteux parfois admi-
nistrés en réanimation peuvent augmenter per se la commande ventilatoire :
l’acétazolamide entraîne une acidose métabolique [7] qui stimule chémoré-
cepteurs centraux du bulbe et l’almitrine par stimulation des chémorécepteurs
périphériques de la crosse aortique en mimant une hypoxie à leur niveau [8].

MAPAR 2013
202
2.2. DIMINUTION DE LA COMMANDE VENTILATOIRE
La commande ventilatoire peut être diminuée, procédant d’un processus
pathologique (atteinte neurologique centrale, défaut de transmission) ou d’un
dysfonctionnement iatrogène. Les signes cliniques observés sont alors une
diminution du volume courant et/ou de la fréquence respiratoire.
2.2.1. Diminution liée à un processus pAthologique
2.2.1.1. Dysfonctionnement du générateur de la commande
Toute pathologie intracérébrale atteignant une structure impliquée dans la
genèse de la commande ventilatoire peut diminuer le rythme respiratoire. Par
exemple, une lésion des noyaux gris centraux peut entraîner une apraxie ven-
tilatoire [9], une lésion des fibres pyramidales corticophréniques peut entraîner
une paralysie phrénique controlatérale lors des inspirations volontaires [10]. Ces
deux types d’atteintes n’ont pas d’effet sur la ventilation automatique (bulbaire).
Une atteinte du tronc cérébral peut modifier le fonctionnement de la
commande ventilatoire. L’altération du rythme ventilatoire sera d’autant plus
importante que la lésion est caudale. Les symptômes varient alors de la respi-
ration « épisodique » à l’apnée centrale selon la localisation de la lésion.
Par ailleurs, des lésions diffuses peuvent être responsables d’une diminution
de la commande ventilatoire. C’est le cas de l’hypertension intracrânienne, par
le biais d’une hypoperfusion cérébrale diffuse responsable d’une mort cellulaire
ou par le biais de l’engagement cérébral responsable de lésions compressives
du tronc cérébral.
D’autre part, en cas d’intoxication médicamenteuse par psychotrope, la
ventilation est fréquemment diminuée voire abolie [2]. Ces produits conduisent
à une inhibition de l’activité de la commande ventilatoire.
2.2.1.2. Altération de la transmission de la commande
Des lésions traumatiques ou dégénératives de la moelle épinière situées
entre le tronc cérébral et les motoneurones phréniques au niveau de la qua-
trième vertèbre cervicale peuvent entraîner une paralysie diaphragmatique par
interruption de la commande ventilatoire.
D’autres niveaux lésionnels peuvent être responsables d’une altération de la
transmission de la commande, comme les lésions de démyélinisation des nerfs
phréniques dans le syndrome de Guillain-Barré, ou les pathologies de la plaque
motrice dans les myasthénies primaires et secondaires.
2.2.2 Diminution liée à un processus iAtrogène
2.2.2.1. Dysfonctionnement du générateur de la commande
Deux des principales thérapeutiques utilisées en réanimation exercent
un effet inhibiteur sur la commande ventilatoire : la sédation et la ventilation
mécanique.
La sédation exerce son inhibition tant au niveau de la commande (automa-
tique ou corticale) que de sa distribution temporospaciale. En effet, alors que le
rythme ventilatoire est maintenu, l’administration de faibles doses d’hypnotique
(propofol, midazolam ou gaz halogénés) s’accompagne d’une inhibition de la
commande ventilatoire destinée aux muscles dilatateurs des voies aériennes
entraînant un ronflement. Un hypnotique fait exception à cette règle, la ketamine.
Il est le seul à préserver l’activité dilatatrice des voies aériennes supérieures. A

Ventilation en anesthésie-réanimation 203
ce titre, son usage est intéressant pour réaliser une fibroscopie lors de situations
au cours desquelles la perméabilité des voies aériennes est réduite (œdème,
cellulite).
En sus de la sédation, la ventilation mécanique exerce un puissant effet
inhibiteur sur la commande ventilatoire. Cette inhibition est double et concerne
la commande automatique [11] et le faisceau corticospinal du diaphragme [12].
Elle procède avant tout de mécanismes neuronaux. De la même façon qu’une
assistance ventilatoire insuffisante entraîne une stimulation de la commande
ventilatoire, un support ventilatoire excessif diminue la commande [13]. Ce
phénomène constitue le primum movens des efforts inefficaces, principale asyn-
chronie rencontrée. Ces efforts inefficaces procèdent plus d’une sur-assistance
que d’une sensibilité insuffisante du trigger. Par ailleurs, l’hyperventilation qui
résulte d’une assistance excessive entraîne une hypocapnie et une alcalose,
contribuant à inhiber la ventilation.
En association à la ventilation mécanique, de nombreux patients de réani-
mation sont à la phase aiguë de leur pathologie sous sédation.
2.2.2.2. Altération de la transmission de la commande
Le cas le plus fréquent en réanimation d’altération iatrogène de la trans-
mission de la commande ventilatoire est celui de la curarisation. En effet, cette
dernière bloque la transmission de la commande par antagonisme sur les
récepteurs à l’acétylcholine.
D’autre part, les cathéters veineux centraux jugulaire ou sous-clavière
peuvent être responsables de dysfonctions phréniques et donc de paralysie
diaphragmatique homolatérale. L’atteinte peut être la conséquence d’une
lésion traumatique directe, d’une compression par hématome, ou encore d’une
extravasation de produit neurotoxique [15].
CONCLUSION
La complexité de la commande ventilatoire garantit sa robustesse et permet
une adaptation à diverses situations physiologiques et pathologiques. Elle est très
souvent malmenée en réanimation que ce soit du fait de la pathologie motivant
l’admission en réanimation ou des nombreux facteurs iatrogènes présents en
réanimation.
RÉFÉRENCES BIBLIOGRAPHIQUES
[1] Smith JC, Ellenberger HH, Ballanyi K, Richter DW, Feldman JL. Pre-Botzinger complex: a
brainstem region that may generate respiratory rhythm in mammals. Science 1991;254:726-9
[2] Mégarbane B, Deye N, Baud F. [Contribution of experimental data to respiratory depression
induced by psychotropic drugs]. Réanimation 2004;13:334-42
[3] Plum F. Breathing is controlled independently by voluntary, emotional, and metabolically related
pathways. Arch Neurol 1992;49:441
[4] Ramsay SC, Adams L, Murphy K, Corfield DR, Grootoonk S, Bailey DL, et al. Regional cerebral
blood flow during volitional expiration in man: a comparison with volitional inspiration. J Physiol
1993;461:85-101
[5] Raux M, Straus C, Redolfi S, Morelot-Panzini C, Couturier A, Hug F, et al. Electroencephalo-
graphic evidence for pre-motor cortex activation during inspiratory loading in humans. J Physiol
2007;578:569-78
 6
6
1
/
6
100%