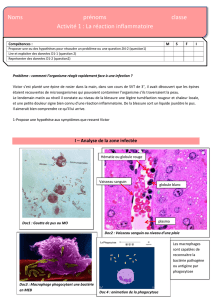
Polyradiculonévrite Inflammatoire Demyélinisante Chronique

Polyradiculonévrite Inflammatoire
Demyélinisante Chronique
Quelle est la fréquence de la maladie ?
La polyradiculonévrite inflammatoire démyélinisante chronique (PIDC) anciennement
appelée polyradiculonévrite chronique (PRNC) est une maladie rare. Le nombre de
cas en France est estimé à environ 5000. Elle touche aussi bien les hommes que les
femmes et son pic de fréquence se situe vers l’âge de 50 ans.
Quelle est l’origine de la maladie ?
C ‘est une neuropathie acquise, due à une atteinte inflammatoire de l’enveloppe des
nerfs (gaine de myéline) au niveau de leurs racines ou dans les membres. Ses
mécanismes ne sont pas bien connus mais on admet qu’il s’agit d’une maladie due à
un dysfonctionnement de l’immunité (maladie auto-immune). Le plus souvent de
cause inconnue (forme idiopathique), elle peut être parfois secondaire à un diabète,
une infection (Lyme, VIH, …), un cancer (lymphome, …), une maladie auto-immune
(lupus, sarcoïdose, thyroïdite, …) ou associée à une gammapathie monoclonale
(production anormale dans le sang et/ou les urines d’une protéine par les globules
blancs).
Quels sont les symptômes de la maladie ?
Les symptômes initiaux sont très variables d’un patient à l’autre. Ils peuvent être
moteurs (faiblesse des membres) et/ou sensitifs (engourdissement, fourmillements,
douleurs). S’y associe habituellement une disparition des réflexes. La gêne
occasionnée est variable avec le plus souvent des difficultés à la marche ou des
troubles de l’équilibre. L’installation des symptômes est croissante sur au moins deux
mois avec une évolution progressive ou à rechutes.
Comment confirmer le diagnostic ?
Le diagnostic repose sur des critères cliniques et s’appuie aussi sur des examens
complémentaires :
• L’électroneuromyogramme a un rôle clé. Il va montrer typiquement une
diminution de la vitesse de propagation de l’influx électrique le long des nerfs.
• La ponction lombaire est recommandée : une augmentation des protéines
dans le liquide céphalorachidien est habituelle sans augmentation du nombre
de cellules. Sa normalité n’exclut pas le diagnostic.
• Examens biologiques : il n’existe pas de marqueur biologique spécifique de
la PIDC. Un bilan biologique est recommandé pour rechercher une maladie
associée ou pour écarter le diagnostic d’une autre neuropathie.
• Biopsie de nerf : elle peut être utile dans les cas difficiles.

Quelle est la surveillance de la maladie et à quel rythme ?
La PIDC est par définition une maladie chronique donc durable. On distingue les
formes progressives de celles à rechute. Un suivi régulier est nécessaire pour
évaluer l’évolution de la maladie (stabilité ou progression), l’efficacité du traitement et
pour dépister d’éventuelles rechutes.
Quels sont sa prise en charge et son traitement ?
Actuellement, trois traitements ont fait la preuve de leur efficacité et peuvent être
utilisés chacun en première intention. Une fois le diagnostic posé, le traitement le
plus adapté est proposé :
• Les immunoglobulines intraveineuses (régulateurs de la production des
anticorps) : Il s’agit de perfusions intraveineuses réalisées classiquement en
cures de 2 à 5 jours. Le traitement peut être renouvelé et la fréquence des
cures est adaptée à chaque patient.
• La corticothérapie (traitement immunosuppresseur modulant la production
des anticorps) : Différentes modalités de prescription sont possibles. En
général une dose d’1mg/kg/jour est prescrite pendant au moins 1 mois suivie
d’une décroissance très progressive.
• Les échanges plasmatiques : Il s’agit de séances de filtration du plasma
contenant les facteurs responsables de la maladie. Ce plasma est remplacé
par un plasma de substitution. Ce traitement plus lourd et plus difficile à
organiser est souvent réservé aux formes résistantes aux deux autres
traitements.
• Parfois d’autres traitements immunosuppresseurs sont prescrits, en cas de
résistance ou de dépendance aux corticoïdes par exemple
l’azathioprine IMUREL
, le mycophénolate Mofétil CELL CEPT
ou d’autres.
• Le traitement des symptômes est également importants (traitement antalgique
par exemple) de même qu’une prise en charge de kinésithérapie adaptée.
Texte rédigé par le Centre Maladies Neuromusculaires Rares Rhône-Alpes.
Version du 27/08/2010.
1
/
2
100%