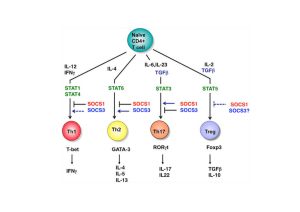
PDF - Université Paul Sabatier

T
TH
HÈ
ÈS
SE
E
En vue de l'obtention du
D
DO
OC
CT
TO
OR
RA
AT
T
D
DE
E
L
L’
’U
UN
NI
IV
VE
ER
RS
SI
IT
TÉ
É
D
DE
E
T
TO
OU
UL
LO
OU
US
SE
E
Délivré par l'Université Toulouse III - Paul Sabatier
Discipline ou spécialité : Immunologie
JURY
Pr Roland LIBLAU Président
Dr Maria Cristina CUTURI Rapporteur
Pr Jean DAVOUST Rapporteur
Pr Joost van MEERWIJK Directeur de Thèse
Ecole doctorale : Biologie - Santé - Biotechnologies
Unité de recherche : U563 Inserm
Directeur(s) de Thèse : Joost van Meerwijk
Présentée et soutenue par
Thibault SANTOLARIA
Le 26 janvier 2009
Titre : INDUCTION DE TOLERANCE AUX ALLOGREFFES D'ORGANES SOLIDES PAR LES
LYMPHOCYTES T REGULATEURS CD4+ CD25+ FOXP3+

1

2
REMERCIEMENTS
Aujourd’hui se tourne une page importante de ma vie, quatre années passées
à l’Inserm U563 et pourtant, quand je regarde en arrière, j’ai l’impression d’être
seulement arrivé hier. Cette page est émminamment importante puisque c’est elle
qui m’a vu, pour rester dans l’immunologique, me différencier de cellule immature
(étudiante) en cellule effectrice, apte à la dure loi de la sélection du travail… Même si
une telle transformation demande une intégration personnelle du message (« La
chimère hématopoïétique est à la réponse à toutes les questions » et autre « Les
Tregs vont sauver le monde »), elle ne saurait s’opérer sans une éducation et un
signal de survie de la part d’autres cellules spécialisées (la grande famille des Chefs,
et la famille tout court).
Dans mon cas, ma cellule présentatrice d’antigènes est certainement mon
directeur de thèse : Joost van Meerwijk. Merci à vous de m’avoir accepté au sein du
DEA d’immunologie, puisque c’est ainsi que cela s’appelait encore, et de m’avoir
associé à l’un des plus passionnants sujets qui soit : la tolérance aux autres. Merci
également de m’avoir tout au long de ces quatre années enseigné l’art délicat de la
chimère hématopoïétique, la passion des Tregs et le goût de former la génération
suivante. Je garderai en mémoire, de nos « interactions », les longues semaines,
pleines de doutes et de craintes, à patienter pour savoir si oui ou non, nos greffes de
coeur allaient survivre jusqu’à terme ; les mois à attendre que nos coupes
histologiques soient enfin prêtes ; les jours précédents l’envoi du papier à faire et
refaire, encore et encore, des photos avec Talal ; et votre détermination sans faille
pour défendre le papier devant l’Editorial Board de Nature Medicine. Peu y aurait cru,
vous oui ! Encore moins aurait réussit un tel pari, vous si ! Le jeu en valait la
chandelle… Merci encore pour ses intences émotions.
Si dans cette métaphore immunologique, Joost devait être la CPA, alors Paola
serait certainement la mTEC. Parfait complément dans cette étape de sélection, vous
avez su m’apporter la rigueur nécessaire à la réalisation d’un projet scientifique.
Merci pour votre disponibilité, les nombreux rapports de congrès que vous nous avez
fait (et les discussions qui s’ensuivaient) et votre enthousiasme au quotidien. Mon
seul regret sera que vous ne m’ayez que partiellement communiqué votre passion
pour la sélection thymique. Il faut dire que je partais avec un a priori assez fort vis-à-
vis de cette partie de l’immunologie.
Merci à Geneviève pour sa gentillesse et son aide précieuse dans le
phénotypage des nombreuses souris transgéniques utilisées au laboratoire.
Bien sûr, le thymocyte n’est pas seul dans l’immensité du thymus. De très
nombreux autres lymphocytes en devenir l’accompagnent dans cette longue
transformation. Sans eux, le pauvre thymocyte ne serait plus le même. Parmi eux, il y
a d’abord mes collègues de l’équipe Tolérance et Auto-immunité, à commencer par

3
REMERCIEMENTS
les anciens, qui par leur sagesse ont contribué à ma formation. Un grand merci donc
à toi, Olive, pour m’avoir appris les bases techniques du sujet et donné tous les
conseils dont j’avais besoin : de l’étude comparative entre les pansements Carrefour
et Hansaplast pour les greffes de peau, à la technique secrète de l’ACK ou les
chemins détournés pour traverser Toulouse en pleine heure de pointe pour rentrer
chez mes parents. Merci enfin, pour ta patience, devant mon style parfois si
particulièrement particulier (« Lors du dysfonctionnement d’un organe, celui-ci
n’assure plus sa fonction »). Ingrid, pendant les trois ans que je t’ai cottoyée, tu as
été un tel soleil, de par ta fougue, ta gentillesse, et ton caractère si trempé, qu’il est
difficile de t’oublier. Tantôt souriante, tantôt attendrissante quand tu parlais de Tristan
et parfois si effrayante quand tu t’enflammais contre quelqu’un, tes rires resonneront
encore longtemps contre les murs du labo. Mille mercis pour ce que tu es ! Surtout
ne change pas… Julie, tu es la seule à m’avoir accompagné tout au long de ces
quatre ans. D’abord intimidé par tes « Allo » si engageant, j’ai rapidement découvert
derrière le masque, une fille extrêmement attachante et toujours prête à aider. Nos
discussions, tant sur le Stade Toulousain que sur les derniers exploits d’un Ministre
appelé à devenir Président à la place du Président, me manqueront. Merci
également pour tes idées débordantes pour fêter le départ d’un des notres… idées
qui m’ont tour à tour, mis dans la peau de Mitch, Travolta ou Charlie et ses drôles de
dames. Enfin, comment oublier la petite Julie Ribot, mascotte de l’équipe et
ambassadrice des pauses cafés-clopes. Même dans les moments difficiles, tu m’as
toujours soutenu, écouté et je t’en remercie.
Place maintenant aux jeunes, à la relève du labo. Honneur à la première
arrivée : Céline ! C’est maintenant toi la doyenne du labo, le pillier sur lequel
compteront les futurs étudiants. Merci pour ton écoute, tes discussions souvent
enflammées et ton entrain quotidien. A Lise, je t’ai refilé le bébé et espère qu’il t’e
donnera autant de bonheur et de réussite qu’il m’en a apporté. Bon courage pour la
suite et profite bien de ces quelques années de thèse : elles ont une saveur toute
particulière. Clémence, nos chemins ne se sont malheureusement pas croisés très
longtemps mais cela m’a suffit pour comprendre qu’un peu à l’image d’Ingrid, tu allais
rapidement devenir la coqueluche de l’U563, grâce à ta sympathie et à ta bonne
humeur quotidienne. Mais, j’ai également découvert que, comme elle, tu n’étais pas
genre à te faire marcher sur les pieds. Entre toi, Lise et Céline, Joost a donc du souci
à se faire. Peut-être en fait, devrais-je lui souhaiter à lui « Bon Courage ». Enfin, il est
temps de boucler la boucle, celle-là même qui avait commencé quand Olive m’avait
cédé sa place comme seul coq de la basse-cour et qui se termine aujourd’hui
puisque je laisse Svet au milieu de ces filles. Cela peut faire peur de prime abord,
mais tu verras : on y prend goût très vite. En tout cas, courage pour la suite de ton
M2R !

4
REMERCIEMENTS
Je remercie également tous les membres de l’unité, les anciens comme les
nouveaux, pour avoir partagé avec moi tant de bons moments pendant ces 4
longues années : Florie, Camille, Sabina, Loïc, Nico, Yovan, Delphine, Lucile, Audrey
et Patrick de l’animalerie, Fatima, Dominique, notre super secrétaire, et Aline, notre
deuxième mère. Une mention spéciale à Nicolas, mon talentueux partenaire de
dance, à Sophie, la gentillesse incarnée, à Aurelie, la « people » de l’U563, à Julie
Tabiasco, la pile électrique toujours prête à aider, et Michaël, l’animateur de nos
repas de midi, qui, chacun dans son style, m’a beaucoup apporté.
Pour terminer, je remercie mes parents sans qui, je ne serais pas celui que je
suis aujourd’hui et qui m’ont toujours soutenu ; mes amis qui depuis déjà 13 ans pour
certains, me supportent et me permettent d’oublier les petits tracas de la vie. Enfin, si
je devais une dernière fois utilisée la comparaison avec l’immunologie, je dirais
qu’une cellule effectrice ne saurait exister sans sa contrepartie régulatrice, chacune
étant le versant opposé de l’autre, unies en un tout... N’est-ce pas la définition de
l’âme sœur ? Merci à toi Karine d’être ma cellule régulatrice, celle qui fait mon
bonheur et mes peines et qui, comme moi, a subit la parfois difficile sélection
thymique.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
 145
145
 146
146
 147
147
 148
148
 149
149
 150
150
 151
151
 152
152
 153
153
 154
154
 155
155
 156
156
 157
157
 158
158
 159
159
 160
160
 161
161
 162
162
 163
163
 164
164
 165
165
 166
166
 167
167
 168
168
1
/
168
100%