L`artérite à cellules géantes et la cécité subite

L’artérite à cellules géantes et la cécité subite : Un
angle nouveau
Par Janine L. Johnston, M.D., FRCPC
Les essais cliniques comparatifs, à répartition aléatoire et à double insu n’ont pas apporté de réponse définitive à toutes les
questions d’importance clinique. Le JSCR vous propose une nouvelle rubrique intitulée « Consultation de couloir », dans
laquelle d’éminents rhumatologues répondront à vos questions complexes en vue d’établir un consensus.
Veuillez faire parvenir vos questions pour les numéros futurs à : Maeveb@sta.ca.
20 JSCR 2007 • Volume 17, Numéro 3
Question 1 : Quelle est la cause de la baisse de vision? Peut-
on déduire des symptômes qu’il s’agit d’une artérite à
cellules géantes avant même de connaître les résultats des
examens sanguins?
Sur le plan neuro-ophtalmologique, il est capital de préciser le
mode d’apparition de la baisse de vision. Un début brutal peut
indiquer une neuropathie optique ischémique, provenant ou
non d’une artérite. Une thrombose ou une embolie de l’artère
centrale de la rétine sont également possibles. Il faut égale-
ment penser aux causes purement locales de baisse de vision,
comme un décollement de rétine ou un glaucome à angle
aigu. Une baisse de vision progressive et insidieuse corre-
spond davantage aux neuropathies optiques par compression
ou par infiltration, à la dégénérescence maculaire, au glau-
come ou aux cataractes.
La présence de symptômes associés contribue à préciser la
cause de la baisse de vision. La présence ou l’absence de
douleur sont significatives. La plupart des causes vasculaires
de baisse de vision sont indolores. Pour qu’une ischémie totale
du globe oculaire se produise, il faut qu’il y ait occlusion des
systèmes carotidiens internes et externes, ce qui cause une
douleur intense (oculopathie ischémique). La douleur à la
tempe ou l’association de céphalée et de claudication de la
mâchoire, quoique classiques, ne sont pas toujours présentes
dans l’artérite à cellules géantes (ACG), mais constituent des
indices importants quand elles le sont. L’ACG peut
s’accompagner de diplopie, mais douleur oculaire et diplopie
peuvent également être associées à des masses orbitaires.
Question 2 : Quels éléments de l’examen conduisent à
soupçonner une ACG comme cause de la baisse de vision?
Il faut tout d’abord vérifier si la baisse de vision est corri -
geable. On demande au patient de regarder à travers un trou
sténopéique (de la taille d’un trou d’aiguille), sans verres cor-
recteurs. Si la vision s’améliore, il s’agit d’un problème de
réfraction, peut-être causé par des cataractes. Si la vision ne
s’améliore pas, il faut trouver où se situe le problème.
L’atteinte du nerf optique se vérifie en recherchant un
déficit relatif de l’arc pupillaire afférent, mis en évidence par la
présence d’une pupille de Marcus Gunn. Il s’agit d’un test très
simple à réaliser : lorsqu’on passe une source de lumière
devant les yeux, la pupille de l’œil sain se contracte tandis que
celle de l’œil atteint se dilate. Cela signifie que le nerf optique
est très probablement atteint.
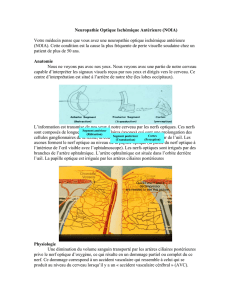
Ensuite, l’examen du fundus à l’aide d’un ophtalmoscope
pourra montrer une anomalie du nerf optique. Dans la neu-
ropathie optique ischémique, le nerf optique atteint peut
paraître normal ou oedémateux. Si l’ischémie est située en
postérieur sur le trajet du nerf optique (neuropathie optique
ischémique postérieure), la papille optique paraîtra normale
(1a). Si l’ischémie touche l’insertion du nerf optique (neu-
ropathie optique ischémique antérieure; NOIA), la papille
paraîtra partiellement ou totalement œdémateuse (1b). Il ne
s’agit pas d’œdème papillaire, où l’on retrouve un œdème de
la papille et des vaisseaux ainsi que des d’hémorragies (1c). Ici,
la papille est pâle et les vaisseaux sont de très petit diamètre.
Pour finir, la palpation des artères temporale et faciale
devrait être douloureuse et révéler des pouls absents ou
diminués.
Bien que le diagnostic de NOIA puisse se faire avec un
certain degré de certitude, le diagnostic définitif d’ACG
repose sur la biopsie temporale. La NOIA artéritique ne peut
être distinguée de la NOIA non artéritique chez les patients de
plus de 55 ans, particulièrement lorsque le taux de sédimen-
tation et la protéine C-réactive ne sont pas typiques de
l’artérite. L’angiographie à la fluorescéine peut démontrer un
retard de remplissage choroïdien, indiquant une occlusion
des artères ciliaires postérieures. Ce phénomène, qui ne se
produit pas dans la NIOA non artéritique, indique presque
toujours une NIOA d’origine artéritique.
CONSULTATION DE COULOIR
Présentation du cas : Un homme de 65 ans consulte pour baisse de vision dans un oeil. Il présente
par ailleurs diabète, hypertension et hyperlipidémie, pour lesquels il reçoit les médicaments
appropriés.

JSCR 2007 • Volume 17, Numéro 3 21
Élaboré grâce à une subvention sans restriction à visée éducative de Pfizer Canada.
Évolution : Ce patient décrivait une baisse subite et indo-
lore de la vision de l’œil gauche, accompagnée de claudica-
tion de la mâchoire. Son taux de sédimentation était de
35 mm/h et son niveau de protéine C-réactive était légère-
ment élevé. On lui a prescrit de la prednisone à raison de
60 mg/jour. La biopsie de l’artère temporale s’étant révélée
normale, la prednisone a été interrompue. Dans les 24 heures
suivantes, la baisse de vision s’aggravait à l’œil gauche, les
mouvements de l’œil devenaient douloureux, et il apparaissait
une diplopie et une élévation de la pression intraoculaire. Le
patient ayant alors reçu de la méthylprednisolone
intraveineuse à raison de 1 000 mg/jour durant 5 jours, la
vision de l’œil gauche s’est améliorée, atteignant 20/30.
Toutefois, l’utilisation prolongée de corticoïdes à fortes doses
a provoqué chez ce patient une aggravation des cataractes,
une difficulté à maîtriser la glycémie et la tension artérielle et,
finalement, une nécrose avasculaire de la hanche gauche.
Lorsque la baisse de vision est importante ou qu’il existe des
signes d’ischémie du globe oculaire (p. ex., apparition subite de
cataracte et de glaucome en plus de la NIOA), la méthylpred-
nisolone est indiquée. La baisse de vision n’est pas irréversible et
le fait de poser les gestes appropriés, devant un diagnostic pos -
sible d’ACG, peut apporter une amélioration remarquable de la
vision. Même en l’absence de biopsie positive ou d’élévation du
taux de sédimentation ou de protéine C-réactive, l’association de
NIOA et de claudication de la mâchoire justifie l’utilisation de
fortes doses de prednisone par voie orale. Cinquante pourcent des
patients atteints d’ACG présentent des symptômes visuels. Du
point de vue neuro-ophtalmologique, les avantages du traite-
ment à la prednisone chez les patients atteints de NIOA artéritique
sont toujours supérieurs aux risques encourus, même en présence
de diabète et d’hypertension. En effet, l’atteinte de l’autre œil, dans
la NIOA artéritique, peut se produire en une semaine ou deux, par
opposition à deux ou trois ans dans la NIOA non artéritique.
Figure 1a. Papille optique normale Figure 1b. Papille atteinte d’ischémie Figure 1c. Papille et vaisseaux œdémateux
La Dre Janine L. Johnston est neuro-ophtalmologiste dans un cabinet privé pluridisciplinaire de Winnipeg. Elle est également professeure
d’ophtalmologie, d’oto-rhino-laryngologie et de médecine à l’Univeristy of Manitoba.
1
/
2
100%