Bartholinites

Bartholinites
A. Agostini A et B. Blanc
ANATOMIE
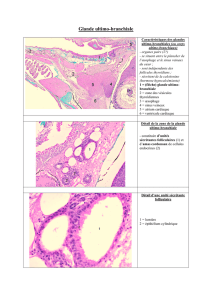
Les glandes de Bartholin sont situées de chaque
côté, à la partie postérieure et inférieure de la
vulve, à hauteur de l’hymen. Elles sont limitées
en dedans par la paroi vaginale, par le bulbe
vaginal en dehors et l’aponévrose périnéale
moyenne en arrière. Elles mesurent de 10 à
15 mm en période d’activité génitale et leur canal
excréteur, long de 20 mm, se jette dans le sillon
nympho-hyménéal ,au niveau du tiers moyen et
du tiers postérieur (1).
PHYSIOPATHOLOGIE
Les glandes de Bartholin sont des glandes
constituées d’acini bordés d’un épithélium muco-
sécrétant. La glande n’est fonctionnelle que chez
la femme à partir de la puberté et jusqu’à la
ménopause, ensuite elles s’atrophient. La sécré-
tion de ces glandes est secondaire à la stimulation
sexuelle. Cette sécrétion participe à la lubrifica-
tion vestibulaire au même titre que les sécrétions
des autres glandes. Ainsi, l’absence de sécrétions
des glandes de Bartholin peut entraîner une gêne
sexuelle.
L’infection de la glande peut se faire par deux
mécanismes. Elle peut se faire par voie ascen-
dante, par des germes vaginaux entraînant un
abcès de la glande appelé bartholinite. Sinon,
l’infection peut survenir sur un kyste de la glande
de « Bartholin ». Ce kyste est secondaire à une
obturation partielle ou totale du canal excré-
teur (2).
DIAGNOSTIC CLINIQUE
La bartholinite entraîne une douleur aiguë avec
fièvre. L’examen clinique retrouve une tuméfac-
tion vulvo-vaginale, latéralisée, refoulant la
grande lèvre vers l’extérieur. Une excrétion de
pus peut-être objectivée, soit au niveau du canal
excréteur, soit n’importe où en surface de l’abcès
en cas de fistule. L’examen clinique doit diffé-
rencier la bartholinite de l’abcès des grandes
lèvres. Ce dernier est centré sur la grande lèvre
et ne la refoule pas vers l’extérieur.
L’infection d’un kyste de la glande de Bar-
tholin est moins bruyante. La tuméfaction est
moins importante et l’examen clinique retrouve
un kyste dont la localisation anatomique corres-
pond à la glande de Bartholin (signe de Richet).
Les récidives entraînent des formes chroniques
qui sont généralement moins douloureuses.
EXAMENS PARACLINIQUES
Le prélèvement vaginal et du pus excrété permet
de rechercher un germe causal et d’autres germes
Les glandes de Bartholin participent à la lubrification vestibulaire. Elles peuvent s’infecter. La
bartholinite aiguë peut être primitive par infection vaginale ou par surinfection d’un kyste de
la glande de Bartholin. Le traitement médical est prescrit en première intention. Le traitement
chirurgical de drainage est effectué en phase d’abcédation. L’exérèse ou la marsupialisation de
la glande peut être effectuée en cas de récidive en dehors de tout contexte infectieux.

566 Pelvi-périnéologie
responsables d’infections sexuellement transmis-
sibles (IST). Le gonocoque doit être évoqué en
cas de forme bilatérale. Il n’y a pas de germes
spécifiques aux bartholinites, mais les germes les
plus fréquemment rencontrés sont des entérobac-
téries et des anaérobies.
TRAITEMENT
Le traitement médical est toujours débuté dès le
diagnostic posé. Il s’agit d’antalgiques et d’anti-
inflammatoires dans l’attente de l’abcédation. En
postopératoire ce traitement sera prescrit pendant
dix jours. Le traitement antibiotique est discuté,
mais aucune étude n’a mis en évidence son effi-
cacité. Par empirisme, il est rapporté que le trai-
tement antibiotique favoriserait soit la résolution
spontanée, soit faciliterait l’abcédation. les anti-
biotiques proposés sont les pénicillines ou les
céphalosporines.
Le traitement chirugical est effectué en phase
d’abcédation. Il s’agit d’une incision drainage de
l’abcès par incision cutanée ou au niveau du
sillon nympho-hyménéal avec évacuation, lavage
de la loge et pose d’une lame de Delbet pendant
24 heures (1). En cas de bartholinite récidivante
ou de forme chronique, on discutera la marsu-
pialisation ou l’exérèse de la glande. Ces deux
interventions s’effectueront à froid. La marsu-
pialisation (3) consiste en une large ouverture de
la glande avec création d’un orifice large par
suture des berges de l’incision avec l’intérieur de
la glande. Il s’agit d’une intervention rapide, peu
hémorragique permettant un traitement conser-
vateur. L’exérèse totale de la glande est réservée
en dernier recours, car il existe un risque hémor-
ragique non négligeable et le geste est souvent
incomplet avec un risque de récidive. De plus, en
cas d’exérèse bilatérale il existe un risque de
sécheresse, source de gêne sexuelle. D’autres
alternatives ont été proposées telle que l’injection
locale de nitrate d’argent qui semble assez effi-
cace (4, 5).
Références
1. Quentin R, Pierre F, Bertrand J (1990) Les bartholi-
nites. Encycl Med Chir (Paris-France), Gynécologie
380 A10, 6 p
2. Paniel BJ, Truc JB, Robichez B et al. (1885) Chirurgie
des lésions bénignes de la vulve. Encycl Méd Chir
(Paris, France), Techniques chirurgicales, Urologie-
Gynécologie 4, 10-06, 26 p
3. Davies JW (1948) Bartolin cyst : a simple method for
its restoration to fonction. Surg Gynecol Obstet 86:
329-31
4. Mungan T, Ugur M, Yalcin H et al. (1995) Treatment
of Bartholin’s cyst and abscess: excision versus silver
nitrate insertion. Eur J Obstet Gynecol Reprod Biol
63: 61-3
5. Ergeneli MH (1999) Silver nitrate for Bartholin gland
cysts. Eur J Obstet Gynecol Reprod Biol 82: 231-2
1
/
2
100%