Compétence 9 « Organiser et coordonner les interventions soignantes

Promotion 2011-2014
2
ème
année -
B. Guillerme
1
Compétence 9 « Organiser et coordonner les interventions soignantes »
UE 3.3
Rôles infirmiers, organisation du travail et inter professionnalité
CORRIGE
Objectif
Elaborer les conditions de mise en œuvre et de suivi du projet de soins dans le cadre de la pluri-
professionnalité à partir du cas clinique « AVC »
Objectifs pédagogiques
A partir du cas clinique « AVC »
Citer les professionnels de santé impliqués dans le projet de soins
Présenter leur champ d’intervention (rôle, fonction, missions et compétences)
Repérer leurs objectifs dans la prise en charge de la personne soignée de ce cas clinique
Présenter leur modalité de prise en charge
Situer l’infirmier(e) dans ce projet de soins vis-à-vis des autres professionnels de santé (rôle, outils
de suivi de soins, au regard de la législation,…)
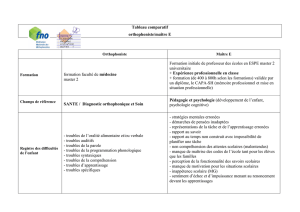
1. Professionnels impliqués dans la prise en charge
Orthophoniste
Kinésithérapeute
Assistante sociale
Médecin / interne
Aide-soignant(e)
IDE
2. Champ d’intervention
Orthophoniste (Orthophoniste rééducateur en dyslexie/aphasie/troubles de la voix, Logopède,
Logopédiste)
Mission : Prévient, évalue et prend en charge les troubles de la voix, de l'articulation, de la parole, de
compréhension et d'expression du langage oral et écrit par des actes de rééducation constituant un traitement.
Autonomie et responsabilités :
- Autonomie dans la prise en charge et la relation aux personnes
- Garant de la qualité des soins délivrés, l'orthophoniste reste seul responsable des techniques utilisées dans sa
pratique professionnelle, conformément aux données reconnues de la science
- Une erreur dans la mise en œuvre des prescriptions médicales, une mauvaise appréhension d'une situation
d'urgence, des situations à risques dans le domaine de la protection de l'enfance et de la maltraitance à mineurs,
des erreurs matérielles dans les actes, un non-respect des règles et procédures médico-techniques, administratives
dans la mise en œuvre des protocoles, peuvent avoir des conséquences politiques négatives en termes d'image
pour la collectivité
- Ces erreurs peuvent engager la responsabilité disciplinaire, civile et pénale de l'agent
- Activités définies, suivies et évaluées par le supérieur hiérarchique
Compétences
Réalisation de bilans orthophoniques
Savoir-faire
• Conduire un entretien avec un patient et/ou sa famille afin de recueillir des données cliniques
• Analyser la plainte du patient
• Evaluer les capacités et diagnostiquer un trouble ou une pathologie à partir de tests d'orthophonie
• Evaluer le besoin d'investigations complémentaires
• Communiquer un compte-rendu du bilan au médecin prescripteur
Savoirs
• Techniques de questionnement et d'écoute
• Physiologie et psychologie
• Neurologie, stomatologie
• Anatomie

Promotion 2011-2014
2
ème
année -
B. Guillerme
2
• Tests d'orthophonie (PEA, exploration de l'audition, audiogrammes, etc.)
• Méthodes d'analyse et de diagnostic
Elaboration d'un plan de soins
Savoir-faire
• Définir les objectifs et le plan de soins
• Choisir les techniques de rééducation et de communication les plus adaptées au trouble et à la
pathologie, la personnalité, l'âge, l'origine sociale du patient
Savoirs
• Troubles de langage oral (aphasie, bégaiement, etc.)
• Troubles de langage écrit (dyslexie, déficience de l'orthographe)
• Troubles organiques (laryngotomie, cordes vocales)
• Troubles centraux et cognitifs
Actes et activités
Savoir-faire
• Réaliser une rééducation des anomalies de l'expression orale, des pathologies oto-rhino-laryngologiques
et des pathologies neurologiques
• Assurer le maintien et l'adaptation des fonctions de communication du patient
• Conduire des exercices de logique, de mémoire, de techniques de voix, de parole, de langage oral et
• écrit en individuel ou en groupe
• Apprendre au patient d'autres formes de communication non verbale
• Créer une relation de confiance avec les patients
• Evaluer régulièrement la qualité des pratiques et les résultats des actes d'orthophonie
Savoirs
• Syntaxe et grammaire de la langue française
• Activités et tests logicomathématiques
• Activités et tests de mémoire et mémorisation
• Tests comportementaux
• Principes de la relation d'aide
• Notions de pédagogie
Kinésithérapeute
Mission
La profession de masseur-kinésithérapeute consiste à pratiquer habituellement le massage et la gymnastique
médicale.
La définition du massage et de la gymnastique médicale est précisée par un décret en Conseil d'Etat, après avis
de l'Académie nationale de médecine.
Lorsqu'ils agissent dans un but thérapeutique, les masseurs-kinésithérapeutes pratiquent sur ordonnance
médicale et peuvent prescrire, sauf indication contraire du médecin, les dispositifs médicaux nécessaires à
l'exercice de leur profession.
La profession est régie par le CSP, Art. L4321-1 à -21
L’Ordre des masseurs-kinésithérapeutes se décline du conseil national au conseil régional et fixe le montant de la
cotisation annuelle.
Rôle du kinésithérapeute
Assurer la rééducation des personnes atteintes de paralysies, de troubles neurologiques, accidentées de la route,
du travail ou du sport; aider les enfants et les adultes souffrant d’affections respiratoires, circulatoires ou
rhumatismales à retrouver leurs capacités physiques ; soulager leur douleur ;
Ce praticien occupe une profession paramédicale règlementée. La possession du diplôme d'état est obligatoire.
Résistant physiquement, à l’écoute, il encourage ses patients au cours de soins parfois longs et douloureux.
Activités et outils de travail
Son activité s'exerce le plus souvent sur prescription médicale dans un but thérapeutique.
Le kinésithérapeute réalise de façon manuelle ou instrumentée, des actes destinés à rétablir les capacités
fonctionnelles (musculaires, articulaires, organiques) ou à en prévenir l’altération.
Il traite les traumatismes dus aux accidents ou les conséquences du vieillissement.
Il soigne les affections bénignes (lombalgies, torticolis, entorses).
Entièrement responsable de ses actes, il choisit les méthodes et les techniques à employer. Celles-ci sont
variées et adaptées à chaque cas : massothérapie, physiothérapie (eau, chaleur, électricité), gymnastique
médicale, drainage lymphatique, kinésithérapie respiratoire, articulaire, fonctionnelle ou motrice.
Ce professionnel exécute également des tâches administratives (suivi des dossiers des patients, relation avec les
caisses d’assurance maladie) et comptables (gestion des recettes et des frais engagés pour pratiquer l’activité

Promotion 2011-2014
2
ème
année -
B. Guillerme
3
libérale).
Le kinésithérapeute participe à la prévention : il conseille les patients afin qu’ils puissent éviter de rencontrer
les mêmes difficultés (hygiène, maintien).
Il peut aussi établir des bilans de capacité (évaluation du degré de mobilité, des capacités physiques et
transmission du bilan de rééducation aux services concernés).
Il collabore avec d’autres professionnels de la santé : médecin-prescripteur, personnel soignant, autres
spécialistes de la rééducation (ergothérapeute).
Le Code de la sécurité sociale (décret du 6/04/2006) donne au kinésithérapeute la possibilité de prescrire
certains dispositifs médicaux (appareils destinés au soulèvement des malades, d’aide à la déambulation).cf.
annexe 1. La liste de ces dispositifs médicaux est fixée par arrêté des ministres chargés de la santé et de la
sécurité sociale après avis de l'Académie nationale de médecine.
Il peut pratiquer sans prescription médicale dans un but esthétique, hygiénique ou sportif.
Il procède à des soins d'entretien et de bien-être corporel dans le domaine sportif (remise en forme, gymnastique
de groupe, relaxation), esthétique (amincissement, palper-rouler) et en thalassothérapie.
Différentes étapes : Diagnostic, traitement, compte-rendu.
Il accueille le malade, s’entretient avec lui, consulte les documents relatifs au traitement (dossier médical,
ordonnance, radiographies) et l’examine. Ce diagnostic lui permet de définir les moyens appropriés pour
effectuer la rééducation. Commence alors la phase du traitement : massages répétés sur la zone douloureuse, à la
main ou à l'aide d'appareillages, exécution par les patients, sous son contrôle, de mouvements (en piscine, avec
des altères). Il peut également utiliser les infrarouges, les ultrasons, la boue ou différentes crèmes. Il établit enfin
un compte rendu du traitement et peut signaler au médecin-prescripteur ou à l'équipe de rééducation les troubles
survenus ou éventuellement modifier la rééducation.
Deux statuts et des lieux d’exercice multiples.
Le kinésithérapeute peut travailler en tant que libéral, seul ou avec des associés dans un cabinet, au domicile des
malades, en clinique privée, en maison de retraite ou sur les terrains de sport. Il organise alors son travail en
fonction des besoins de sa clientèle.
Il peut aussi exercer en tant que salarié dans des établissements hospitaliers publics ou privés, des centres de
rééducation fonctionnelle, des établissements thermaux ou des dispensaires.
Ce métier requiert une bonne santé physique voire de la force même si les conditions de travail sont variables
selon les techniques utilisées et le mode d'exercice. Station debout prolongée, manipulation de personnes
lourdement handicapées ou âgées, ce professionnel doit pouvoir soutenir des efforts intenses. En hydrothérapie,
les kinésithérapeutes exercent dans une atmosphère souvent humide
La formation : Le diplôme d'Etat de masseur-kinésithérapeute est délivré après des études préparatoires et des
épreuves dont la durée et le programme sont fixés par décret.
L’admission : Les écoles recrutent au niveau bac, mais le concours d’accès est très sélectif, car limité par un
numerus clausus : 5% des admis sont bacheliers. Une prépa d’un an est indispensable, voire obligatoire dans
certains instituts.
La formation dure trois ans. 3300 heures = études, 1460 heures = stages dans les services hospitaliers et en
cabinet libéral.
Le programme = cours d’anatomie, de morphologie, de physiologie humaine, de pathologie, de psycho-
sociologie... Les étudiants sont aussi initiés à la rééducation et la réadaptation en traumatologie, orthopédie,
neurologie, rhumatologie, pathologie cardio-vasculaire, pathologie respiratoire ainsi qu’à la kinésithérapie en
médecine, gériatrie et chirurgie.
Des modalités particulières sont prévues pour permettre aux candidats aveugles de s'y préparer et de s'y présenter
dans des conditions équivalentes à celles des voyants.
Diplômés, ils peuvent se spécialiser (kiné du sport, pédiatrique, respiratoire, gériatrique...) ou acquérir une
formation supplémentaire en ostéopathie ou chiropraxie.
L’assistant de service social
Mission : L’assistant de service social agit avec les personnes, les familles, les groupes par une approche globale
pour :
- améliorer leurs conditions de vie sur le plan social, sanitaire, familial, économique, culturel et professionnel ;
- développer leurs propres capacités à maintenir ou restaurer leur autonomie et faciliter leur place dans la
société ;
- mener avec eux toute action susceptible de prévenir ou de surmonter leurs difficultés.

Promotion 2011-2014
2
ème
année -
B. Guillerme
4
L'assistant de service social exerce de façon qualifiée, dans le cadre d'un mandat et de missions spécifiques à
chaque emploi, une profession d'aide définie et réglementée (art. L. 411-1 et suivants du code de l'action sociale
et des familles) dans une diversité d'institutions, de lieux et de champs d'intervention. Les assistants de service
social et les étudiants se préparant à l'exercice de cette profession sont tenus au secret professionnel dans les
conditions et sous les réserves énoncées aux articles 226-13 et 226-14 du code pénal (art. L. 411-3 du code de
l'action sociale et des familles).
Dans le cadre des missions qui lui sont confiées, l'assistant de service social accomplit des actes professionnels
engageant sa responsabilité par ses choix et ses prises de décision qui tiennent compte de la loi et des politiques
sociales, de l'intérêt des usagers, de la profession et de ses repères pratiques et théoriques construits au fil de
l'histoire, de lui-même en tant qu'individu et citoyen.
Dans une démarche éthique et déontologique, il contribue à créer les conditions pour que les personnes, les
familles et les groupes avec lesquels il travaille, aient les moyens d'être acteurs de leur développement et de
renforcer les liens sociaux et les solidarités dans leurs lieux de vie
La Formation
Le diplôme d'Etat d'assistant de service social (DEASS) est accessible en formation initiale, mais également par
la validation des acquis de l'expérience (VAE).
Pour préparer le DEASS, le candidat doit être titulaire :
• du baccalauréat ;
• ou de l'un des titres admis en dispense du baccalauréat pour la poursuite des études dans les universités ;
• ou du diplôme d'accès aux études universitaires ;
• ou d'un diplôme paramédical ou social au moins égal au niveau IV.
La formation se déroule en 3 années scolaires. Elle comprend, en alternance 12 mois de stage pratique et 1740 h
de formation théorique.
La formation est sanctionnée par le Diplôme d'Etat d'assistant de service social (DEASS) délivré par le ministère
chargé des affaires sociales
Fonctions
Accueil / Evaluation / Information / Orientation
- Entrer en relation/se mettre à disposition d'une personne et recueillir des éléments de connaissance
permettant la compréhension de sa demande
- Informer la personne sur les procédures, les différents acteurs, l'accès aux droits, à la santé
- Evaluer la situation en tenant compte des potentialités de la personne et de son environnement.
- Orienter la personne soit vers un service interne soit vers l'extérieur en fonction du diagnostic posé.
Accompagnement social
- Apporter une aide à la personne en favorisant ses propres ressources et celles de son environnement (famille,
milieu de travail,...)
- Co-élaborer un plan d'action avec la personne en coordonnant les différentes démarches, en tenant compte de
ses ressources, de son environnement, des moyens de l'institution.
- Négocier un contrat d'action avec la personne et en organiser le suivi.
- Rechercher et mobiliser les moyens, coordonner, articuler le travail d'accompagnement en lien avec
différents acteurs.
- Evaluer avec la personne l'impact des actions et les ajuster en conséquence.
- Rédiger des écrits professionnels, organiser, classer, transmettre dans le respect du droit et de la
réglementation en vigueur
Médiation
- Participer à la régulation sociale ou familiale de situations de tension ou de dysfonctionnement.
- Négocier pour les personnes auprès des associations, des institutions, des services publics.
- Assurer un rôle d'interface entre la personne et les institutions intégrant les logiques institutionnelles ou
individuelles.
Veille sociale / Expertise / Formation
- Assurer la veille documentaire.
- Recueillir/classer/ synthétiser/analyser des données sociales sur un secteur d'intervention.
- Rédiger des rapports d'activité.
- Faire des propositions et participer à la mise en oeuvre de la politique d'action sociale de l'organisme
employeur.
- Apporter un éclairage social et donner un avis d'expert à l'autorité de décision.
- Contribuer à l'élaboration de documents à destination des partenaires sur les effets constatés concernant

Promotion 2011-2014
2
ème
année -
B. Guillerme
5
l'application des dispositifs, les pratiques administratives ou l'émergence de nouveaux phénomènes.
- Participer à la recherche.
- Contribuer à la professionnalisation des étudiants en formation.
- Actualiser ses connaissances et développer des compétences dans le cadre de la formation continue.
Conduite de projets/Travail avec les groupes
- Mettre en place des actions de prévention des risques sanitaires et sociaux.
- Repérer les besoins et/ou intérêts communs de plusieurs personnes et les mobiliser sur une problématique
commune.
- Impulser, mettre en œuvre des projets d'intérêt collectif dans lesquels les usagers sont au cœur du partenariat.
- Analyser/évaluer les effets de ces actions.
- Contribuer au soutien de groupes dans le cadre d'une démarche de développement social local.<
Travail en réseau
- Apporter un appui spécifique à des professionnels du champ éducatif/social ou médico-social.
- Participer à des instances de concertation, de décision et de planification en matière d'hébergement, de
logement, d'insertion sociale et professionnelle, de santé et de lutte contre les exclusions et de toute
problématique concernant le champ social. Etablir des relations et mettre en relation l'ensemble des intervenants
de l'environnement des groupes sociaux.
- Coordonner des travaux avec les institutions et les professionnels et/ou contribuer à un diagnostic partagé
avec les partenaires. Représenter par délégation son institution auprès de partenaires
Domaines de Compétences
Intervention professionnelle en service social = Conduite de l’intervention sociale d’aide à la personne (ISAP) ;
Conduite de l’intervention sociale d’intérêt collectif (ISIC).
Expertise sociale = Observer, analyser, exploiter les éléments qui caractérisent une situation individuelle, un
territoire ou des populations ; Veille professionnelle ; Développer et transférer ses connaissances
professionnelles
Communication professionnelle en travail social = Elaborer, gérer et transmettre de l’information ; Etablir une
relation professionnelle.
Implication dans les dynamiques partenariales, institutionnelles et interinstitutionnelles = Développer des actions
en partenariat et en réseau ; Assurer une fonction de médiation ; S’inscrire dans un travail d’équipe
Aptitudes
Ce métier nécessite une bonne culture générale, un intérêt pour les problèmes humains et sociaux, une aptitude
aux relations et à la communication, un bon équilibre personnel permettant d'affronter des situations difficiles ou
complexes.
Exercice professionnel
La profession d'assistant de service social est en France la seule profession sociale réglementée, c'est à dire que
seuls peuvent prendre le titre ou occuper un emploi d'assistant de service social les titulaires du diplôme d'Etat
français d'assistant de service social.
Le médecin
Missions
Accompagne l’individu aux différents âges de la vie aussi bien lorsqu’il est bien portant que lorsqu’il est malade.
Son activité est exercée dans le respect des personnes sans discrimination liée à leur état, leur conviction ou leur
origine. Les patients doivent être informés de leur état de santé, des décisions de traitement envisagées, de leurs
raisons et de leurs conséquences.
L’activité médicale s’exerce sous couvert du secret professionnel et dans le respect de l’honneur et de la probité.
Le médecin peut se consacrer totalement aux diagnostics et aux soins mais il peut aussi participer à
l’enseignement, à la recherche.
Il est dans tous les cas soumis à des tâches de gestion.
Lorsqu’il se consacre aux diagnostics et aux soins le médecin peut exercer son activité soit en libéral (cabinet,
clinique ….) soit en milieu hospitalier.
La formation
Le Baccalauréat est nécessaire pour accéder aux études médicales. Une série scientifique est presque
indispensable, une mention est très souhaitable. De nombreux étudiants suivent une préparation en dehors de la
faculté avant le passage de l’examen concours de première année.
Les études médicales sont divisées en trois cycles. 1er cycle des études médicales : 2 ans = La formation
théorique dispensée pendant ces deux années associe des matières scientifiques et médicales; 2ème cycle des
études médicales : 4 ans = formation théorique à la faculté et pratique à l’hôpital; 3ème cycle des études
médicales : 3 à 5 ans = La médecine générale devient une spécialité. La durée du 3ème cycle varie en fonction de
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%