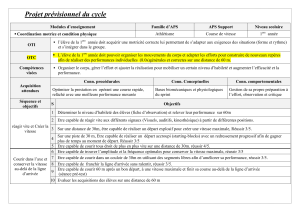
7 – Monitoring respiratoire, quels outils en pratique

27.05.2016
1
1ere journée francophone en kinésithérapie
respiratoire, 28 mai 2016, Paris
David THEVOZ
Physiothérapie cardio-respiratoire
CHUV Lausanne Suisse
Surveillance (avertir / prévenir)
A l’aide
d’appareils
Thévoz, 1ere JFKR,Paris 2016 2

27.05.2016
2
Court terme (minutes/heures)
Définition de la gravité de la situation
Appréciation évolution situation critique
Appréciation qualité du ttt, de la technique
utilisée
Moyen terme (heures/jours)
Appréciation évolution situation
Appréciation évolution pathologie
Long terme (jours/semaines/années)
Appréciation évolution pathologie
Appréciation adéquation des ttt engagés
Thévoz, 1ere JFKR,Paris 2016 3
Quid du
monitoring?
Performant
Pertinent
Reproductible
Sensible
Pratique
Economique
Chronique
Aigu
Intermittent
Continu
Invasif
Non invasif
Thévoz, 1ere JFKR,Paris 2016 4

27.05.2016
3
Fonction ventilatoire:
Composants du système ventilatoire
Echanges gazeux
O2 CO2
Voies aériennes
Ossature
Parenchyme
Musculature
Monitoring
respiratoire? Aigu / chronique? Continu / intermittent? Invasif / non invasif?
Thévoz, 1ere JFKR,Paris 2016 5
O2
« Oxygénation »
Gazométrie
SpO2
CO2
« Ventilation »
Gazométrie
ETCO2
TcCO2
Musculature
« Effort respiratoire »
Eadi
EMG surface
Poeso
Parenchyme
« Aération »
Auscultation
Imagerie Tx
Echographie pleurale
EIT
Monitoring
respiratoire
Bilan
clinique
EFR
Polygraphie
Logiciel VNI
Ventilateurs
Thévoz, 1ere JFKR,Paris 2016 6

27.05.2016
4
Thévoz, 1ere JFKR,Paris 2016
7
Analyse sanguine permettant d’évaluer
la fonction respiratoire et acido-basique
d’un patient, par prélèvement sanguin
artériel
Mesures
›pH, PaCO2, PaO2, Bic, BE, lactates, SaO2
Artères habituelles
›Radiale (Test Allen)
›Fémorale
Oxygénation
Ventilation
Thévoz, 1ere JFKR,Paris 2016 8

27.05.2016
5
Oxygénation
Ventilation
Ponction
directe
Ponction
cathéter artériel
Sphere
Proxima©
« Inline »
analyseur Intra-artériel
Sensor
Paratrend©
Thévoz, 1ere JFKR,Paris 2016 9
Invasif
Potentiellement douloureux
Saignement / hématome
Infection nosocomiale
Thrombus
Fiabilité ( fibrine sur système intra-artériel)
Oxygénation
Ventilation
Thévoz, 1ere JFKR,Paris 2016 10
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
1
/
35
100%