8 - Imagerie-du-tube-digestif

Noémie VAUCHER
Kevin CHEVALIER 1
IMAGERIE DU TUBE DIGESTIF
I. Introduction
Pour explorer le tube digestif on a le choix entre :
La radiologie standard
Le scanner
L'IRM
L'échographie
A. Radiologie standard
1. Généralités
On a le choix entre l'ASP (Abdomen Sans Préparation) ou on peut aussi utiliser du produit de
contraste pour réaliser une opacification.
On pouvait opacifier:
Par voie haute (TOGD, TO, …)
Par voie basse. On utilisait du contraste avec de l'air.
2. L'opacification
On peut opacifier en mettant du contraste (peu) ou de l’air (beaucoup) dedans : lavement baryté
double contraste ou une mucographie pour voir des polypes, des sténoses (dernière anse grêle
opacifiée).
Elle peut se faire soit à la baryte soit aux produits hydrosolubles.
On a une meilleure visualisation avec la baryte, par contre, elle ne doit JAMAIS être utilisée en cas
de suspicion de perforation car elle entraînera une péritonite chimique, mortelle.
Ainsi, lors d'un contrôle post-opératoire, il ne faudra JAMAIS utiliser de la baryte mais des
hydrosolubles.
B. TDM
1. TDM Standard
La paroi digestive est non visible, on ne voit donc pas grand-chose.
Par contre, on verra l'anatomie et le péritoine autour (péritoine normal ou pas).

Noémie VAUCHER
Kevin CHEVALIER 2
2. TDM avec opacification
Pour voir la paroi digestive on va devoir utiliser de l'eau et/ou du contraste pour distendre le tube
digestif.
La paroi digestive va apparaître comme une ligne hyperdense. Par contre les couches pariétales
sont non visibles (muqueuse, sous-muqueuse).
Si on veut la distinguer encore mieux, on va utiliser une injection d'opacification avec une
acquisition à 50-70 secondes après injection.
Cette technique permet de voir des fistules et des anomalies post-opératoires.
C. IRM
L'IRM standard n'a pas d'utilité pour la visualisation du tube digestif, il faut réaliser une
opacification et une distension (eau).
D. L'échographie
L'exploration en échographique est plus complexe. Il faut utiliser des sondes hautes résolutions
pour visualiser les structures sous-cutanées (anses grêles).
On pourra voir les différentes sous-couches de la paroi.
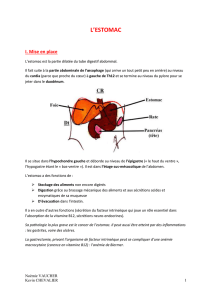
II. Imagerie de l'estomac
A. Radio-anatomie
La paroi gastrique est constituée d’un muscle très épais et elle mesure 7-8 mm d’épaisseur. La paroi
de l’intestin grêle et de colon est de 2 mm d’épaisseur.
L'artère gastro-duodénale passe en arrière du premier duodénum. Elle peut être lésée en cas
d'ulcère nécrosant postérieur de D1. C’est une urgence car le patient est en état de choc
hémorragique.
B. TOGD et anneau gastrique
L'exploration de l'estomac se fait par endoscopie, l'imagerie radiographique n'est qu'en seconde
intention lors d'un examen post-opératoire.

Noémie VAUCHER
Kevin CHEVALIER 3
a. Cas normal
On met des anneaux au dessus de la jonction de l'estomac pour faire maigrir les patients en leur
provoquant une sensation de satiété.
L'imagerie permet de surveiller que l'on a quand même un passage et la bonne position de
l'appareillage.
A J1 on fait avaler du contraste
au patient pour regarder les
plissements de l’estomac et s’il
y a une distension du bas
œsophage. On met du produit
de contraste aux
hydrosolubles. On vérifie que
la continuité du tube digestif
est satisfaisante et s’il n’y a pas
de perforation.
A J30 on peut utiliser du
contraste à la baryte, on vérifie
l’anneau, la tubulure et la
chambre.

Noémie VAUCHER
Kevin CHEVALIER 4
b. Complications
La grosse tubérosité est passée à travers l'anneau.

Noémie VAUCHER
Kevin CHEVALIER 5
C. TOGD et post-opératoire
1. Sleeve gastrctomy
Dans la chirurgie bariatrique, on réduit l’estomac en le tubulisant.
Les complications précoces post opératoires en donnant des
hydrosolubles :
Fistules gastriques
Collections
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%