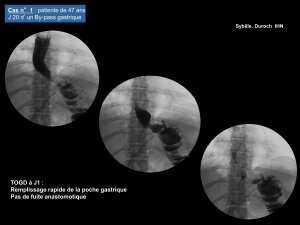
Les signes en faveur d`une hernie transmésentérique sont


IntroductionIntroduction
•L’obésité est une maladie susceptible d’entraîner de multiples
complications altérant la qualité et l’espérance de vie des patients.
•Sa fréquence est en augmentation et elle constitue désormais un
véritable problème de santé publique.
•La prise en charge chirurgicale de l’obésité a des indications
précises et il existe de multiples techniques. Le by-pass gastrique
h
d
l
l
lé
ll
est une tec
h
nique
d
ep
l
us en p
l
us uti
l
is
é
eactue
ll
ement.
•Après quelques rappels sur la technique du by-pass gastrique, nous
aborderons l’imagerie du montage chirurgical normal et de ses
principales complications.
avant Après by-pass


•L’Organisation mondiale de la Santé (OMS) définit
–le surpoids comme un IMC égal ou supérieur à 25
–l’obésité comme un IMC égal ou supérieur à 30
I- Généralités I- Généralités
•L’index de masse corporelle (IMC) est le rapport du poids (en kilo) sur la taille
(enmètre)aucarré.
•
Selon
l
’
enquête
OBEPI
de
2009
en
France
:
Seuils d’IMC:
–Poids normal: 18,5 < IMC < 24,9
–Surcharge pondérale: 25 < IMC<
29,9
–Obésité: IMC > 30
Obésité classée en 3 classes:
–Modérée: 30<IMC< 34,9
–Sévère: 35 < IMC < 39,9
–Morbide: IMC > 40
•
Selon
l enquête
OBEPI
de
2009
en
France
:
–31,9% des adultes de plus de 18 ans
sont en surpoids et 14,5% sont
obèses.
–Par rapport à la prévalence de 2006,
on note une augmentation de 10,7%
–L’augmentation relative moyenne de
cette prévalence est de 5,9% depuis
12 ans.

•Le by-pass gastrique est considéré comme l’intervention la plus efficace avec
une perte de poids de près de 70% en un an.
•Dans une étude de 2008 portant sur 1518 patients qui compare le by-pass
gastrique et l’anneau gastrique, les auteurs concluent que le by-pass gastrique
permet d’obtenir une perte de poids plus importante, plus rapide et
significative à l’échelle individuelle que l’anneau gastrique (*).
•
La mortalité post
-
opératoire est estimée à 0 35% l
’
embolie pulmonaire étant
I- Généralités I- Généralités
•
La
mortalité
post
-
opératoire
est
estimée
à
0
,
35%
,
l embolie
pulmonaire
étant
la première cause.
Anneau gastrique
(*) Puzziferri N, Nakonezmy PA, Livingston E et al.
Variations de perte pondérale comparative après by-
pass gastrique versus anneau: résultat d’une vaste étude
prospective de cohorte. J Chir 2008; 145: 611
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
1
/
53
100%