Résumé de la communication

7èmes Rencontres Hospitalières du RESHAOC
Cotonou du 7 au 10 juin 2005
« La démarche qualité à l’hôpital »

Liste des Communications
La démarche qualité et son évaluation. César Akpo
La gestion des risques en établissement de santé. JF Quaranta, J Testa, P Staccini
Standards-based Management: An Innovative Approach to Improving Performance and
Quality at Facility Level in Low Resource Settings. Stephane Legros
Problématique de l’hygiène en milieu hospitalier. Félicité Chokki-Laleye
Prévention des infections nosocomiales à l’hôpital de zone de Tchaourou et à l’hôpital de
zone de Parakou-N’dali. Santos Alain, Hounyet Jean-Pierre
La prévention des infections nosocomiales au CNHU Hubert K. Maga de Cotonou : Quels
défis ? Michel Makoutode, Victor D. Zoclanclounon, Laure-Aimée Kinbgo-Gnimavo,
Casimir F. Falade
La procédure d’accréditation ANAES. Son évolution avec la HAS. JF Quaranta, J Testa, P
Staccini
L’évaluation des pratiques professionnelles à l’hôpital : enjeux et réalités. J.C. Cuisinier-
Raynal
Rôles du système d’information hospitalier dans la démarche qualité d’un établissement de
santé. P Staccini, JF Quaranta, J Testa
Le dossier médical, pierre angulaire de la démarche qualité. Jean Testa, Colette Dahan, Jean-
François Quaranta, Pascal Staccini
Formation diplômante en ligne et à distance dans le domaine « qualité, risques, évaluation en
santé » : le campus numérique ESSQU@D International. P Staccini, JF Quaranta, J Testa
Aspects de la démarche qualité dans un hôpital régional. Massamba Diop
La démarche qualité dans le sous-secteur de la transfusion sanguine au Bénin. Anani L.,
Gbadamassi O., Siebertz B.
La démarche qualité au Centre Hospitalier de Laval . P Marin
Mise en place d’une démarche qualité : Expérience de l’Hôpital de la Mère et de l’Enfant-
Lagune (HOMEL) de Cotonou. Julienne Brahi Dossouvi, Joseph A. Vodounon
Pérennité financière, pharmacie à gestion communautaire , qualite des soins : l’ expérience du
CHR de Niamey. J. Diatta, C. Lanckriet, Jp Louboutin, A. Balkissa, A. Tinni
La mise en œuvre de la démarche qualité dans les établissements publics de santé du Sénégal.
A. Gueye

Qualité des soins dans la prise en charge « mère - enfant » Expérience d’une maternité de
niveau 3 en région parisienne. A. Agbo.
L’audit clinique cible en établissement de santé : l’exemple au Centre Hospitalier de Laval.
Amprou A.C.
Le projet qualité 2005-2009 au centre hospitalier intercommunal de Créteil ( France ).
Philippe Soulié
Motivation financière des agents de santé : Effets de la prime d’incitation instaurée en 2002 à
l’hôpital de zone de Kandi. Dossou F, Amadou S., Hounhouenou N., Dagba J Et Yebadokpo
A.
Évaluation de la qualité des soins à l’hôpital : de la théorie à la pratique. A propos de
plusieurs enquêtes menées en Afrique sub-saharienne. Jean Testa, Jean-François Quaranta,
Pascal Staccini
Sécurité des malades dans la région africaine : situation actuelle et perspectives d’action.
Bernard Lala
Relance de l’assurance qualité de la maintenance hospitalière et biomédicale en Rep. Dem. du
Congo. Innocent Semaganya, Lepuge Monshajima
Démarche qualité : Cas du laboratoire d’hématologie du CNHU de Cotonou. Sophie Aplogan
Mise en place d’un système qualité au CNTS de Lomé. Fétéké L., Haudréchy D., Segbéna
A.
L’imagerie médicale dans la démarche qualité.. Siemens
Mise en œuvre de la démarche qualité dans les services de santé en république de Guinée.
FI Camara, A T Barry, M D Baldé , K Keita, A O Diallo, S. Condé

Titre : La gestion globalisée de la qualité et des risques en établissement de santé
Auteurs : Jean-François Quaranta1, Jean Testa2, Pascal Staccini2
1Coordination des Vigilances et de la Gestion des Risques, CHU Nice
2Département d’Information et d’Informatique Médicale, CHU Nice
Résumé de la communication :
La démarche de gestion des risques qui se met en place dans les établissements de santé en France
trouve une résonance dans le développement de la procédure d’accréditation pilotée par l’ANAES, et
depuis le début de l’année 2005 par la Haute Autorité de Santé. Traduction par le pouvoir politique des
exigences exprimées par la société, dont la sensibilité vis-à-vis du risque, véritable construit social,
s’est nettement exacerbée, les incitations à la mise en place d’un programme globalisé de gestion des
risques en établissement de santé se sont multipliées ces dernières années. Il est important pour les
professionnels de santé d’en montrer la cohérence, et dans ce contexte, la procédure d’accréditation,
notamment au travers de son évolution et des nouveaux enjeux qu’elle définit pour sa deuxième
itération, paraît être un outil fédérateur et un excellent cadre d’actions pour les managers des
établissements de santé.
L’organisation et les pratiques professionnelles au sein d’un établissement de santé représentent le
socle de la sécurité. Pour être efficace, la démarche de gestion des risques nécessite, sur le plan
managérial, de formaliser une politique et une culture de sécurité, de définir les responsabilités, afin de
retentir sur les pratiques et de disposer d’un dispositif assurant l’identification et l’évaluation des
vulnérabilités afin de mettre en place les actions permettant de les réduire.
Dans le contexte actuel d’amélioration de la performance du système de santé, démarche à la fois
incontournable et facteur de progrès, de structuration et de pérennité de l’hôpital dont les missions de
santé publique sont désormais au premier plan, l’exigence de qualité, de maîtrise des risques et des
coûts, des prestations réalisées pour les patients s’impose aux professionnels de santé.

Titre : « Les Audits cliniques au Centre Hospitalier de Laval »
Auteur : Anne-Claire AMPROU, Directeur Adjoint, Centre Hospitalier de Laval
Suite de l’intervention de M. MARIN, Directeur du Centre Hospitalier de Laval
« La démarche qualité au Centre Hospitalier de Laval »
Résumé
Après la première procédure d’accréditation (V1) et afin de poursuivre la dynamique qualité mise en
place au Centre Hospitalier de Laval, l’établissement s’est engagé dans l’évaluation des pratiques
professionnelles (V2).
C’est dans ce contexte et en partenariat avec la Haute Autorité de Santé que des professionnels de
l’établissement expérimentent pour une période de 6 mois (janvier-juin 2005) un outil d’évaluation :
l’Audit Clinique Ciblé (A.C.C.).
Pour l’H.A.S., l’Audit Clinique Ciblé est une méthode d’évaluation des pratiques professionnelles qui
permet, à l’aide de critères déterminés et limités, de comparer des pratiques de soins à des références
admises, en vue de mesurer la qualité de ces pratiques et des résultats de soins, dans l’objectif de les
améliorer.
L’intérêt de l’ACC est de disposer de critères en nombre limité, sur un sujet précis concernant une
partie de la prise en charge du patient comme la prise en compte de la douleur ou un acte comme la
pose de la sonde urinaire. L’ACC présente également l’avantage de mettre rapidement en œuvre des
mesures correctives ou des actions d’amélioration.
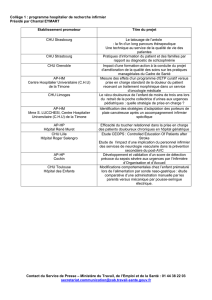
Actuellement, 8 sujets sont proposés par l’H.A.S., 3 ont été retenus par le Centre Hospitalier de Laval :
Prise en charge de la douleur chez la personne âgée
Chambres à cathéters implantables
Pose et surveillance des sondes urinaires.
L’ACC se déroule dans un temps limité, 6 mois. Le principe est une succession d’étapes : évaluation-
amélioration-évaluation.
Les auditeurs vont soit interroger des patients, soit répondre eux-mêmes à des critères en rapport avec
leurs pratiques. Les auditeurs forment l’équipe projet. Après la première évaluation, ils élaborent un
plan d’amélioration et participent à la communication du projet.
Le coordonnateur est, quant à lui, chargé du suivi de l’audit. Il recueille les données et effectue les
bilans.
Les résultats des différents audits, des plans d’amélioration sont communiqués par les équipes projets
et par les moyens de communication habituels (journal interne, messagerie, tableau d’affichage…).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%