Ronéo

1
Cours : Gastro-entérologie
Professeur : M. Onolfo
Date et heure : le 03/10/2008 à 10h30
Ronéotypeur : Nimalie De Silva
HISTOLOGIE DU TUBE DIGESTIF

2
Sommaire
Introduction 3
I. Organisation générale du tube digestif 3
1. Organisation topographique 3
2. Innervation du tube digestif 3
II. Histologie du tube digestif 4
1. L’œsophage 4
2. L’estomac 5
a. La muqueuse fundique 5
i. La couche des cryptes 5
ii. La couche des glandes 5
iii. La couche lymphoïde et la musculaire muqueuse 6
b. Les muqueuses cardiale et pylorique 7
c. La sous-muqueuse 7
d. La musculeuse 7
3. L’intestin 7
a. L’intestin grêle 7
i. Les villosités 8
ii. La couche des glandes de Lieberkühn 8
iii. La couche lymphoïde et la musculaire muqueuse 9
iv. Les quatre tuniques 9
b. Le côlon 10
i. La muqueuse 10
ii. La sous-muqueuse 10
iii. La musculeuse 10
c. Le canal anal 10
d. L’appendice 10
III. Schéma récapitulatif 11
IV. Planches histologiques 12

3
Histologie du tube digestif
Introduction
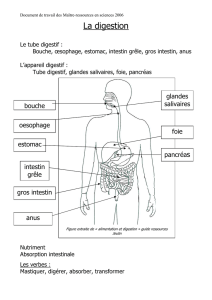
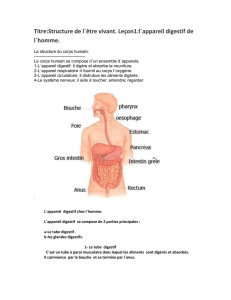
L’appareil digestif est un ensemble d’organes constitué de deux parties :
- le tube digestif commençant par la cavité buccale et se terminant par l’anus,
- les glandes digestives (les glandes salivaires, le foie et le pancréas).
L’appareil digestif a différentes fonctions dont la principale est la nutrition de l’organisme. Tout appareil
a besoin d’énergie qui est fournie par la nourriture. La fonction principale de l’appareil digestif est
d’extraire à partir de cette nourriture les molécules élémentaires et de fournir l’énergie nécessaire au
métabolisme.
Les fonctions annexes de l’appareil digestif sont :
- l’excrétion des déchets : ce qui n’est pas assimilé par l’organisme va constituer les déchets qui
seront évacués sous forme de fèces contribuant ainsi à l’homéostasie,
- la protection de l’organisme en élaborant des immunoglobulines pour lutter contre les agressions
extérieures,
- une régulation endocrine : il existe au niveau de l’appareil digestif un nombre conséquent de
cellules endocrines.
I. Organisation générale du tube digestif
1. Organisation topographique
De la cavité buccale à l’anus on retrouvera toujours quatre tuniques qui sont de dedans en dehors :
la muqueuse
la sous-muqueuse
la musculeuse
la séreuse au niveau sous-diaphragmatique ou une adventice au niveau sus diaphragmatique
La muqueuse comporte trois portions :
- un épithélium dont la nature varie avec la localisation le long du tube digestif,
- le chorion (ou lamina propria) qui peut contenir des glandes. A la face profonde du chorion, on
observe des follicules lymphoïdes (pouvant être identifiés comme une autre couche par certains
auteurs),
- du tissu musculaire lisse constituant la musculaire muqueuse.
La sous-muqueuse peut contenir des glandes comme au niveau du duodénum et de l’œsophage.
La musculeuse est généralement constituée de fibres musculaires lisses. Elle est organisée en deux
couches : une couche circulaire interne et une couche longitudinale externe.
2. Innervation de la paroi digestive
La paroi digestive est richement innervée ce qui explique les pathologies du tube digestif dues aux
émotions comme certaines affections du grêle ou les ulcères.
Au niveau de la muqueuse, se trouve un entrelas de nerfs formant les plexus d’Isisawa et qui innerve les
glandes issues de l’épithélium de revêtement.

4
Au niveau de la sous-muqueuse se trouvent les plexus de Meissner innervant la musculaire muqueuse.
Au niveau de la musculeuse, entre les couches de la circulaire interne et de la longitudinale externe se
trouvent les plexus d’Auerbach.
Cette innervation est une innervation intrinsèque de la paroi digestive par les plexus. Elle est responsable
du péristaltisme du tube digestif (contraction et dilatation de la paroi du tube digestif).
Il existe aussi une innervation extrinsèque due au nerf vague (10ème paire des nerfs crâniens).
Au niveau de la face profonde du chorion se trouvent des follicules lymphoïdes protégeant l’organisme.
L’importance de la couche lymphoïde varie en fonction du niveau anatomique.
Ainsi, au niveau sus-diaphragmatique, on trouve un épithélium malpighien non kératinisé. C’est un
épithélium épais, la couche lymphoïde sera donc peu développée. Au contraire, au niveau sous
diaphragmatique, l’épithélium est simple donc facilement brisable d’où un développement conséquent de
la couche lymphoïde.
Les éléments sécrétés par la couche lymphoïde sont des immunoglobulines A sécrétoires : les
plasmocytes sécrètent des immunoglobulines et le composant épithéliale va sécréter des éléments qui
s’ajoutent aux immunoglobulines pour former une couche protectrice.
II. Histologie du tube digestif
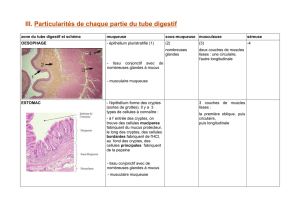
1. L’œsophage
L’œsophage est un tube rectiligne de 25 cm de longueur situé au dessus du diaphragme. Sa lumière est
aplatie d’avant en arrière. Son rôle est d’acheminer le bol alimentaire de la cavité buccale à l’estomac
grâce à des mouvements péristaltiques (contraction et dilatation). Au niveau de l’œsophage, le bol
alimentaire est soit réchauffé soit refroidi. L’œsophage va s’aboucher dans l’estomac au niveau du cardia
(angle de His).
On retrouve les quatre tuniques au niveau de l’œsophage :
- la muqueuse : l’œsophage est bordé par un épithélium stratifié malpighien et non kératinisé. Au niveau
du chorion (tissu conjonctif vascularisé), on trouve des glandes situées aux deux extrémités de
l’œsophage (soit à l’extrémité supérieure au niveau du larynx, soit à l’extrémité inférieure près du cardia).
Le chorion ne présente pas de follicules lymphoïdes sauf au niveau du passage de canaux excréteurs de
glandes situées dans la sous-muqueuse. Ce passage des canaux excréteurs est dilaté pour former les
citernes de Schaeffer. Au niveau de ces citernes, se trouve un amas de lymphocytes pour protéger cette
ouverture sur le milieu extérieur.
La musculaire muqueuse est formée de fibres musculaires lisses, elle est absente au début du conduit
oesophagien (tiers supérieur). C’est à partir du tiers moyen qu’elle commence à s’organiser. Au niveau du
tiers inférieur, elle est formée d’une seule couche de fibres musculaires lisses à exposition longitudinale.
- la sous-muqueuse : elle contient des glandes tubuleuses contournées muqueuse pure : ce sont les glandes
oesophagiennes qui contribuent au glissement du bol alimentaire.
- la musculeuse : elle est formée de deux couches : la couche circulaire interne et la couche longitudinale
externe. Au niveau du tiers supérieur, le tissu musculaire est de type strié squelettique car c’est la
continuation des muscles pharyngiens. Au niveau du tiers moyen, on trouve autant de tissu musculaire
lisse que squelettique. Enfin au niveau du tiers inférieur, il n’y a que du tissu musculaire lisse.
- l’adventice : c’est un tissu conjonctif vascularisé, riche en adipocytes. Il relie le tube digestif au tissu
conjonctif du médiastin. Son rôle est d’éviter que l’œsophage butte contre la trachée lors de la déglutition.

5
2. L’estomac
C’est la première portion du tube digestif sous diaphragmatique. L’estomac a la forme d’une besace avec
une grande et une petite courbure. Il débute par une région appelée le cardia et débouche dans le
duodénum par le pylore.
L’estomac est bordé par un épithélium cylindrique simple qui est constitué de cellules à pôle muqueux
fermé ou mucocytes. Ces mucocytes élaborent sous l’influence de prostaglandines du mucigène qui est
rejeté lentement par le pôle apical de ces cellules.
Ce mucigène va en s’hydratant former un mucus d’une épaisseur de 0,2 à 0,4 mm. Ce mucus est un gel
filant formant une couche protectrice au niveau de la muqueuse stomacale évitant ainsi l’autodigestion de
l’estomac qui sécrète du HCl.
Les mucocytes émettent aussi du bicarbonate (H2CO3) qui fournit des ions hydroxyles pour former de
l’eau.
D’un point de vue histologique, l’estomac comprend différentes zones qui ne correspondent pas toujours
aux zones anatomiques :
le cardia histologique correspond au cardia anatomique,
le fundus histologique correspond au fundus anatomique (le fundus est la portion verticale au
niveau du corps de l’estomac),
le pylore histologique correspond à l’antre et au pylore anatomique.
a. La muqueuse
La muqueuse stomacale est constituée de quatre couches :
la couche des cryptes
la couche des glandes
la couche lymphoïde
la musculaire muqueuse
i. La couche des cryptes
A la surface d’un estomac ouvert, on observe de nombreux petits trous de 0,2 mm de diamètre qui
correspondent à des cryptes stomacales.
Au niveau de l’estomac fundique, les cryptes sont courtes (1 mm de hauteur) et droites. Au niveau de
chaque crypte, débouchent trois à quatre glandes fundiques. Ces cryptes sont aussi appelées des
infundibula.
Il y a présence de mucocytes qui diminuent de hauteur au fur et à mesure qu’elles descendent dans la
crypte : de 40 µm elles ne font plus que 20 µm à l’entrée de la glande.
ii. La couche des glandes
Les glandes fundiques sont tubuleuses droites. Elles comprennent trois parties : un col, un corps et un
fond. Au niveau des glandes fundiques, il y a des cellules exocrines et des cellules endocrines.
Les cellules exocrines des glandes fundiques sont de trois types :
les cellules principales au niveau du col
les cellules principales au niveau du corps et du fond
les cellules bordantes
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%