La Chirurgie du Reflux - Docteur Thierry Watrin

LA CHIRURGIE DU REFLUX GASTRO-OESOPHAGIEN
Cette note est destinée à vous expliquer, dans leurs grandes lignes, ce que sont le reflux gastro-
œsophagien (RGO) une hernie hiatale (HH), leurs causes et conséquences, leurs divers traitements, et
les complications possibles de ces traitements.
Qu’est que le RGO ?
A l’état normal les aliments progressent dans l’œsophage grâce aux contractions du muscle
œsophagien, pénètrent dans l’estomac et ne peuvent refluer dans l’œsophage. En cas de RGO, le
contenu de l’estomac remonte d’une manière anormale dans l’œsophage. En réalité, il arrive, même à
l’état normal, que le contenu gastrique reflue mais en de brefs épisodes, rares, et l’œsophage chasse
rapidement ce reflux dans l’estomac. Le sens unique de l’œsophage vers l’estomac, l’absence de
reflux, s’explique par la présence d’un sphincter dit «sphincter inférieur de l’œsophage » (SIO). Il n’a
pas d’existence anatomique ; c’est une zone située juste avant l’estomac dans laquelle règne une
pression supérieure à celle du reste de l’œsophage et à celle de l’estomac. L’onde de contraction
œsophagienne, qui pousse les aliments, abaisse cette pression, ouvrant le sphincter. La contraction
passée, le SIO retrouve son tonus élevé. Les mécanismes responsables du bon fonctionnement du SIO
ne sont pas totalement éclaircis. Néanmoins, il ne fait pas de doute que l’un des facteurs essentiels est
la présence d’un segment suffisamment long d’œsophage dans l’abdomen. L’angle aigu que fait la
partie haute de l’estomac avec cet œsophage abdominal est, lui aussi, important.
Les conditions du RGO
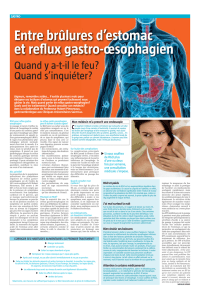
L’existence d’une hernie hiatale (qui consiste en l’ascension d’une partie de l’estomac dans le thorax)
est un problème fréquent, habituellement bien toléré. Mais elle entraîne la disparition d’un segment
abdominal d’œsophage et peut être responsable dans certains cas de la survenue d’un RGO. Un reflux
peut survenir même en l’absence de hernie hiatale et traduit souvent une malposition cardio-
tubérositaire, c’est-à-dire un mauvais positionnement de la jonction entre œsophage et estomac. La
survenue d’un reflux est favorisée par un défaut de maturation du cardia comme chez l’enfant,
l’existence d’une hyperpression abdominale comme la grossesse, ou un surpoids. Le plus souvent il
n’est pas retrouvé de cause particulière.
Les conséquences œsophagiennes du RGO
L’estomac sécrète de l’acide chlorhydrique et sa muqueuse est protégée contre l’agression de cet
acide. Ce n’est pas le cas de la muqueuse œsophagienne qui supporte mal toute agression chimique.
L’atteinte de la muqueuse œsophagienne, appelée œsophagite peptique, est plus ou moins étendue en
hauteur et en profondeur : elle est classée en trois stades, de la simple rougeur au véritable ulcère
creusant. Cette brûlure réitérée, fréquente, peut, si elle est intense, retentir sur le muscle œsophagien,
sous- jacent à la muqueuse, et même sur les tissus voisins. On observe ainsi des rétrécissements de
l’œsophage (sténose), plus ou moins cicatriciels, et même des raccourcissements de l’œsophage, du
fait d’une importante réaction inflammatoire (brachyoesophage). Il s’agit là, évidemment, de stades

avancés de la maladie. Il arrive également que la brûlure répétée de la muqueuse, conduise à une
cicatrisation anormale, c’est un endobrachyoesophage (EBO) qui peut dans certains cas augmenter le
risque de développer un cancer.
Les signes du RGO
Le reflux se manifeste par des brûlures épigastriques (au creux de l’estomac), avec sensation de
remontée acide dans la poitrine (pyrosis, voire des régurgitations de liquide ou d’aliments dans la
bouche. Tous ces signes sont habituellement aggravés par des repas copieux, la flexion du tronc, la
position allongée… Assez fréquemment il existe des signes respiratoires (infection pulmonaire, accès
de toux surtout nocturnes) par reflux de liquide gastrique dans les bronches ou bien encore ORL
(angines, pharyngites, laryngites). Parfois, c’est une complication de l’œsophagite : hémorragie due à
des ulcérations muqueuses, gène au passage des aliments (dysphagie) à cause d’un rétrécissement. Il
n’y a pas de corrélation directe entre l’importance du reflux, son retentissement sur la muqueuse
œsophagienne et les troubles ressentis par le patient : certains sujets sont très gênés alors que leur
muqueuse a un aspect endoscopique normal, tandis que d’autres se présentent avec un rétrécissement
serré sans avoir jamais vraiment souffert.
Comment explorer le RGO, comment en faire le diagnostic.
Les signes décrits par le patient sont souvent très parlants et permettent un diagnostic d’interrogatoire.
Mais une fibroscopie oeso-gastrique est indispensable. Elle authentifie le reflux lorsqu’elle découvre
les lésions muqueuses, permet de les classer et de savoir si l’on a affaire à une forme sévère ou
bénigne. Si la fibroscopie est normale, pour étayer le diagnostic (notamment si les signes d’appel sont
ORL ou respiratoires), on a recours à une pH-métrie. Cet examen consiste à mesurer le pH (degré
d’acidité) de l’œsophage sur une période déterminée (3 heures ou 24 heures). Pour cela, une sonde est
descendue dans l’œsophage (geste indolore) et laissée en place, reliée à un appareil enregistreur. On
peut ainsi déterminer le nombre, la fréquence et l’intensité des reflux. Enfin, il est souvent utile de
mesurer l’activité motrice de l’œsophage : c’est une manométrie qui enregistre les variations de
pression dans l’œsophage à l’aide d’une sonde munie de capteurs.
Les traitements du RGO
Maigrir en cas de surcharge pondérale, éviter les repas copieux, réduire la consommation d’aliments
qui retardent l’évacuation gastrique (graisses, alcool), ne pas s’allonger après un repas peuvent faire
régresser les RGO peu sévères. Les médicaments sont utilisés dès que ces mesures s’avèrent
insuffisantes. Ils se répartissent en trois groupes : Les pansements tapissent la muqueuse
œsophagienne, la protégeant de l’agression acide. Les prokinétiques améliorent la vidange de
l’œsophage. Les anti-sécrétoires sont les médicaments les plus efficaces. Ce sont pour l’essentiel les
inhibiteurs de la pompe à protons (IPP), qui bloquent la sécrétion acide de l’estomac (Mopral,
Inipomp, Zoltum, Inexium… ). Ces trois différentes classes de médicaments peuvent être prises
isolément ou, plus souvent, associées. L’efficacité des IPP est telle que, chez la majorité des patients,
la quasi-totalité des signes de RGO disparaît rapidement. Mais, chez certains, l’effet semble s’épuiser
au fil des ans, les symptômes réapparaissant ou s’aggravant malgré le traitement. Chez d’autres, c’est
la nécessité d’un traitement continu à doses élevées ou sa mauvaise tolérance qui conduit à rechercher

une autre solution. Enfin, parfois, l’existence de complications, la persistance d’ulcération malgré le
traitement, un rétrécissement, un EBO font discuter un traitement plus radical et définitif
L’intervention chirurgicale :
Elle a pour but de disséquer la partie basse de l’œsophage, pour la repositionner dans l’abdomen, puis
diminuer la taille de l’orifice œsophagien du diaphragme (hiatus) et enfin à réaliser une sorte de
manchon d’estomac autour de l’œsophage créant ainsi une valve. La partie haute de l’estomac est
attirée en arrière de l’œsophage et vient l’envelopper plus ou moins complètement suivant les
techniques. D’autres gestes peuvent être associés en particulier la fixation de la valve au diaphragme.
La technique de fundoplicature partielle est habituellement réalisée. Elle paraît exposer à un risque
limité de récidive et n’entraîner qu’un faible pourcentage d’effets indésirables. On peut y adjoindre la
mise en place d’une prothèse non –résorbable en cas d’orifice large qui expose à un risque accru de
récidive.
Comment est réalisée l’intervention, quels sont ses risques ?
Elle est effectuée sous anesthésie générale et, sauf rares exceptions, sous laparoscopie. Chez 1% des
malades l’intervention, prévue sous laparoscopie, va nécessiter une ouverture large de l’abdomen du
fait de difficultés techniques. La plupart des malades quitte l’hôpital 2 jours après l’intervention. Le
risque de complications graves (ouverture de l’estomac, de l’œsophage, l’ablation de la rate) est de
l’ordre de 1%. Dans toutes les séries importantes, il est rapporté un taux de décès de 1/1000.
Quels sont les effets secondaires ?
Une dysphagie, sensation de blocage plus ou moins nette des aliments lors de leur passage dans
l’œsophage, peut persister quelques mois. Les dysphagies tardives sont, avec les fundoplicatures
partielles, exceptionnelles. Par contre une gêne, voire une impossibilité de vomir ou d’éructer est
possible à long terme. D’autres effets secondaires sont possibles : les ballonnements sont fréquents les
premières années, la survenue de diarrhées est exceptionnelle. Plus rare, mais pouvant nécessiter une
autre opération, un traumatisme des nerfs de l’estomac (les nerfs pneumogastriques) peut être la cause
d’une diarrhée. Les manifestations pulmonaires ou ORL ne régressent qu’inconstamment.
Quels sont les résultats ?
L’efficacité de l’opération sur les symptômes est habituellement spectaculaire : les douleurs, brûlures,
régurgitations, ont disparu au réveil. Le risque d’échec d’une telle intervention et donc la survenue
d’une récidive des troubles de reflux gastro-oesophagien est de l’ordre de 5% des malades à 5 ans de
l’intervention (le risque est majoré par la reprise très précoce des efforts physiques).

En pratique :
L’entrée à la clinique se fait la veille, ou le matin de l’opération. Elle se déroule sous anesthésie
générale. Les suites sont peu douloureuses : la première nuit, des calmants vous sont administrés,
souvent de la morphine. Il n’y a habituellement pas de sonde gastrique et vous reprendrez
l’alimentation, boisson et semi-liquide dès le lendemain. Des conseils diététiques vous seront
prodigués. Des anticoagulants sont administrés en fonction des risques de chacun pour éviter la
survenue d’une phlébite. Vous quitterez la clinique entre le 2èem et 5ème jour. Pendant un mois, vous
devrez observer un régime : éviter les fibres végétales crues dont la digestion nécessite une bonne
activité gastrique, fractionner l’alimentation (faire des petits repas fréquents), manger lentement en
mâchant bien. Vous pouvez reprendre une activité professionnelle entre 1 et 3 semaines après
l’intervention suivant votre profession, mais il faut attendre 6 à 8 semaines pour faire des efforts
physiques violents (à cause des sutures du diaphragme).
1
/
4
100%