Rondel Jennifer

1
Rondel Jennifer
Vallérie Nolwenn
26/10/10
Parasitologie – Nématodes intestinaux (suite) + Nématodes tissulaires Dr Guiguen
Le prof a précisé que le diaporama est le même que celui de l'an dernier, il est sur le réseau
pédagogique.
Les Nématodes intestinaux (suite)
IV-L’Ankylostome (suite)
D- Diagnostic (suite)
- Examen direct : recherche des œufs. Au bout de 48h, les œufs éclosent et donnent des
larves rhabditoïdes (300 microns de long)
- Photos : comparaison entre ankylostome et anguillule
L’ankylostome présente à la partie antérieure de la tête un œsophage très long à double
renforcement.
Rhabdotoïde = renforcement œsophagien
Les larves rhabditoïdes donnent naissance à des larves strongyloïdes enkystées.
La différence entre larves d’ankylostome et d’anguillule est difficile à voir.
Ce sont toutes deux des larves de 500 microns.
Celle du bas ( anguillule) est plus maigre car elle n’est pas doublée de l’exuvie larvaire (
kyste).
II-L’Anguillule
A. Généralités
Maladie liée à un parasite : strongyloïdes stercoralis.
C’est une maladie surtout présente dans les zones inter-tropicales et tropicales.
Ici la contamination se fait par voie transcutanée (par exemple lorsque les gens marchent
pieds nus).

2
Le cycle est complexe avec un cycle externe et même une possibilité de cycle endogène.
30 à 60 millions de personnes parasitées.
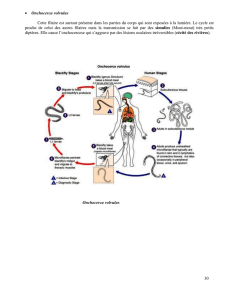
B. Le cycle
Il est complexe et simple à la fois.
· Cycle dit normal :
Il est à peu près identique à celui de l’ankylostome.
Dans le duodénum se trouvent les adultes. La femelle est parthénogénétique, c’est-à-dire
qu’elle n’a pas besoin du mâle pour se reproduire, elle se suffit à elle-même (elle n’est pas
hermaphrodite mais presque). Elle s’enchasse dans la muqueuse duodénale et pond des œufs.
->Ces œufs vont éclore immédiatement = espèce ovo-vivipare.
Dans les matières fécales, on ne retrouve pas les œufs mais les larves rhabditoïdes.
Nb : Pour faire la différence entre ankylostome et anguillule, il faut analyser immédiatement
les selles : pour celles contenant l’ankylostome, on retrouvera des œufs alors que pour celles
contenant l’anguillule, on retrouvera des larves.
Si les conditions sont satisfaisantes, ces larves rhabditoïdes vont donner des larves
strongyloïdes qui donneront, dans les 48h des larves strongyloïdes infectieuses (non
enkystées).
Ces larves strongyloïdes infectieuses pénètrent à travers le tégument (= transcutanée). Puis
elles suivent un cycle trans-viscéral avec un passage obligé au niveau des poumons. Elles
remontent ensuite jusqu’au carrefour aéro-digestif où elles seront dégluties pour finir dans le
duodénum et muer en adulte parthénogénétique.
· Deuxième possibilité de cycle : Cycle stercoral ou cycle long :
Dans ce cycle, les larves rhabditoïdes, au lieu de donner directement des larves strongyloïdes,
vont donner dans le milieu extérieur des adultes libres mâles et femelles.
Ils vont alors copuler, et donner des œufs qui éclosent directement en larves rhabditoïdes de
deuxième génération. Ces larves vont pouvoir redonner des adultes libres ou donner des
larves strongyloïdes infectieuses. Cela permet une pérennité du cycle.
· Troisième possibilité de cycle : Cycle court :
Ce cycle est lié à la symptomatologie de l’anguillulose dont le signe majeur est l’alternance
diarrhée/constipation. La constipation est alors importante car les conditions sont favorables à
la transformation des nouvelles larves rhabditoïdes en larves strongyloïdes infectieuses : les
oeufs vont éclore dans le tube digestif de l’individu et y rester. Les larves vont donc se
transformer et automatiquement retraverser la barrière intestinale et faire leur cycle trans-
viscéral habituel, et arriver sous leur forme adulte dans le duodénum = auto contamination.
-> on peut donc avoir l’anguillulose à vie.
-> le cycle peut donc être pérenniser également chez l’homme.

3
Quand l’anguillule traverse la peau cela donne un érythème.
Au niveau des poumons, cela provoque un pseudo syndrome de Loeffer.
Au niveau intestinal, cela donne des douleurs ulcéreuses avec une alternance
diarrhée/constipation.
Mais il n’y pas d’anémie, ça ne saigne pas, il n’est pas hématophage.
Adulte :
Femelle parthénogénétique (J 15-17)
- non hématophage
- très fine, mesure 2,5 mm/ 0,04 mm
- vie dans le duodénum
- durée de vie 3 mois
Adulte libre stercoraux (J3)
- œsophage rhabditoïde
- femelle : 1mm, visualisation des œufs dans l’utérus
- mâle : 0,7mm, organe copulateur saillant
D. Diagnostic
Examen direct :
- lame classique + lamelle (22/22min)
- une goutte de matière fécale (taille d’une tête d’épingle)
- on regarde très précisément champ par champ
- 15 à 20 min pour analyser
Nb : La larve bouge constamment ce qui rend l’analyse d’autant plus difficile et peut donc
donner des faux négatifs.
Pour pallier à ce problème, il y a possibilité de fixation par de l'éosine.
Le nombre de larves émises est faible par jour : une dizaine de larves dans un kg de matières
fécales. C’est le hasard de tomber dessus.
Examen le Baermann : (sur prescription)
- Prendre de la matière fécale de la taille d’une noix ou plus.
- On recueille les matières fécales dans un tule ou dans un « chapeau chinois » (en
quelque sorte un papier filtre mais en forme de filtre à café par exemple).
- Il est placé dans un verre à pied dans le fond duquel on met de l’eau (25-26°C) de
manière à ce que le niveau d’eau touche juste la bas du papier (il ne faut pas de contact direct
avec les selles).
-> Le but étant de jouer sur le thermotropisme positif et l’hygrotropisme positif des larves.
Ainsi si une larve est présente dans les matières fécales, elle migrera et se retrouvera dans
l’eau en 30 minutes environ. On récupère ensuite l’eau contenant la ou les larves et on
centrifuge. Les larves se trouveront dans la dernière goutte où elles y sont concentrées. On

4
pourra par la suite les observer au microscope et même à la loupe (300microns pour une
larve).
Coproculture :
Pour les ankylostomes ou les anguillules.
Dans une boite de pétri, déposer un papier buvard imbibé afin de garder un certain degré
d’humidité.
Dans un verre à pied à côté, mettre de la matière fécale de la taille d’une mandarine :
- Si c’est de la diarrhée, on met directement du charbon de bois dessus.
- Si il y a constipation, on met de l’eau distillée pour diluer puis on rajoute du charbon
de bois ou de la brique pilée.
Ensuite mélanger le tout pour faire une bonne pâte et étaler cette mixture dans la boîte de pétri
afin de faire une montagnette.
Ajouter un peu d’eau pour bien imbiber le buvard et mettre un couvercle (maximum un cm de
diamètre) qui touche à peine la pointe.
-> pourquoi cette technique fonctionne mieux qu’un Baermann ?
On cherche à faire le cycle stercoral.
Il suffit juste de 2 larves rhabditoïdes, une femelle et l’autre mâle pour qu’il y ait
copulation => dizaine à centaine de descendants (multiplication +++).
Au bout de 8 jours on obtient une centaine de larves.
On joue sur :
- le thermotropisme positif ( température ambiante ou étuve à 22-23 °C )
- l’hygrotopisme positif
- géotropisme négatif des larves : elles grimpent sur les parois, elles vont
monter.
On a sur le couvercle la pointe de matière fécale avec tout autour des gouttelettes
d’eau dues à l’humidité avec des petites choses blanches qui bougent : ce sont les
larves strongyloïdes infectieuses.
Photos : La larve strongyloïde n’est pas pointue, mais a deux petites pointes bifides à une de
ses extrémités.
La femelle pleine d’œuf mesure 1mm alors que le mâle mesure 0,5 à 0,7mm maximum.
Diagnostic par histologie :
On peux vivre plusieurs années en portant le parasite sans manifestations de la maladie, puis
l’anguillulose peut se déclencher par autoinfestation, ce qui entraine une augmentation des
éosinophiles puis un retour à la normale et ainsi de suite = éosinophilie anguillante ou
ondulante.
III) Trichinella Spiralis

5
A. Généralités
Il s’agit d’un ver : Trichinella spiralis, qui entraîne une maladie que l’on appel la trichinellose
ou trichinose.
C’est un nématode vivipare = émet directement des embryons.
C’est une maladie cosmopolite, bien que plutôt retrouvée dans l’hémisphère nord et dans les
pays froids.
Ce parasite possède un cycle particulier qui n’a lieu que chez les omnivores et les carnivores
(de manière quasiment exclusive), car la contamination se fait par la consommation de viande
(masse musculaire d’un animal infecté) peu ou pas cuite (porc, ours, phoque, sanglier…).
Cette parasitose se passe de carnivore/omnivore à carnivore/omnivore, c’est une véritable
anthropozoonose.
L’élevage des porcs dans notre pays (très surveillé), et les habitudes culinaires (nous
mangeons toujours le porc bien cuit) font que la maladie reste rare en France. Mais ce n’est
pas le cas ailleurs (exemple donné de la Pologne, Russie…).
Il y a eu moins de 2600 cas entre 1975 et 2005 recensés en France, et 2314 sont dus à la
contamination de la viande de cheval (pourtant herbivore) qui suscite encore beaucoup de
questionnement chez les parasitologues. Le nombre important de contaminations par
l’ingestion de viande de cheval mal cuite est tout simplement due au fait qu’un même cheval
peut nourrir un grand nombre de personnes.
B. Cycle
L’individu est d’abord l’hôte définitif (il possède l’adulte dans son tube digestif), puis il de
vient l’hôte intermédiaire (il possède la larve infectante dans les masses musculaires).
Pour que le cycle se poursuive, l’hôte intermédiaire doit être mangé par un autre (viande non
cuite).
Le cycle est d’abord dit sauvage ( loin de nous, dans les forêts).
Prenons l’exemple du rat :
Un rat chef de groupe est trichiné, beaucoup de rates s’occupe de lui.
A côté, il y a ses fils qui veulent prendre la place du père au moment des ruts. Il y a alors une
bagarre mais le pauvre père est myalgique, il meurtttt !!!!!!!!!
Le fils mange la tête du papa rat.
La trichine se niche dans les masses musculaires, préférentiellement dans le diaphragme et les
masséters. Les larves vont migrer dans l’estomac et se transformer en adulte, le fils devient
hôte définitif. Mâle et femelle copulent donnant naissance à des milliers d’embryons qui vont
traverser la barrière intestinale et qui donnent de la diarrhée.
Après 3 semaines, le fils devient arthralgique, myalgique et asthénique. Le frère le tue et ainsi
l’hôte définitif devient hôte intermédiaire et est bouffé.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%