Fixe : Soins Infirmiers Mme Mollat : 25.02.09 LES EXAMENS

Fixe : Soins Infirmiers Mme Mollat : 25.02.09
LES EXAMENS PARACLINIQUES
I/- L’ECG :
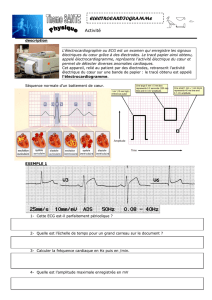
Définition : L’ECG correspond à l’enregistrement de l’activité électrique du cœur par des
électrodes cutanées positionnées dans les différents points du corps.
Cette quantité électrique est émise lors de chaque contraction cardiaque provoquée par un
influx nerveux. Cette stimulation part du tissu nodal. Les dérivations permettent de mesurer
l’activité électrique du muscle cardiaque durant le cycle cardiaque.
L’ECT est faite sur prescription médicale ou sur protocole en cas d’urgence. Il est réalisé par
l’IDE (R4311-7).
L’examen dure entre 2 et 5 minutes. Il est indiqué afin d’établir un diagnostic de certaines
pathologies cardiaques, dans un bilan préopératoire, dans un but de surveillance cardiaque,
lors de douleurs thoraciques, de syncopes, de dyspnée, lors de troubles du rythme. Il est
utilisé pour déceler les pathologies auriculaires ou ventriculaires, ou des ischémies
myocardiques.
Il faut prévenir le patient avant l’examen et le rassurer. L’informer que c’est un examen
indolore et non invasif. Il doit rester le plus détendu et calme possible durant l’examen afin
d’éviter un enregistrement défectueux.
Le patient doit être installé en décubitus dorsal, les bras le long du corps sur son lit, torse nu
et de préférence déchaussé. Il est parois nécessaire de raser le torse pour une meilleure
adhésion des électrodes.
L’appareil est constitué de 10 électrodes (patchs autocollants à usage unique). Il comporte
du papier millimétré dont la quantité doit être vérifiée avant l’examen. Il faut aussi du
désinfectant afin de désinfecter l’appareil après utilisation.
Les 4 premières électrodes sont positionnées sur les membres selon un code couleur.
L’électrode rouge est placée sur le bras droit au niveau du poignet, le noir au niveau de la
cheville. L’électrode verte au niveau de la cheville gauche et la jaune au niveau du poignet
gauche. Une fois les électrodes des membres placés il reste 6 autres électrodes sur le torse :
- V1 : au niveau du 4ème espace intercostal au niveau sternal.
- V2 : au niveau du 4ème espace intercostal au niveau sternal côté gauche.
- V4 : 5ème espace intercostal gauche sous le mamelon
- V3 : placé entre le V2 et le V4.
- V6 : 5ème espace intercostal gauche sous le creux axillaire.
- V5 : positionné entre V4 et V6.
Il faut demander au patient de respirer normalement et vérifier s’il n’y a pas la présence
d’artéfact sur l’ECG. Il faut ensuite marquer le nom, prénom, numéro de chambre et date sur
l’ECG avant la sortie de la chambre. L’ECG est ensuite transféré au médecin pour lecture.

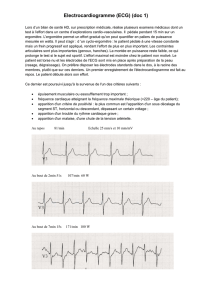
L’ECG comporte, une onde P, un espace PQ, un complexe QRS, un segment ST et une onde T.
L’onde P : durée 0,12 seconde. Elle correspond à l’excitation atriale (oreillettes).
Espace PG : conduction auriculo ventriculaire. Passage de l’influx entre l’oreillette et le
ventricule. La durée est située entre 0,12 sec et 0,20 sec.
Le complexe QRS : Il correspond à la contraction des ventricules, ou le sang est expulsé vers
les vaisseaux.
Segment ST : correspondant au début de la phase de diastole générale.
L’onde T : correspond à la diastole ventriculaire (relâchement total des ventricules).
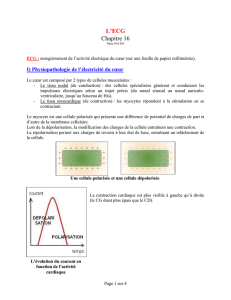
L'électrocardiogramme normal est constitué, à chaque cycle cardiaque, de la succession
chronologique d'un certain nombre de déflexions (déviations du stylet par rapport à une
ligne de base). L'impulsion électrique née du nœud sinusal et transmise aux oreillettes se
traduit sur le papier par une première déflexion, ou onde P. Le passage de l'influx nerveux
des oreillettes aux ventricules est défini par un trait horizontal qui correspond à l'espace PR.
L'activation électrique des 2 ventricules se manifeste par une déflexion principale, rapide et
ample, appelée complexe QRS. Elle est suivie par un segment horizontal ST marquant la fin
de la systole, qui précède une onde T traduisant la récupération des propriétés électriques
initiales des fibres myocardiques. Cette succession de déflexions est suivie d'une période de
repos cardiaque, la diastole, caractérisée par un tracé électrocardiographique horizontal.
En cas de tachycardie ventriculaire, on retrouvera des pics QRS très rapprochés. Au contraire
en cas de bradycardie ils seront plus espacés.
II/- L’épreuve d’effort : électrocardiogramme d’effort ou test d’effort.
Il consiste à enregistrer des paramètres cardiologiques (ECG, pouls, TA), durant une
activité physique. Le but est d’accélérer la fréquence cardiaque jusqu’à la fréquence
cardiaque maximale théorique calculée par le cardiologue (220 – âge du patient). Cet
examen est conduit par un cardiologue. Il sera responsable de la qualité du laboratoire et de
la sécurité du patient. Il est obligatoirement assisté par une 2ème personne (IDE entrainée ou

un autre médecin). Cet examen se déroule dans une pièce spacieuse, bien ventilée avec une
géométrie permettant de bouger autours du patient. Un lit d’examen susceptible de recevoir
le patient lors de la récupération ou en cas de malaise doit être présent dans la pièce. La
pièce doit être équipée d’un téléphone, une prise à oxygène et une prise de vide ainsi que
tout le matériel d’urgence et de réanimation.
C’est soit le vélo soit le tapis roulant qui est utilisé pour cet examen.
Cet examen est indiqué pour une visée diagnostique en cas d’anomalie de l’ECG de repos, de
troubles du rythme à l’effort, une surveillance après un incident cardiaque, ou bien à but
thérapeutique pour une rééducation.
Cet examen est absolument contre indiqué pour les personnes ayant fait un infarctus du
myocarde récemment (3 à 5 jours), un angor instable, une sténose serrée de la coronaire
gauche (connue), troubles du rythme grave non contrôlés, une insuffisance cardiaque non
contrôlée, une embolie pulmonaire ou une phlébite en évolution, myocardique, péricardite
ou endocardite en évolution, ou en cas de refus du patient.
Voir sur le site de l’association Française de cardiologie.
On trouve aussi des contre indications relatives telles que les sténoses valvulaires modérées,
HTA systémique ou pulmonaire, cardiomyopathie hypertrophique et/ou obstructive,
anévrisme ventriculaire, et la non coopération du patient.
Il faut éviter d’avoir mangé dans les 2H avant le test d’effort ni fumé dans l’heure précédent
l’examen.
Au niveau du matériel il est nécessaire d’avoir :
- L’électrocardiographe
- Un appareil d’effort (vélo ou tapis roulant)
- Un système de mesure de pression artérielle
- (parfois) appareil de mesure des échanges gazeux.
Il faut vérifier dans le dossier la présence de la feuille de consentement donnée par le
médecin et signée par le patient.
Lors de l’examen, le patient est torse nu mais garde ses chaussures. Le patient est équipé
des électrodes comme dans l’ECG normal. Il faut bien informer le patient et lui dire de
signaler la moindre douleur ou la moindre gène.
L’effort monte par paliers. L’arrêt de l’examen se fait aussi progressivement et au vouloir du
médecin ou bien brutalement en cas de TA supérieure à 260 mmHg, d’apparition d’un
anomalie permettant le diagnostic et des troubles du rythme, une chute de la PA.
III/- Le Holter Cardiaque :
C’est un système portatif qui permet d’enregistrer l’ECG d’un patient durant au moins 24h.
Cet examen est non invasif et indolore. Du fait de sa portabilité il ne limite pas les patients
dans ses gestes de la vie quotidienne. Normalement le nom de holter désigne un
enregistrement uniquement électrocardiographique, par extension on parle aussi de Holter
Tensiométrique ou d’autre données.
Il existe 2 types d’holter. Le premier est muni d’un boitier muni de 5 électrodes et d’une
console de traitement en connexion avec le boîtier. C’est un ordinateur qui analyse et

enregistre toutes les données par le boitier. Cette console est munie d’une alarme
permettant de prévenir les soignants en cas d’anomalie cardiaque (à l’hôpital).
Le deuxième type d’holter est constitué d’un boitier comportant son propre ordinateur
d’analyse. On trouve aussi des Holter qui peuvent se porter sur plus d’une semaine, et qui
se déclenche automatiquement ou bien par le patient.
Il existe aussi depuis peu, le Holter implantable qui est un boitier métallique de la taille d’un
petit briquet implanté sous la peau en sous clavier. Il se place sous anesthésie locale et
permet un enregistrement pouvant aller jusqu’à un an.
Tous ces autres types de Holter sont quand à eux utilisés pour des examens en externe.
Cet examen est indiqué pour une recherche de troubles du rythme, d’anomalies pouvant
suggérer une ischémie myocardique, afin de vérifier l’efficacité d’un traitement.
La pose de l’appareil s’effectue de la manière suivante. Il faut prévenir le patient puis
l’installer en décubitus dorsal. Vérifier l’état du matériel. On fixe les électrodes selon le
dessin explicatif de l’holter. La durée de l’examen varie beaucoup mais est d’au moins 24h.
Il faut expliquer au patient le fonctionnement et le but du système. De plus les éventuelles
modifications de l’enregistrement doivent être corrélées avec les activités du patient qui
sont susceptibles de modifier l’activité cardiaque. Le patient doit noter tout évènement sur
un cahier afin d’aider le praticien dans son diagnostic. Le boitier n’étant pas étanche, le
patient ne peut ni se doucher ni se baigner durant la durée de l’examen. Il ne faut pas non
plus écouter de la musique trop fort.
IV/- L’échographie cardiaque ou échocardiographie.
Définition : technique d’imagerie médicale en temps réel qui donne une image dynamique
obtenue à partir d’ultrasons qui permet de retransmettre une image grâce à la différence de
densité des tissus.
Les ultrasons permettent de voir les différentes parties de l’organisme sauf les os et les
poumons car l’air ne les laisse pas passer. Cet examen est réalisé par un cardiologue et
permet de visualiser les différentes structures du cœur.
C’est un examen non invasif courant en cardiologie. Il permet de visualiser le péricarde et
notamment les épanchements, d’évaluer le diamètre des cavités, évaluer la fonction
systolique et diastolique du ventricule gauche, évaluer la fonction ventriculaire, déceler les
signes d’endocardite et de maladies coronariennes et toute anomalie anatomique ou
fonctionnelle.
Préparer le patient et lui explique le but et le déroulement de l’examen. Lui expliquer qu’il
ne doit pas parler durant l’examen (20minutes environs). Cet examen ne nécessite aucune
surveillance particulière.
L’examen se déroule de la manière suivante. Le patient est torse nu en décubitus latéral
gauche qui permet une meilleure vision du cœur. L’examinateur applique la sonde sur la
peau du patient avec un gel. Il examine ensuite les différentes parties du cœur. L’examen
dure entre 10 et 30 minutes et est sans danger pour le patient.
Parfois l’image est peu nette et laisse des doutes au niveau du diagnostic médical. Il faut
donc adapter le champ balistique.

Il y a différents types d’échographie :
L’échographie de stress : un cardiotonique est injecté en IV.
L’échographie transoesophagienne : l’endoscope est inséré au niveau de l’œsophage
et permet de déceler les caillots ou les infections plus particulièrement au niveau du
Hiatus ou bien une affection valvulaire.
L’échographie de contraste : injection de microbulles d’air afin d’améliorer le
contraste et le signal échographique. Cet examen permet de détecter un passage
anormal de sang entre les cavités.
L’échographie permet d’obtenir des informations d’ordre morphologique et couplée au
doppler, permet de donner des informations hémodynamiques sur toutes les structures
cardiaques et les gros vaisseaux thoraciques.
IV/- Le doppler :
C’est un examen effectué en milieu hospitalier par un radiologue et un infirmier peut être
également effectué dans un cabinet libéral par un cardiologue.
Il fonctionne à partir d’ultrasons qui renvoient un écho permettant de reconstruire une
image et permettant d’écouter les flux sanguins. Il étudie le débit sang dans les artères et
veines et donne ainsi des renseignements sur les conditions d’écoulement du sang.
Il permet de détecter un caillot ou un rétrécissement.
Le doppler pulsé traduit la vitesse des flux sanguins en graphique.
Il est indiqué afin d’étudier les cavités cardiaques et permet de détecter des pathologies du
péricarde, du myocarde ou des valves. Il y a aussi un doppler des membres inférieurs et
permet de détecter des artérites.
Cet examen fréquent, indolore, non invasif, et sans danger pour le patient n’a pas de contre
indications. De plus le patient n’a pas besoin de modifier son traitement.
Le doppler possède une sonde, un écran vidéo et le système informatique. De plus un gel est
appliqué sur la peau du patient pour une meilleure transmission des ultrasons.
Cet examen nécessite les mêmes conditions de préparation que l’échographie. Ainsi le
patient ne peut pas non plus parler (sauf pour l’examen des membres inférieurs).
1
/
5
100%