4. la medicalisation de l`avant

Capacité de Médecine de Catastrophe. Bordeaux janvier 2005 1
LA MEDICALISATION DE L'AVANT
Une catastrophe est un événement destructeur brutal, bouleversant le déroulement de la vie
sociale et caractérisée par l'inadéquation des moyens de secours aux besoins ressentis.
L'organisation des secours y est difficile. La confusion règne généralement dans les premiers
instants. Mais l'engagement des moyens de secours permet progressivement de mettre en place
un dispositif cohérent et organisé, comprenant deux structures fonctionnelles complémentaires
:
Les secours incendie et sauvetage, chargés de rechercher, localiser et dégager en urgence
les victimes de la zone dangereuse
Les secours médicaux, organisés pour prendre le relais à l’aide d’une chaîne médicale des
secours, fondée sur la sécurité et la sûreté, comprenant plusieurs maillons successifs et
complémentaires :
le ramassage, ensemble des techniques de déplacement d'une victime de la zone
sinistrée jusqu'au poste médical avancé (PMA),
le triage et la mise en condition réalisés au PMA,
l'évacuation vers une structure hospitalière appropriée à l'état des victimes.
L'Avant est la traduction d'une donnée topographique et d'un principe fonctionnel, et
la dénomination de la zone sinistrée, dite zone rouge. Y gisent les victimes et y interviennent
secouristes bénévoles et professionnels, personnels paramédicaux et médicaux intégrés aux
manœuvres de ramassage.
La médicalisation de l'Avant est une nécessité technique et logistique :
Technique, car elle prodigue des soins médicaux "au plus près", sur les lieux du sinistre et
avant tout relevage aux victimes qui n'atteindraient pas le poste médical avancé sans soins
médicaux préalables,
Logistique, car la chaîne médicale des secours doit être organisée dans les meilleurs délais
par des médecins formés et entraînés.
La médicalisation de l'Avant a d'abord vu le jour par la volonté de chefs d'armées, en
vue de maintenir le moral de leurs troupes, puis dans le but de conserver les effectifs de leurs
armées. Cette notion a longuement évolué avec le temps, passant du simple brancardage par
les camarades de combat à une réanimation pré hospitalière en situation d'exception ou de
catastrophe.

Capacité de Médecine de Catastrophe. Bordeaux janvier 2005 2
1. HISTORIQUE
C’est la guerre, catastrophe sociologique, qui a poussé l’homme à réfléchir sur l’assistance
aux victimes. Elle a donné ses lettres de noblesse à la médecine militaire, dont les
connaissances ont été transposées en médecine d’urgence et de catastrophe.
A l’époque d’Ambroise PARE, les blessés ne sont pas relevés, mais ils peuvent
espérer être soignés s’ils arrivent jusqu’aux barbiers-chirurgiens, qui s'intéressent déjà aux
qualités de soins ; Paré perfectionne les techniques d'amputation et conseille l'application d'un
onguent sur le moignon, au lieu de la traditionnelle cautérisation, génitrice de sepsis et de
douleur.
Pendant les guerres napoléoniennes une importance nouvelle est accordée à la
conservation des effectifs et au moral des troupes, ce qui fait progresser significativement les
secours sur le champ de bataille. Le Baron LARREY crée une ambulance volante en 1797.Le
Baron PERCY met au point le "Wurtz", mis au point à partir d'un caisson d’artillerie qui
permet de conduire jusqu'au "cœur de la bataille" huit chirurgiens à califourchon sur la partie
centrale, accompagnés de quatre aides montant les chevaux et de quatre autres assis sur des
coffres pour assurer des soins précoces à 1200 soldats blessés.
PERCY met également au point un brancard démontable, constitué avec les lances des
brancardiers. Il est le rédacteur de la première convention de neutralisation des hôpitaux en
1800,qui fut reprise par Henri DUNANT.
Pendant la première guerre mondiale, la brutalité des combats dépasse le Service de
Santé des Armées qui doit faire face à un afflux massif de blessés ; la zone conflictuelle est
alors déblayée hâtivement en évacuant les blessés au plus loin. La surcharge des ambulances
hippomobiles ou motorisées aboutit rapidement à la création de formations de triage et à la
catégorisation des blessés. Mais les soldats brancardés par des auxiliaires sanitaires ou par
leurs camarades de combat arrivent souvent en agonisant au poste de secours ; ce qui amène à
instaurer l’enseignement du secourisme aux combattants, afin qu’ils prodiguent des soins
élémentaires à leurs camarades blessés avant de les brancarder.
En 1918, un médecin allemand, nommé ELMENDORFF, est le premier à pratiquer une
autotransfusion à un blessé présentant un hémothorax .
Pendant les bombardements de Londres en 1941, le docteur BYWATERS décrit le
syndrome de compression prolongée ou “ crush syndrom ”, responsable du décès secondaire
des victimes ensevelies, dégagées en l’absence de soins médicaux précoces.
Plus près de nous, ce sont les conflits en Orient et au Proche-Orient qui vont à leur tour
permettre de définir des règles importantes de prise en charge sur le terrain et démontrer
l’indispensable intrication des soins et du ramassage.
La médecine de catastrophe est l'héritière de la Médecine de guerre. Les victimes
doivent bénéficier d'une chaîne logique des secours, allant du lieu du sinistre à l'hôpital, via le
poste médical avancé et le centre médical d'évacuation . Les soins doivent être efficaces,
adaptés aux contraintes, allant des gestes élémentaires de survie à une réanimation
préhospitalière, en respectant un principe immuable en situation de catastrophe :
" les soins les plus simples au profit du plus grand nombre"

Capacité de Médecine de Catastrophe. Bordeaux janvier 2005 3
2.QUELQUES RAPPELS
RAMASSAGE
Ramasser consiste, selon le dictionnaire, à réunir des choses éparpillées en différents
endroits. Appliqué aux secours, le ramassage consiste au regroupement des victimes d’un
événement vulnérant. Il comprend l’ensemble des techniques de déplacement d’une victime
du lieu où elle est trouvée jusqu’à un point de rassemblement où elle pourra bénéficier de
soins appropriés.
Il est commencé par les premiers intervenants de la chaîne de secours, pour qui l’évacuation
d’une victime d’une zone dangereuse est prioritaire sur toutes les autres opérations. Le relais
est pris par des équipes de secouristes qui peuvent être renforcées, sur décision du directeur
des secours médicaux, par une ou plusieurs équipes médicales. Mais en situation d’urgence
collective, il n’est guère envisageable d’affecter un médecin pour chacune des personnes à
dégager.
Le ramassage se termine à l’arrivée au poste médical avancé (PMA) où s’effectuent les étapes
suivantes : le triage et la mise en route d’un traitement adapté.
Cette action peut être décomposée en plusieurs temps, rapidement successifs : dégagement,
relevage, brancardage, et s’accompagne éventuellement de gestes de survie indispensables.
DEGAGEMENT
Le dégagement d’une victime est un ensemble de manœuvres destinées à extraire une
victime du milieu agressif dont elle est prisonnière tout en assurant sa survie. On peut
distinguer :
le sauvetage, opération qui vise à retirer d’un péril direct et imminent, une personne dans
l’impossibilité de s’y soustraire elle-même ;
la mise en sécurité, dégagement d’une zone potentiellement dangereuse ;
le dégagement complexe avec manœuvres de désincarcération ou de déblaiement pour les
personnes coincées ou ensevelies.
RELEVAGE
Le relevage est destiné à installer une victime sur un support qui permettra son
déplacement : brancard, civière, matelas coquille. Il peut aussi se résumer à une aide au
déplacement de la victime : soutien, transport à bras... Certains emploient les termes de
cueillette ou de relève.
BRANCARDAGE
C’est l’ensemble des manœuvres de portage destinées à assurer, en l’absence de véhicule, le
déplacement d’une victime sur un support.

Capacité de Médecine de Catastrophe. Bordeaux janvier 2005 4
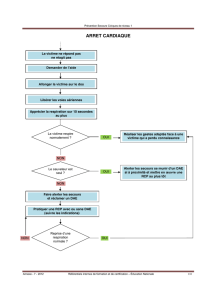
PREMIERS SOINS
On résume sous le terme de premiers soins les gestes effectués sur la victime avant son
évacuation. Ils sont réalisés durant les opérations de secours, selon une hiérarchie gestuelle
adaptée à l’état des victimes, aux contraintes du ramassage et aux possibilités techniques :
gestes élémentaires de survie, mesures permettant de faire face à une atteinte grave des
fonctions vitales ; ils comprennent les techniques d’arrêt des hémorragies externes, la position
latérale de sécurité, la ventilation artificielle et le massage cardiaque externe, des techniques
secouristes simples comme l’emballage des plaies et des brûlures, l’immobilisation provisoire,
la protection thermique, l’oxygénothérapie...
installation, avant ou après relevage, dans une position d’attente qui permet d’effectuer les
soins, de prévenir des complications et de procurer le meilleur confort : décubitus dorsal,
position demi assise...
En cas de médicalisation de l’intervention, on parle plutôt de mise en condition, qui inclut les
abords techniques (voie veineuse, contrôle des voies respiratoires...) et les actions
pharmacologiques.
3. LES PRINCIPES DE LA MEDECINE DE L'AVANT
La médecine de l'Avant est une médecine d'équipe, multidisciplinaire, fondée sur la
complémentarité et sur la coordination des moyens de secours.
S'adressant au plus grand nombre et non aux plus graves victimes, elle doit adopter
une éthique différente de celle qui est mise en œuvre en pratique médicale courante ; elle opte
donc pour une éthique collective.
La médecine de l'Avant est une médecine d'urgence collective, qui vise la prise en
charge du plus grand nombre de victimes, le plus vite et le mieux possible. Ses indications
thérapeutiques sont fondées sur le seul caractère urgent des lésions, sur la simplification et la
standardisation des techniques de soins.
Il s'agit d'une médecine de terrain, avec une médicalisation réfléchie sur les lieux
même de l'accident, où une stratégie d'action permet d'allier initiative médicale et rigidité du
dispositif des secours.
4. LA MEDICALISATION DE L'AVANT
L'action médicale a deux objectifs :
Logistique, par l'organisation de la chaîne médicale des secours
Technique, en assurant la stabilisation des victimes pour permettre leur survie pendant le
ramassage, et en conseillant les techniques de sauvetage déblaiement et une priorité de
relève, selon les contraintes liées au sinistre.

Capacité de Médecine de Catastrophe. Bordeaux janvier 2005 5
5. LES MISSIONS DU MEDECIN DE L'AVANT
5.1.LE PREMIER MEDECIN
Le médecin n’est généralement pas préparé par ses études à se trouver en position de
premier intervenant sur le site même d'une catastrophe. Son rôle est pourtant déterminant.
Travaillant en étroite collaboration avec des secouristes ou d'autres professionnels, il doit
savoir prendre ou faire prendre les premières mesures visant à limiter la gravité de
l'événement et préparer la montée en puissance des secours.
Il faut tout spécialement, à la phase initiale de la catastrophe, faire preuve d'improvisation et
anticiper :
Prendre les mesures nécessaires à la protection du site,
Évaluer rapidement le type d'événement, sa gravité et son ampleur, le nombre et la qualité
des victimes et les moyens nécessaires aux secours,
S'opposer à toute évacuation intempestive,
Reconnaître un point de recueil pour y concentrer les blessés par catégorie (PMA), en
respectant les quatre critères suivants:
La sécurité: distance de tout risque de suraccident,
L'accessibilité: pour tous les intervenants et les vecteurs,
La proximité du lieu du relevage et des voies d'évacuation,
L'espace autorisant une prise en charge aisée.
Tenter de limiter les phénomènes de panique,
Rechercher toutes personnes qui, par leur profession, peuvent constituer une aide ou une
structure d'encadrement,
Attribuer aux sujets valides ou aux autres intervenants, selon leur compétence, une mission
de balisage, de reconnaissance ou de sauvetage,
Rappeler aux premiers sauveteurs les gestes élémentaires de survie à pratiquer et donner les
directives pour que les soins se limitent à l’essentiel et au profit du plus grand nombre:
arrêt des hémorragies, libération des voies aériennes, immobilisation et protection des
foyers de fracture et des gros délabrements, position d'attente et protection thermique,
Préparer l'arrivée des secours par l'amorce d'un balisage de la zone sinistrée et des
itinéraires d’accès,
Contacter ou faire prévenir les secours (sapeurs-pompiers) pour donner un bilan
d'ambiance: type de catastrophe, situation géographique, bilan sommaire du nombre et de
la gravité des victimes, et toute information utile à l'alerte des moyens qualitativement et
quantitativement nécessaires aux opérations de secours.
En attendant les renforts, et en particulier l'arrivée du directeur des secours médicaux,
le premier médecin organise, dirige et contrôle la chaîne médicale des secours et ne doit donc
avoir aucune activité de soins.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
1
/
21
100%