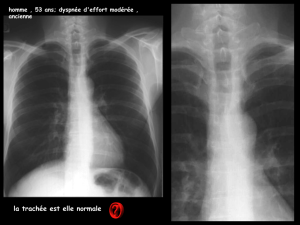
6-Les plaies iatrogènes de la trachée [Mode de compatibilité]

Les plaies iatrogènes de la trachée
29 mai 2010
Charles-H Marquette
Centre Hospitalier Universitaire de Nice
EA4319 Université Nice Sophia Antipolis
Les plaies iatrogènes de la trachée
algorithme de prise en charge

1. Plaies trachéales iatrogènes
de loin les plus fréquentes
2. Plaies trachéo-bronchiques traumatiques
rares

Chest 2006

accroche du bec de la sonde
dans la membraneuse flacide
levée de l’accroche du bec de la sonde
en twistant la sonde tout en avançant
Physiopathologie
déchirure de la membraneuse
dans la membraneuse flacide
en twistant la sonde tout en avançant
L’avancée de la sonde sans twistage peut entraîner une déchirure longitudinale de la
membraneuse.
Dans ce cas on ne sent pas forcément de résistance particulière quand on intube

déchirure de la membraneuse
–par le bec de la sonde d’intubation
–par un guide rigide
–surgonflage du ballonnet ou efforts de toux ballonnet gonflé
au moment du réveil: NON
La surestimation du diamètre et de la taille de la trachée expliquerait
La surestimation du diamètre et de la taille de la trachée expliquerait
pour certains auteurs la prévalence de ce type de traumatisme chez
la femme
–une intubation difficile est rapportée dans 1/3 des cas
–utilisation d’un guide rigide dans 10% des cas
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%